Wolff-Parkinson-White syndrom: patofyziologie, diagnostika a léčba tohoto srdečního onemocnění
Wolff-Parkinson-White syndrom (WPW) je onemocnění charakterizované abnormálním vedením srdečního elektrického impulsu a způsobené přítomností jednoho nebo více přídatných atrio-ventrikulárních svazků, které mohou vést k epizodám sporadické tachykardie
Onemocnění, jehož etiologie stále není zcela jasná, postihuje jednoho člověka ze 450; v 70 % případů postihuje muže, zejména v mladém věku, a může se vyskytovat ve sporadické i familiární formě a může být symptomaticky němá.
Kojenci rodičů s WPW syndromem mohou mít zvýšené riziko rozvoje onemocnění, stejně jako kojenci s jinými vrozenými srdečními vadami.
Pacienti se syndromem WPW mají často více než jednu přídatnou dráhu a u některých jich může být více než osm; to bylo prokázáno u jedinců s Ebsteinovou anomálií.
WPW syndrom je někdy spojován s Leberovou hereditární optickou neuropatií (LHON), formou mitochondriálního onemocnění.
Patofyziologie syndromu Wolff Parkinson White (WPW)
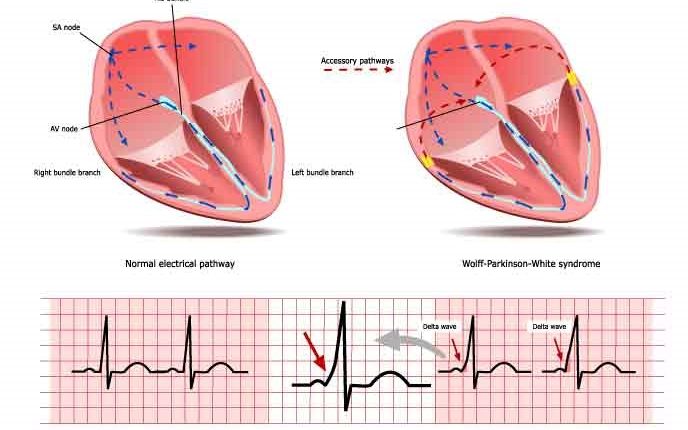
Za normálních podmínek vede elektrický impuls ze síní do srdečních komor po dráze sestávající z atrioventrikulárního uzlu a Hisova svazku.
Síňokomorový uzel má elektrofyziologické charakteristiky rychlosti vedení a doby refrakternosti, takže tvoří filtr schopný chránit komory před vedením příliš rychlých a potenciálně nebezpečných síňových impulzů.
V některých případech existují přídatné vodivé cesty (VA) mezi síněmi a komorami, které mohou být umístěny na různých místech prstence trikuspidální a mitrální chlopně.
Kvůli svým elektrofyziologickým vlastnostem, podobně jako buňky běžného srdečního svalu, tyto akcesorní dráhy neplní filtrační funkci typickou pro atrioventrikulární uzel a v určitých případech mohou vést impulsy do komor o velmi vysokých frekvencích.
Během sinusového rytmu se akcesorní dráha projevuje na elektrokardiogramu jako komorová preexcitace a přítomnost „delta“ vlny: vedení akcesorní dráhou se nezpomaluje jako v atrioventrikulárním uzlu a PQ interval na elektrokardiogramu ( který představuje dráhu elektrického impulsu ze síní do komor) je kratší než normální (preexcitace).
Kromě toho se komorový konec přídatné dráhy vkládá do běžného srdečního svalu, spíše než aby byl v kontinuitě se specializovaným převodním systémem: z tohoto důvodu dochází k depolarizaci části komor pomaleji, což vede k elektrokardiografickému vzhledu známému jako ' delta' vlna.
Pokud je přítomnost přídatné dráhy spojena s epizodami palpitace, jedná se o syndrom Wolff-Parkinson-White WPW.
Palpitace mohou být způsobeny „re-entry arytmiemi“, tj. způsobenými zkratem, při kterém impuls obecně dosáhne komor přes atrioventrikulární uzel a znovu vstoupí do síní prostřednictvím akcesorní cesty vedené v opačném směru.
Arytmie přetrvává, dokud jedna ze dvou drah (uzel nebo akcesorní dráha) již není schopna vést.
V některých méně častých případech je okruh obrácený, tj. akcesorní dráha je využita ve směru ze síní ke komorám, zatímco impuls se vrací do síní přes Hisův svazek a atrioventrikulární uzel.
V jiných případech se akcesorní dráha přímo nepodílí na mechanismu, který udržuje arytmii, ale může přispívat ke vedení arytmií do komor v síních (fibrilace síní/flutter síní/síňová tachykardie).
Pokud jsou kapacity VA vedení velmi vysoké (krátká doba refrakternosti), může být výsledná komorová frekvence velmi rychlá (> 250 tepů za minutu) a vystavuje vás riziku rychlých komorových arytmií a srdeční zástavy.
EKG VYBAVENÍ? NAVŠTÍVTE ZOLL BOOTH NA EMERGENCY EXPO
Příznaky Wolff-Parkinson-White
Klinicky se tento syndrom může projevit fibrilací síní a palpitacemi sekundárně k výše uvedeným re-entry arytmiím.
Není neobvyklé, že je zcela bez příznaků a objeví se při elektrokardiogramu provedeném z jiných důvodů, např. při vyšetření ze sportovního lékařství.
Diagnóza syndromu Wolff-Parkinson-White
Diagnóza WPW syndromu je klinická, ale především je založena na elektrokadiogramu, který jej dokáže detekovat i u asymptomatického subjektu: v těchto případech se projevuje jako delta vlna, což odpovídá rozšíření vzestupné fáze komplexu QRS spojené se zkrácením PR intervalu.
To je způsobeno elektrickým impulsem procházejícím spíše akcesorní cestou než atrioventrikulárním uzlem.
Pokud má pacient epizody fibrilace síní, EKG ukazuje rychlou polymorfní tachykardii (bez torze hrotu).
Tato kombinace fibrilace síní a syndromu WPW je považována za nebezpečnou a mnoho antiarytmik je kontraindikováno.
Když je jedinec v normálním sinusovém rytmu, charakteristikou WPW syndromu je krátký PR interval, rozšíření komplexu QRS (délka více než 120 ms) s rozšířením fáze vzestupu QRS a změny v repolarizaci odrážející se ve změnách ST trakt a T vlna.
U postižených jedinců prochází elektrická aktivita začínající v sinoatriálním uzlu akcesorním svazkem i v uzlu atrioventrikulárním.
Protože přídatný svazek neblokuje impuls tolik jako uzel, jsou komory aktivovány uzlem a bezprostředně poté uzlem.
To způsobí výše popsané změny EKG.
Další diagnostickou technikou je elektrofyziologická studie: při tomto vyšetření lékař zavede tenký pružný katétr, na konci opatřený elektrodami, cévami do různých částí srdce, kde jsou schopny mapovat elektrické impulsy.
Wolff-Parkinson-White ošetření
Léčba akutních epizod reentry arytmií u WPW syndromu využívá léky, které působí tak, že blokují vedení atrioventrikulárním uzlem a přerušují jedno z ramen arytmie.
Těmto lékům je však třeba se vyhnout v případě fibrilace síní vedené rychle prostřednictvím akcesorní dráhy, protože v některých případech mohou zvýšit frekvenci vedení do komor prostřednictvím akcesorní dráhy.
V případě komorové preexcitace a bez ohledu na přítomnost arytmických příznaků se doporučují elektrofyziologické studie ke zkoumání vodivosti akcesorní dráhy a indukovatelnosti arytmií.
Pokud má akcesorní dráha vysokou vodivou kapacitu s rizikem zvýšených komorových frekvencí během epizod fibrilace síní, nebo za přítomnosti symptomů a reentry arytmií, je indikována ablace akcesorní dráhy.
Elektrofyziologická studie je schopna identifikovat místo akcesorní dráhy, na kterém bude záviset přístup použitý pro ablaci: v přítomnosti dráhy umístěné v pravých částech srdce je přístup obecně přes pravou femorální žílu.
U levostranných drah bude možný žilní přístup a následná transseptální punkce z pravé síně do levé síně nebo „retrográdní“ přístup přes femorální a aortální tepnu.
Energie použitá pro ablaci je obecně radiofrekvence.
Po úspěšné ablaci bude zabráněno epizodám reentry arytmie přes akcesorní dráhu a delta vlna již nebude viditelná na elektrokardiogramu.
Dlouhodobá účinnost ablace je obecně velmi vysoká, přesahuje 95 %.
Po úspěšné ablaci a při absenci jiných arytmií nebo srdečních onemocnění není nutná žádná medikamentózní terapie.
Přečtěte si také:
Nouzové živě ještě více…Živě: Stáhněte si novou bezplatnou aplikaci vašich novin pro IOS a Android
Záněty srdce: myokarditida, infekční endokarditida a perikarditida
Rychlé nalezení - a léčba - Příčina mrtvice může zabránit více: Nové pokyny
Fibrilace síní: Příznaky, na které je třeba dávat pozor
Wolff-Parkinson-White syndrom: co to je a jak ho léčit
Máte epizody náhlé tachykardie? Můžete trpět Wolff-Parkinson-White syndromem (WPW)



