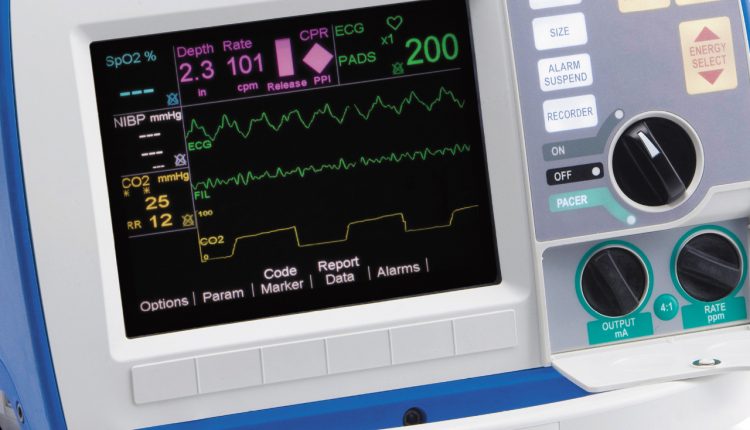
Kapnografi i ventilationspraksis: hvorfor har vi brug for en kapnografi?
Ventilation skal udføres korrekt, tilstrækkelig overvågning er nødvendig: kapnografen spiller en præcis rolle i dette
Kapnografen i den mekaniske ventilation af patienten
Om nødvendigt skal mekanisk ventilation i den præhospitale fase udføres korrekt og med omfattende overvågning.
Det er vigtigt ikke kun at få patienten på hospitalet, men også at sikre en høj chance for helbredelse, eller i det mindste ikke at forværre sværhedsgraden af patientens tilstand under transport og pleje.
Dagene med enklere ventilatorer med minimale indstillinger (frekvens-volumen) hører fortiden til.
De fleste patienter med behov for mekanisk ventilation har delvist bevaret spontan vejrtrækning (bradypnø og hypoventilation), som ligger midt i 'intervallet' mellem fuldstændig apnø og spontan vejrtrækning, hvor iltindånding er tilstrækkelig.
ALV (Adaptiv lungeventilation) bør generelt være normoventilation: hypoventilation og hyperventilation er begge skadelige.
Virkningen af utilstrækkelig ventilation på patienter med akut hjernepatologi (slagtilfælde, hovedtraume osv.) er særligt skadelig.
Skjult fjende: hypokapni og hyperkapni
Det er velkendt, at vejrtrækning (eller mekanisk ventilation) er nødvendig for at forsyne kroppen med ilt O2 og fjerne kuldioxid CO2.
Skaden ved iltmangel er indlysende: hypoxi og hjerneskade.
Overskydende O2 kan beskadige epitelet i luftvejene og lungernes alveoler, men når der anvendes en iltkoncentration (FiO2) på 50 % eller mindre, vil der ikke være nogen væsentlig skade fra 'hyperoxygenering': den ikke-assimilerede ilt vil simpelthen blive fjernet med udånding.
CO2-udskillelse afhænger ikke af sammensætningen af den leverede blanding og bestemmes af minutventilationsværdien MV (frekvens, fx tidalvolumen, Vt); jo tykkere eller dybere vejrtrækningen er, jo mere CO2 udskilles.
Ved manglende ventilation ('hypoventilation') – bradypnø/overfladisk vejrtrækning hos patienten selv eller mekanisk ventilation 'mangler' hyperkapni (overskydende CO2) i kroppen, hvor der sker en patologisk udvidelse af cerebrale kar, en stigning i intrakraniel tryk, cerebralt ødem og dets sekundære skader.
Men med overdreven ventilation (takypnø hos en patient eller overdreven ventilationsparametre) observeres hypokapni i kroppen, hvor der er patologisk forsnævring af hjernekarrene med iskæmi i dets sektioner og dermed også sekundær hjerneskade, og respiratorisk alkalose forværres også. sværhedsgraden af patientens tilstand. Derfor bør mekanisk ventilation ikke kun være 'antihypoxisk', men også 'normokapnisk'.
Der findes metoder til teoretisk beregning af mekaniske ventilationsparametre, såsom Darbinyans formel (eller andre tilsvarende), men de er vejledende og tager muligvis ikke højde for patientens faktiske tilstand, for eksempel.
Hvorfor et pulsoximeter ikke er tilstrækkeligt
Pulsoximetri er naturligvis vigtig og danner grundlag for ventilationsovervågning, men SpO2-overvågning er ikke tilstrækkelig, der er en række skjulte problemer, begrænsninger eller farer, nemlig: I de beskrevne situationer bliver brugen af et pulsoximeter ofte umuligt .
– Ved brug af iltkoncentrationer over 30 % (normalt anvendes FiO2 = 50 % eller 100 % med ventilation), kan reducerede ventilationsparametre (hastighed og volumen) være tilstrækkelige til at opretholde "normoksi", efterhånden som mængden af O2 afgivet pr. respirationshandling stiger. Derfor vil pulsoximeteret ikke vise skjult hypoventilation med hyperkapni.
– Pulsoximeteret viser ikke skadelig hyperventilation på nogen måde, konstante SpO2-værdier på 99-100 % beroliger fejlagtigt lægen.
– Pulsoximeteret og mætningsindikatorerne er meget inerte på grund af tilførslen af O2 i det cirkulerende blod og det fysiologiske døde rum i lungerne, samt på grund af gennemsnittet af aflæsninger over et tidsinterval på det pulsoximeterbeskyttede transportpuls, i tilfælde af en nødhændelse (kredsløbsafbrydelse, manglende ventilationsparametre osv.) n.) mætning falder ikke med det samme, hvorimod en hurtigere reaktion fra lægen er påkrævet.
– Pulsoximeteret giver forkerte SpO2-aflæsninger i tilfælde af kulilteforgiftning (CO) på grund af det faktum, at lysabsorptionen af oxyhæmoglobin HbO2 og carboxyhæmoglobin HbCO er ens, overvågning i dette tilfælde er begrænset.
Brug af kapnografen: kapnometri og kapnografi
Yderligere overvågningsmuligheder, der redder patientens liv.
En værdifuld og vigtig tilføjelse til kontrollen af tilstrækkeligheden af mekanisk ventilation er den konstante måling af CO2-koncentrationen (EtCO2) i udåndingsluften (kapnometri) og en grafisk repræsentation af cykliciteten af CO2-udskillelse (kapnografi).
Fordelene ved kapnometri er:
– Tydelige indikatorer i enhver hæmodynamisk tilstand, selv under HLR (ved kritisk lavt blodtryk udføres overvågning via to kanaler: EKG og EtCO2)
– Øjeblikkelig ændring af indikatorer for eventuelle hændelser og afvigelser, f.eks. når åndedrætskredsløbet er afbrudt
– Vurdering af initial respiratorisk status hos en intuberet patient
– Realtidsvisualisering af hypo- og hyperventilation
Yderligere træk ved kapnografi er omfattende: luftvejsobstruktion er vist, patientens forsøg på at trække vejret spontant med behov for at uddybe anæstesien, hjertesvingninger på diagrammet med takyarytmi, en mulig stigning i kropstemperaturen med en stigning i EtCO2 og meget mere.
Hovedformål med at bruge en kapnograf i den præhospitale fase
Overvågning af succesen med tracheal intubation, især i situationer med støj og vanskeligheder med auskultation: det normale program med cyklisk CO2-udskillelse med god amplitude vil aldrig fungere, hvis røret indsættes i spiserøret (auskultation er dog nødvendig for at kontrollere ventilationen af de to lunger)
Overvågning af genoprettelse af spontan cirkulation under CPR: metabolisme og CO2-produktion øges betydeligt i den 'genoplivede' organisme, et 'spring' vises på kapnogrammet, og visualiseringen forværres ikke med hjertekompressioner (i modsætning til EKG-signalet)
Generel kontrol af mekanisk ventilation, især hos patienter med hjerneskade (slagtilfælde, hovedskade, kramper osv.)
Måling "i hovedstrømmen" (MAINSTREAM) og "i den laterale strømning" (SIDESTREAM).
Kapnografer er af to tekniske typer, ved måling af EtCO2 'i hovedstrømmen' placeres en kort adapter med sidehuller mellem endotrachealrøret og kredsløbet, en U-formet sensor placeres på den, den passerende gas scannes og bestemmes. EtCO2 måles.
Ved måling 'i et lateralt flow' tages en lille del gas fra kredsløbet gennem et særligt hul i kredsløbet af sugekompressoren, føres gennem et tyndt rør ind i kapnografens krop, hvor EtCO2 måles.
Flere faktorer påvirker målingens nøjagtighed, såsom koncentrationen af O2 og fugt i blandingen og måletemperaturen. Føleren skal forvarmes og kalibreres.
I denne forstand ser sidestrømsmålingen ud til at være mere nøjagtig, da den dog reducerer indflydelsen af disse forvrængende faktorer i praksis.
Bærbarhed, 4 versioner af kapnografen:
- som en del af en sengeskærm
- som en del af en multifunktionel Hjertestarter
- en mini-dyse på kredsløbet ('enheden er i sensoren, ingen ledning')
- en bærbar lommeenhed ('krop + sensor på ledningen').
Normalt, når der refereres til kapnografi, forstås EtCO2-overvågningskanalen som en del af en multifunktionel 'bedside'-monitor; på intensivafdelingen er den permanent fastgjort på udstyr hylde.
Selvom monitorstativet er aftageligt, og kapnografmonitoren drives af et indbygget batteri, er det stadig svært at bruge det, når du flytter til lejligheden eller mellem redningskøretøjet og intensivafdelingen på grund af vægten og størrelsen af monitorkasse og umuligheden af at fastgøre den til en patient eller til en vandtæt båre, hvorpå transporten fra lejligheden hovedsageligt foregik.
Der er brug for et meget mere bærbart instrument.
Lignende vanskeligheder støder på, når du bruger en kapnograf som en del af en professionel multifunktionel defibrillator: Desværre har næsten alle af dem stadig en stor størrelse og vægt og tillader i virkeligheden ikke, at for eksempel en sådan enhed komfortabelt placeres på en vandtæt båre ved siden af patienten, når man går ned af trapper fra en høj etage; selv under drift opstår der ofte forvirring med et stort antal ledninger i enheden.
Læs også
Emergency Live endnu mere...Live: Download den nye gratis app til din avis til IOS og Android
Hvad er hyperkapni, og hvordan påvirker det patientintervention?
Ventilatorisk svigt (hyperkapni): årsager, symptomer, diagnose, behandling
Hvordan vælger og bruger man et pulsoximeter?
Udstyr: Hvad er et mætningsoximeter (pulsoximeter) og hvad er det til?
Grundlæggende forståelse af pulsoximeteret
Tre daglige praksisser til at holde dine ventilatorpatienter sikre
Medicinsk udstyr: Sådan aflæses en vitale tegnmonitor
Ambulance: Hvad er en nødaspirator, og hvornår skal den bruges?
Livreddende teknikker og procedurer: PALS VS ACLS, hvad er de væsentlige forskelle?
Formålet med at suge patienter under sedation
Supplerende ilt: Cylindre og ventilationsstøtter i USA
Grundlæggende luftvejsvurdering: et overblik
Ventilatorstyring: Ventilation af patienten
Nødudstyr: Emergency Carry Sheet / VIDEO TUTORIAL
Defibrillatorvedligeholdelse: AED og funktionsbekræftelse
Åndedrætsbesvær: Hvad er tegnene på åndedrætsbesvær hos nyfødte?
EDU: Directional Tip Sugekateter
Sugeenhed til nødhjælp, løsningen i en nøddeskal: Spencer JET
Luftvejsstyring efter et trafikuheld: et overblik
Trakealintubation: Hvornår, hvordan og hvorfor man opretter en kunstig luftvej til patienten
Hvad er forbigående takypnø hos nyfødte eller neonatalt våd lungesyndrom?
Traumatisk pneumothorax: Symptomer, diagnose og behandling
Diagnose af spændingspneumothorax i felten: sug eller blæser?
Pneumothorax og Pneumomediastinum: Redning af patienten med lungebarotraume
ABC-, ABCD- og ABCDE-regel i akutmedicin: Hvad redderen skal gøre
Multipel ribbenbrud, slaglebryst (ribben) og pneumothorax: et overblik
Intern blødning: definition, årsager, symptomer, diagnose, sværhedsgrad, behandling
Forskellen mellem AMBU ballon og vejrtrækningsboldnød: fordele og ulemper ved to essentielle enheder
Vurdering af ventilation, respiration og iltning (vejrtrækning)
Ilt-ozonterapi: For hvilke patologier er det indiceret?
Forskellen mellem mekanisk ventilation og iltterapi
Hyperbar ilt i sårhelingsprocessen
Venøs trombose: Fra symptomer til nye lægemidler
Præhospital intravenøs adgang og væskegenoplivning i svær sepsis: en observationskohorteundersøgelse
Hvad er intravenøs kanyle (IV)? De 15 trin i proceduren
Næsekanyle til iltbehandling: Hvad det er, hvordan det er lavet, hvornår skal det bruges
Næsesonde til iltbehandling: Hvad det er, hvordan det er lavet, hvornår skal det bruges
Oxygen Reducer: Funktionsprincip, anvendelse
Hvordan vælger man medicinsk sugeanordning?
Holter Monitor: Hvordan virker det, og hvornår er det nødvendigt?
Hvad er håndtering af patienttryk? Et overblik
Head Up Tilt Test, hvordan testen, der undersøger årsagerne til vagal synkope, fungerer
Hjertesynkope: Hvad det er, hvordan det diagnosticeres, og hvem det påvirker
Cardiac Holter, kendetegnene ved 24-timers elektrokardiogrammet



