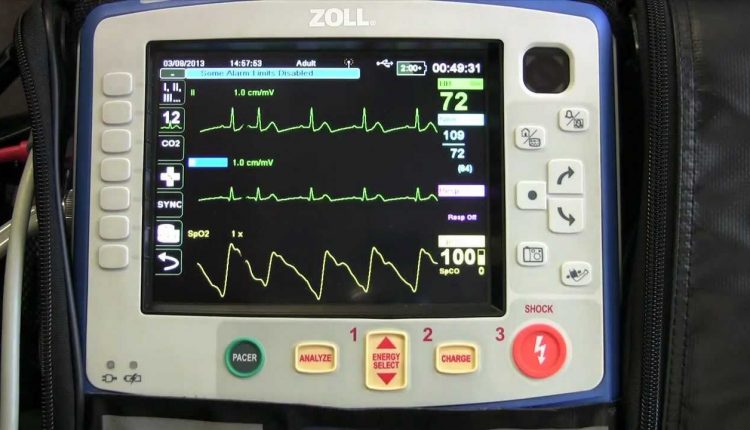
Das EKG des Patienten: So lesen Sie ein Elektrokardiogramm auf einfache Weise ab
Die Aufzeichnung des Elektrokardiogramms (EKG) ist durch mehrere als positive und negative Wellen bezeichnete Merkmale gekennzeichnet, die sich bei jedem Herzzyklus wiederholen und die spezifische Aktivität des Herzens im Zusammenhang mit der Ausbreitung des elektrischen Herzimpulses anzeigen
Die normale EKG-Aufzeichnung hat ein charakteristisches Erscheinungsbild, das sich nur bei Problemen ändert: Eine bestimmte Pathologie führt tendenziell zu einer spezifischen Veränderung an einem oder mehreren Punkten der Aufzeichnung, wobei Wellen mit veränderter Höhe, Form oder Umkehrung zurückkehren. In diesem Artikel finden Sie Hinweise für eine grundlegende Interpretation der normalen und veränderten elektrokardiographischen Aufzeichnung.
Für eine zuverlässige EKG-Interpretation müssen die Elektroden richtig positioniert sein: Ein Fehler bei der Positionierung kann zu falsch-positiven Ergebnissen führen, dh zu veränderten Wellen, die auf Pathologien hinweisen, die nicht wirklich vorhanden sind.
Das genaue Ablesen einer EKG-Aufzeichnung erfordert viel Wissen und Erfahrung.
Normale Elektrokardiogramm (EKG) Wellen, Komplexe, Intervalle, Bahnen und Segmente
Diese sind definiert als:
- positive Wellen: die Wellen, die über der isoelektrischen Linie liegen;
- negative Wellen: die Wellen, die über der isoelektrischen Linie liegen.
P Welle
Dies ist die erste im Zyklus erzeugte Welle und entspricht der Depolarisation der Vorhöfe.
Er ist klein, da die Kontraktion der Vorhöfe nicht so stark ist.
Seine Dauer variiert zwischen 60 und 120 ms und seine Amplitude (oder Höhe) beträgt 2.5 mm oder weniger.
QRS-Komplex
Entspricht der Depolarisation der Ventrikel und wird durch eine Reihe von drei aufeinander folgenden Wellen gebildet:
- Q-Zacke: ist negativ und klein und entspricht der Depolarisation des interventrikulären Septums;
- R-Welle: ist eine sehr hohe positive Spitze und entspricht einer Depolarisation der Spitze des linken Ventrikels;
- S-Welle: Dies ist ebenfalls eine kleine negative Welle und entspricht einer Depolarisation der basalen und hinteren Regionen des linken Ventrikels. Die Dauer des gesamten Komplexes liegt zwischen 60 und 90 ms. In diesem Intervall tritt auch eine atriale Repolarisation auf, die jedoch nicht sichtbar ist, da sie durch eine ventrikuläre Depolarisation maskiert wird.
T Welle
Repolarisation der Ventrikel.
Es ist nicht immer identifizierbar, da es auch einen sehr geringen Wert haben kann.
U-Welle
Dies ist eine Welle, die nicht immer in einer Spur zu erkennen ist, sie repräsentiert die Repolarisation der Purkinje-Fasern.
ST-Trakt (oder Segment)
Dies ist der Abstand zwischen der S-Welle und dem Beginn der T-Welle, er repräsentiert das Intervall zwischen der ventrikulären Depolarisation und dem Beginn der ventrikulären Repolarisation (Wiederherstellung der elektrischen Grundbedingungen).
Im Vergleich zu isoelektrisch sollte er in allen Ableitungen um nicht mehr als 1 mm darüber oder darunter liegen, außer V1 und V2, bei denen er jedoch unter 2 mm bleiben sollte.
QT-Intervall
Repräsentiert die elektrische Systole, dh die Zeit, in der eine ventrikuläre Depolarisation und Repolarisation auftritt.
Seine Dauer variiert mit der Herzfrequenz und liegt im Allgemeinen zwischen 350 und 440 ms.
PR-Intervall
Dies ist der Abstand zwischen dem Beginn der P-Welle und dem Beginn des QRS-Komplexes; es stellt das Intervall dar, das die atriale Depolarisation benötigt, um die Ventrikel zu erreichen.
Die Dauer muss zwischen 120 ms und 200 ms liegen (3 bis 5 Quadrate).
Interpretation des Erwachsenen-EKGs
Herzfrequenz (HR) und RR-Intervall
Die Herzfrequenz ist definiert als die Anzahl der Herzschläge pro Minute (bpm) und steht in Beziehung zur ventrikulären Frequenz.
Eine HF von 70 Schlägen pro Minute bedeutet, dass 70 Kontraktionen der Ventrikel in einer Minute auftreten.
Die Ermittlung der Herzfrequenz aus einer elektrokardiographischen Kurve ist ganz einfach.
Die EKG-Kurve wird auf Millimeterpapier erstellt, das mit einer Geschwindigkeit von 25 mm pro Sekunde durch den Elektrokardiographen läuft, sodass fünf Seiten von 5-mm-Quadraten 1 Sekunde darstellen.
Es ist daher leicht vorstellbar, wie die Herzfrequenz sofort erhalten werden kann, indem geschätzt wird, wie viel Zeit zwischen einem Zyklus und dem nächsten vergeht (die Zeit zwischen zwei R-Spitzen wird gemessen, das sogenannte RR-Intervall).
Wenn wir beispielsweise alle 4 Quadrate von 5 Millimetern einen Komplex haben, bedeutet dies, dass unsere Frequenz etwa 75 Schläge pro Minute beträgt.
Das heißt, da jedes 5-mm-Quadrat 0.2 s entspricht und daher 4 Quadrate 0.8 s entsprechen, brauchen wir nur 60 s (1 Minute) durch 0.8 s zu teilen, um die Frequenz von 75 Schlägen pro Minute zu erhalten.
Oder, einfacher, wir können 300 durch die Anzahl der 5-mm-Quadrate zwischen zwei benachbarten R-Spitzen teilen.
Berechnung einer unregelmäßigen Herzfrequenz
Das eben Gesagte gilt, wenn der Herzrhythmus normal ist, aber im Falle eines unregelmäßigen Rhythmus, dh wenn Sie bemerken, dass die Spitzen der R-Zacke nicht in regelmäßigen Abständen auftreten und eine variable Anzahl von Quadraten voneinander entfernt sind muss die Anzahl der in sechs Sekunden vorhandenen Spitzen zählen und das Ergebnis mit 10 multiplizieren.
Diese Berechnung ergibt eine Schätzung der Herzfrequenz; Wenn Sie beispielsweise in einem 70-Sekunden-Aufzeichnungsintervall sieben R-Zacken sehen, können Sie schätzen, dass das Herz mit einer Frequenz von 7 Schlägen pro Minute schlägt (10 x 70 = XNUMX).
Alternativ können Sie die Anzahl der QRS-Komplexe auf einer 10 Sekunden langen Kurve zählen; multiplizieren Sie diesen Wert mit 6, um die Anzahl der Schläge pro Minute zu ermitteln.
Bradykardien und Tachykardien
Eine normale Frequenz bei Erwachsenen im Ruhezustand liegt zwischen 60 und 100 bpm.
Höhere Frequenzen werden als Tachykardien bezeichnet, niedrigere Frequenzen als Bradykardien; beide können entweder physiologisch (eine physiologische Tachykardie tritt beispielsweise auf, wenn wir trainieren, während eine physiologische Bradykardie typisch für Profisportler ist) oder pathologisch sein.
Elektrokardiogramm, Rhythmusanalyse: regulär und sinusförmig?
Eine erste Einschätzung ist, ob die Abstände zwischen den R-Zacken immer gleich sind oder sich nicht um mehr als 2 Quadrate voneinander unterscheiden.
In diesem Fall können wir sagen, dass der Rhythmus regelmäßig ist.
Die zweite Bewertung bezieht sich auf das Vorhandensein und die Morphologie der P-Welle: Liegt diese vor dem QRS-Komplex und ist positiv bei DII und negativ bei aVR, dann können wir den Rhythmus als Sinus definieren, dh der elektrische Impuls stammt vom Sinusknoten (normale Vorraussetzungen).
Das Vorhandensein einer negativen P-Welle bei DII muss erstens auf eine mögliche Inversion der peripheren Elektroden hindeuten, zweitens auf einen anderen Impulsursprung als normal (Extrasystole und/oder atriale Tachykardie -TA-).
Manchmal liegt die P-Welle nicht vor dem QRS-Komplex, sondern danach: In diesem Fall ist sie mit der Retroleitung des Impulses verbunden, die bei vielen Arrhythmien auftritt, sowohl supraventrikulär (TPSV) als auch ventrikulär (VT).
Das Vorhandensein eines unregelmäßigen Rhythmus verbunden mit dem Fehlen einer klaren P-Welle muss auf die in der täglichen Praxis am häufigsten anzutreffende Arrhythmie hindeuten: Vorhofflimmern (AF).
Dies wird als chaotische elektrische Aktivität der Vorhöfe definiert, die zu einer ineffektiven Kontraktion der Wände und einer daraus resultierenden hohen Wahrscheinlichkeit einer Gerinnselbildung in ihnen führt.
Eine weitere häufig anzutreffende Arrhythmie, die durch einen manchmal sogar regelmäßigen Rhythmus und typische sägezahnartige Wellen (F-Wellen) gekennzeichnet ist, ist das Vorhofflattern (FLA).
Sie wird durch einen elektrischen Kurzschluss (Reentry-Arrhythmie) verursacht, der den Vorhof beeinträchtigt. Es unterscheidet sich von AF durch eine größere Regelmäßigkeit des ventrikulären Zyklus.
QRS-Morphologie
Normalerweise sollte es in DI positiv sein, die Amplitude der R-Welle sollte von V1 zu V6 zunehmen, während die S-Welle abnehmen sollte, die Dauer sollte weniger als 100-120 ms (2.5-3 Quadrate) betragen, die Q-Welle sollte eine Dauer haben von weniger als 0.04 s (1 Quadrat) und die Amplitude sollte weniger als ¼ der nächsten R-Zacke betragen (Q-Zacken in DIII und aVR werden nicht berücksichtigt).
Basierend auf der Dauer des Komplexes werden Breit- oder Schmal-QRS-Tachykardien oder Bradykardien definiert.
Wenn es schmal ist (Dauer weniger als 100 ms), zeigt es eine normale ventrikuläre Überleitung an.
Wenn es länger als 120 ms ist, wird es als breit definiert und zeigt eine Verlangsamung der Erregungsleitung an, die von einem bestimmten Teil des Erregungsleitungssystems (wie im Fall von Verzweigungsblöcken) oder einem subhissischen Ursprung des Herzens stammen kann Rhythmus (junktional oder ventrikulär).
Das Vorhandensein einer breiten QRS-Tachykardie mit variabler Amplitude und Morphologie von einem Komplex zum anderen ist typisch für Kammerflimmern (VF).
Dies ist die Arrhythmie, die in Verbindung mit VT am häufigsten einen Herzstillstand verursacht; Es wird durch eine desorganisierte elektrische Aktivität der Ventrikel verursacht, was zu einer Beendigung der mechanischen Aktivität führt.
Wenn wir unmittelbar vor einem breiten QRS eine schnelle Auslenkung finden, die durch eine vertikale Linie (Spitze) gekennzeichnet ist, handelt es sich um eine Schrittmacherstimulation.
T-Wellen-Morphologie
Wenn es die gleiche Polarität wie QRS in den peripheren Ableitungen hat und in den präkordialen Ableitungen positiv ist (oder bei jungen Frauen von V1 nach V3 negativ ist), zeigt es eine normale ventrikuläre Repolarisation an. Andernfalls weist es auf Myokardischämie oder -leiden, ventrikuläre Hypertrophie, Herzkrankheit hin).
PR-Intervall, Beziehung zwischen P-Wellen und QRS-Komplexen
Das PR-Intervall drückt die Weiterleitung des Impulses durch den atrioventrikulären Knoten, das His-Bündel und den linken und rechten Zweig aus.
Die Dauer muss zwischen 120 ms und 200 ms liegen (3 bis 5 Quadrate).
Wenn es kürzer ist, kann es sich um eine normale Variante handeln (z. B. bei schwangeren Frauen) oder um das Vorhandensein einer atrioventrikulären akzessorischen Bahn (ventrikuläre Präexzitation, WPW) anzuzeigen.
Wenn es lang ist, weist es auf eine Verlangsamung der Reizleitung zu den Ventrikeln hin (atrioventrikuläre Blockaden oder BAV).
Unter normalen Bedingungen beträgt das P:QRS-Verhältnis 1:1, dh jede P-Welle entspricht nach einem konstanten PR-Intervall einem QRS-Komplex und jedem QRS-Komplex muss eine P-Welle vorausgehen.
Wenn wir dagegen ein P:QRS-Verhältnis von 1:2 oder 1:viele und ein PR-Intervall mit zunehmend längerer Dauer finden, haben wir es mit atrioventrikulären Blockaden (AVB) zu tun:
- Atrioventrikulärer Block 1. Grades: verlängerte PR
- Atrioventrikuläre Blöcke 2. Grades Typ I: fortschreitende Verlängerung des PR-Intervalls, bis keine Reizleitung mehr im Ventrikel vorhanden ist (blockierter P, dh kein QRS folgt)
- AV-Block 2. Grades Typ II: Das PR-Intervall ist normal, aber die Überleitung ist 1:2, 1:3, 1:4 usw.
- Atrioventrikuläre Blöcke 3. Grades oder vollständiger Block: atrioventrikuläre Dissoziation, ohne konstante Beziehung zwischen P-Wellen und QRS-Komplexen.
Bei AVB 3. Grades ist die Anzahl der P-Wellen im Allgemeinen größer als die Anzahl der (schmalen) QRS.
Bei ventrikulären Tachykardien ist jedoch die Anzahl der QRS-Komplexe (breit) im Allgemeinen größer als die Anzahl der P-Wellen.
QT-Intervall im Elektrokardiogramm
Gibt die Gesamtzeit der ventrikulären Depolarisation und Repolarisation an und variiert mit der Herzfrequenz; daher wird es korrekter als QTc ausgedrückt, dh um die Herzfrequenz korrigiert. Der Normalwert liegt zwischen 350 und 440 ms.
Es ist pathologisch, sowohl wenn es kürzer ist (Short-QT-Syndrom), als auch wenn es länger ist (Long-QT-Syndrom) und in beiden Fällen mit einer erhöhten Wahrscheinlichkeit verbunden ist, ventrikuläre Arrhythmien zu entwickeln.
ST-Trakt
drückt die Beendigung der ventrikulären Depolarisation aus; er ist mit der T-Welle von V1 nach V3 verschmolzen zu finden und darf gegenüber der Isoelektrik in allen Ableitungen um mehr als 1 mm weder darüber noch darunter liegen, außer V1 und V2, bei denen er aber unter 2 bleiben muss mm.
Liegt eine überdurchschnittliche Überhöhung vor, spricht man von einer Myokardschädigung, also einem Bild, das mit einem akuten Myokardinfarkt (AMI) vereinbar ist.
Die Lage der Überhöhung ermöglicht die Lokalisierung des Infarkts und der von der Obstruktion betroffenen Koronararterie:
- eine ST-Streckenhebung in DII, DIII und aVF (mit Spiegelsubnivellierung in DI und aVL) weist auf einen unteren Myokardinfarkt durch Verschluss der rechten Koronararterie hin;
- Die ST-Streckenhebung in DI, V2-V4 (mit spiegelnder Untersegmentierung in DII, DIII und aVF) weist auf einen vorderen Myokardinfarkt durch Okklusion des vorderen interventrikulären Astes hin.
Lesen Sie auch:
Herzkrankheit: Was ist Kardiomyopathie?
Entzündungen des Herzens: Myokarditis, infektiöse Endokarditis und Perikarditis
Herzgeräusche: Was es ist und wann man sich Sorgen machen sollte
Broken-Heart-Syndrom ist auf dem Vormarsch: Wir kennen die Takotsubo-Kardiomyopathie
Was ist ein Kardioverter? Überblick über den implantierbaren Defibrillator
Erste Hilfe bei Überdosierung: Notarzt rufen, was tun, während auf die Retter gewartet wird?
Squicciarini Rescue wählt Emergency Expo: American Heart Association BLSD- und PBLSD-Schulungskurse
'D' für Deads, 'C' für Kardioversion! – Defibrillation und Fibrillation bei pädiatrischen Patienten
Herzentzündungen: Was sind die Ursachen einer Perikarditis?
Thrombose kennen, um in das Blutgerinnsel einzugreifen
Patientenverfahren: Was ist externe elektrische Kardioversion?
Erhöhung der Belegschaft von EMS, Schulung von Laien in der Verwendung von AED
Unterschied zwischen spontaner, elektrischer und pharmakologischer Kardioversion
Was ist Takotsubo-Kardiomyopathie (Broken-Heart-Syndrom)?



