EMS: Pädiatrische SVT (supraventrikuläre Tachykardie) vs. Sinustachykardie
Supraventrikuläre Tachykardie (SVT) ist eine häufige, nicht arrestierende Rhythmusstörung, die bei Kindern vor allem im Säuglingsalter auftritt und die Hauptursache für kardiale Instabilität ist
Die meisten Säuglinge mit SVT wachsen aus dem Syndrom heraus, ohne bleibende Auswirkungen. Die Vorgeschichte der Beschwerden ist der Schlüssel zur richtigen Unterscheidung zwischen SVT und schneller Sinustachykardie.
KINDERGESUNDHEIT: ERFAHREN SIE MEHR ÜBER MEDICHILD BEIM BESUCH DES STANDES AUF DER EMERGENCY EXPO
Der Beginn der SVT zeigt sich normalerweise bei einem normalen Kind, das sich plötzlich verschlechtert, ohne dass eine Vorgeschichte einer kürzlichen Krankheit oder Verletzung vorliegt. Es muss jedoch sorgfältig evaluiert werden, um sicherzustellen, dass eine angemessene Behandlung durchgeführt wird.
Sie möchten einem Kind, das an einer schnellen Sinustachykardie und nicht an einer SVT leidet, keine Kardioversion durchführen oder Adenosin verabreichen
War das Kind krank? Denken Sie an den Sinustach! Die beste Behandlungsmethode zielt darauf ab, die zugrunde liegende Ursache zu entdecken und zu beheben.
Vergessen Sie nicht die H & T's!
SVT v/s Sinustach in der Pädiatrie
- Patientenanamnese: Die Vorgeschichte der Ereignisse, die dazu geführt haben, dass der Notarzt Hilfe angefordert hat, kann wertvolle Informationen bei der Auswahl der richtigen Behandlungsmethode für das Kind liefern:
- War das Kind krank?
- Ist er dehydriert?
- Gibt es Blutungen, die mit einem Schock einhergehen können?
- Hat er irgendwelche bekannten medizinischen Probleme?
- Ist dies schon einmal vorgekommen und wenn ja, was wurde dann getan, um es zu korrigieren?
- Hat das Kind bekannte Arzneimittelallergien?
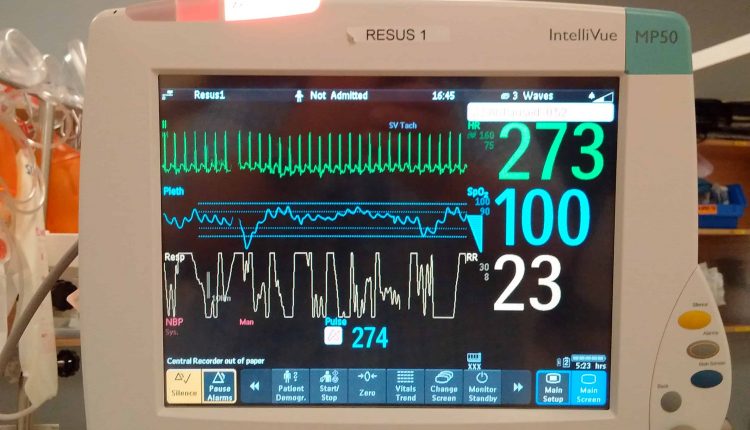
- Herzfrequenz: Anhaltende Herzfrequenz während der Veranstaltung
- Säugling: Sinustachykardie ist normalerweise < 220 bpm; Supraventrikuläre Tachykardie ist normalerweise > 220 bpm
- Kind: Sinustachykardie ist normalerweise < 180 bpm; Supraventrikuläre Tachykardie ist normalerweise > 180 bpm
QUALITÄT AED? BESUCHEN SIE DEN ZOLL-STAND AUF DER EMERGENCY EXPO
EKG-Befunde
Wichtige EKG-Befunde bei pädiatrischer Sinustachykardie:
- Die Herzfrequenz beträgt < 220 bpm bei einem Säugling und < 180 bpm bei Kindern
- Variable RR-Wellen
- P-Wellen vorhanden und aufrecht in den Ableitungen II, III, aVF
Sinustachykardie ist normalerweise sekundär zu:
- Entwässerung
- Hypovolämie (am häufigsten)
- Fieber
- Hypoxie
- Anämie
- Stoßdämpfer
- Sinustachy ist bei Kindern nicht so ungewöhnlich, wird aber normalerweise durch einen beitragenden Faktor und nicht durch eine echte kardiale Ursache verursacht
Wichtige EKG-Befunde bei pädiatrischer supraventrikulärer Tachykardie:
- Die Herzfrequenz beträgt > 220 bpm bei Säuglingen und > 180 bpm bei Kindern
- Nicht variable RR-Wellen
- Der Rhythmus wird durchgehend regelmäßig sein (da ein assoziierter AV-Block bei Säuglingen/Kindern äußerst selten ist)
- Die P-Wellen können nicht identifizierbar sein, insbesondere wenn die ventrikuläre Frequenz hoch ist
- Wenn P-Wellen vorhanden sind, werden sie wahrscheinlich in den Ableitungen II, III und aVf invertiert
- Die Dauer des QRS-Komplexes beträgt in den meisten Fällen 0.10 Sekunden
- SVT mit QRS-Komplex > 0.10 ist bei Säuglingen und Kindern äußerst selten
Bei Kindern beobachtete SVT kann von mehreren Arten sein:
- Wiedereintritt mit einem akzessorischen Pfad (Wolf-Parkinson-White)
- Wiedereintritt ohne akzessorischen Weg
- Spontane Depolarisation von Schrittmacherstellen
- Herzpathologie (dh: Ebstein-Anomalie)
- Pharmakologische Einflüsse: (Medikamente mit sympathomimetischen Aminen, Koffein)
- Stoffwechseleinflüsse: (endokrine Störungen, Schilddrüsenüberfunktion etc.)
Symptome/Management von pädiatrischer SVT
Anzeichen und Symptome während einer supraventrikulären Tachykardie werden durch das Alter des Kindes, die Dauer der SVT, die vorherige ventrikuläre Funktion und die ventrikuläre Frequenz beeinflusst.
Säuglinge mit anhaltenden SVT-Episoden weisen auf:
- Tachypnoe
- Verlust des Interesses an der Ernährung
- Reizbarkeit
- Fortschreiten über 24-48 Stunden bis zur Lethargie
- Sternale und interkostale Retraktionen
- Herz-Kreislauf-Anzeichen eines schwachen Pulses, aschfahle Farbe usw.
Wenn ein Kind hämodynamisch stabil ist und kooperative Vagusmanöver wirksam und am sichersten sind; wie zum Beispiel:
- Eiswasser auf das Gesicht aufgetragen
- Blasen durch einen Strohhalm
- Karotis-Sinus-Massage
Eine absolute Kontraindikation für Adenosin ist die Sinustachykardie (ST). Dehydrierte Patienten, insbesondere Säuglinge und Kleinkinder mit Fieber, Gedeihstörungen und/oder einer Infektion, können wie eine SVT aussehen, obwohl sie in Wirklichkeit kaum durch eine Sinustachykardie mit einer Frequenz von mehr als 180-200 kompensiert werden bpm.
BESUCHEN SIE DEN STAND DER DMC DINAS MEDICAL CONSULTANTS AUF DER EMERGENCY EXPO
Patienten, die eine schnelle Sinustachykardie erleiden, haben ein hohes Morbiditäts- und Mortalitätsrisiko, wenn Adenosin verabreicht wird. Wenden Sie sich frühzeitig an das Sanitätskommando!
„Behandle den Patienten und nicht den Monitor“
- Die pharmakologische Notfalltherapie besteht aus Adenosin (0.1 mg/kg {max. 1. Dosis 6 mg} als schneller Bolus, kann die 1. Dosis verdoppeln – 0.2 mg/kg {max. 2. Dosis 12 mg})
- Das Wolf-Parkinson-White (WPW)-Syndrom muss vor der Behandlung als SVT ausgeschlossen werden
- Die elektrische Notfallbehandlung umfasst die synchronisierte Kardioversion bei 0.5–1.0 Joule/kg.
(Vergessen Sie nicht, gegebenenfalls vor der Kardioversion zu sedieren)
Lesen Sie auch:
Pädiatrische toxikologische Notfälle: Medizinische Intervention bei pädiatrischer Vergiftung
Valvulopathien: Untersuchung von Herzklappenproblemen
Was ist der Unterschied zwischen Herzschrittmacher und subkutanem Defibrillator?
Herzkrankheit: Was ist Kardiomyopathie?
Entzündungen des Herzens: Myokarditis, infektiöse Endokarditis und Perikarditis
Herzgeräusche: Was es ist und wann man sich Sorgen machen sollte
Broken-Heart-Syndrom ist auf dem Vormarsch: Wir kennen die Takotsubo-Kardiomyopathie
Kardiomyopathien: Was sie sind und was die Behandlungen sind
Alkoholische und arrhythmogene rechtsventrikuläre Kardiomyopathie
Unterschied zwischen spontaner, elektrischer und pharmakologischer Kardioversion
Was ist Takotsubo-Kardiomyopathie (Broken-Heart-Syndrom)?
Dilatative Kardiomyopathie: Was es ist, was es verursacht und wie es behandelt wird
Herzschrittmacher: Wie funktioniert er?
Grundlegende Atemwegsbeurteilung: Ein Überblick
Beurteilung des Bauchtraumas: Inspektion, Auskultation und Palpation des Patienten
Atemwegsmanagement nach einem Verkehrsunfall: Ein Überblick
Tracheale Intubation: Wann, wie und warum ein künstlicher Atemweg für den Patienten geschaffen wird
Was ist eine traumatische Hirnverletzung (TBI)?
Akutes Abdomen: Bedeutung, Geschichte, Diagnose und Behandlung
Giftpilzvergiftung: Was tun? Wie äußert sich eine Vergiftung?
Thoraxtrauma: Klinische Aspekte, Therapie, Atemwegs- und Beatmungsunterstützung
Der schnelle und schmutzige Leitfaden zur pädiatrischen Beurteilung



