Dermatitis de contacto alérgica y dermatitis atópica: las diferencias
¿Dermatitis de contacto atópica o alérgica? En ambos casos, estamos hablando de inflamaciones cutáneas bastante comunes que los pacientes pueden confundir fácilmente, especialmente debido a sus síntomas bastante similares.
Mientras que en el caso de la dermatitis alérgica de contacto basta con evitar los alérgenos que la provocaron, la dermatitis atópica puede cronificarse, afectando negativamente a la calidad de vida de los afectados.
¿Cuáles son los síntomas de la dermatitis atópica?
La dermatitis atópica, también conocida como eccema constitucional, es una inflamación recurrente o crónica de la piel.
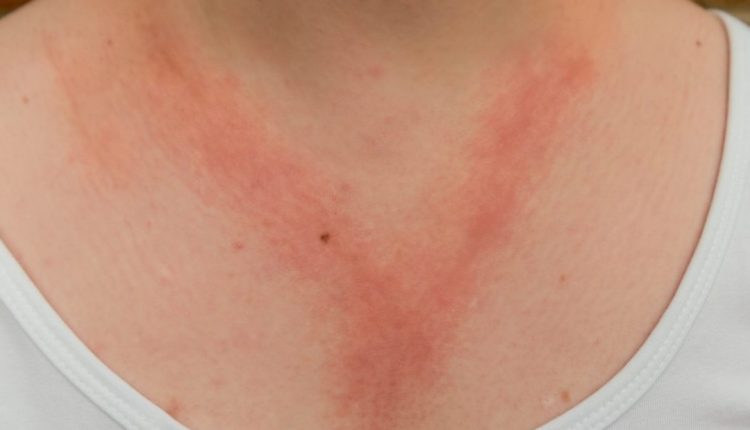
Con mayor frecuencia se manifiesta en la primera infancia con la aparición de parches enrojecidos y que pican, a menudo rematados con pequeñas ampollas, que con el tiempo se desprenden o forman costras.
En los niños, las mejillas, cuello y las superficies extensoras de brazos y piernas se ven afectadas.
Es un trastorno que repercute de forma importante en la vida diaria del paciente, sobre todo por el picor, que puede ser muy intenso, y que durante el día dificulta la concentración adecuada en las actividades diarias e impide un sueño reparador por la noche.
Es una enfermedad muy extendida también entre los adultos (alrededor del 10% de la población), en la que las lesiones pruriginosas se localizan típicamente, además de en la cara y el cuello, en las fosas antecubitales (los “pliegues” de los codos), los cordones poplíteos (detrás de las rodillas) y el dorso de las manos.
No existen pruebas específicas para diagnosticar la forma atópica.
El diagnóstico es exclusivamente clínico, es decir, se realiza a partir de la información que el dermatólogo obtiene del paciente y de los signos que observa en la piel.
Síntomas de la dermatitis alérgica de contacto
Los signos y síntomas de la dermatitis atópica son muy similares a los de la dermatitis alérgica de contacto, por lo que el paciente puede confundir fácilmente las dos condiciones.
La dermatitis alérgica de contacto también se manifiesta en forma de manchas rojas que pican cubiertas de vesículas, con un efecto descamativo.
¿Cómo reconocerlo? Para aclarar cualquier duda y establecer el tratamiento correcto, es importante, por tanto, acudir exclusivamente al dermatólogo, quien durante la exploración recogerá la información pertinente del afectado y observará los signos en la piel para hacer una diagnóstico específico de la dermatitis.
Las causas de la dermatitis atópica
Las causas de la dermatitis atópica son diferentes a las de la dermatitis alérgica de contacto.
De hecho, la dermatitis atópica está estrechamente relacionada con componentes hereditarios que determinan una capacidad reducida de la epidermis para desempeñar su función de “barrera” frente a agentes externos y que probablemente predispongan al paciente a alergias alimentarias y respiratorias a lo largo de su vida.
Los pacientes con atopia a menudo también sufren de conjuntivitis, asma o rinitis.
Sin embargo, es importante tener en cuenta que muy rara vez la introducción de alérgenos alimentarios o respiratorios provoca un brote de dermatitis atópica, que puede reaparecer de una manera aparentemente impredecible.
En otras palabras, podemos pensar en la forma atópica como el trastorno de la piel de las personas alérgicas.
Dermatitis alérgica de contacto: las causas.
La forma alérgica de contacto, en cambio, como su nombre lo indica, está asociada a una reacción de la piel tras el contacto repetido con determinados alérgenos que estimulan su respuesta inmunológica y la formación de las placas con picor que la caracterizan, comenzando en las zonas donde se produce el contacto.
Cada parte del cuerpo puede estar potencialmente involucrada en la dermatitis alérgica de contacto, según el tipo de alérgeno.
Por ejemplo, el cuero cabelludo para teñir el cabello, las palmas de las manos y los lóbulos de las orejas para el níquel, etc.
Las sustancias que provocan la dermatitis alérgica de contacto pueden ser tanto naturales como químicas, siendo las más comunes las contenidas en esencias de flores y plantas, metales y conservantes y colorantes artificiales.
Sin embargo, no es raro que algunos pacientes con dermatitis atópica tengan una dermatitis de contacto alérgica concomitante debido a su propensión a desarrollar alergias.
Si esto no se identifica, puede complicar el curso de la dermatitis atópica, haciéndola aparentemente más resistente a la terapia.
El primer paso, en todos los casos en los que se sospeche una dermatitis alérgica de contacto, es identificar el alérgeno mediante las pruebas de alergia adecuadas (pruebas epicutáneas o pruebas epicutáneas).
Luego, el dermatólogo correlaciona el resultado de la prueba del parche con la información clínica del paciente individual para establecer una relación de causa y efecto entre el contacto con el alérgeno y la dermatitis.
En consecuencia, el tratamiento de la forma de alergia de contacto consiste en eliminar todo contacto con el alérgeno en cuestión y, por supuesto, aliviar inmediatamente la inflamación con una crema con corticoides.
¿Cómo se trata la dermatitis?
Para ambos tipos de dermatitis, el primer consejo es utilizar productos hidratantes y emolientes, quizás aplicados después de una ducha rápida utilizando detergentes sin tensioactivos.
Deben evitarse los jabones y los detergentes espumosos, ya que contribuyen a irritar la piel.
Para controlar la enfermedad, en cambio, en el caso de la dermatitis atópica, en sus formas leves, se tiende a utilizar corticoides tópicos e inmunomoduladores (inhibidores de la calcineurina).
Los antihistamínicos, por vía oral, pueden ayudar a romper el círculo vicioso del picor, que por un lado contribuye, a través del rascado, a la cronicidad e infección de las lesiones de la dermatitis atópica, y por otro lado afecta negativamente a la calidad de vida y dormir.
Cuando la dermatitis atópica involucra áreas más grandes, con prurito intenso, y si las medidas ya tomadas no son suficientes, se puede utilizar fototerapia y posiblemente inmunosupresores sistémicos como la ciclosporina.
Si esta terapia no produce los resultados deseados y el paciente sufre recaídas repetidas, puede ser necesario el uso de anticuerpos monoclonales (dupilumab), administrados por vía subcutánea, que, frente a los inmunosupresores convencionales, permiten controlar la dermatitis atópica a más largo plazo porque tienen menos efectos secundarios.
Las nuevas opciones terapéuticas en el horizonte, para un manejo cada vez más “a medida” del paciente individual con dermatitis atópica, incluyen tanto fármacos orales (inhibidores de JAK) como anticuerpos monoclonales (tralokinumab).
Lea también:
Eccema o dermatitis por frío: esto es lo que debe hacer
La psoriasis, una enfermedad de la piel que no envejece
SkinNeutrAll®: Jaque mate para sustancias inflamables y que dañan la piel
Examen Dermatológico Para Controlar Lunares: Cuándo Realizarlo



