Electrocardiograma: procedimientos iniciales, colocación de electrodos de ECG y algunos consejos
Si es la primera vez que el paciente realiza un electrocardiograma (ECG), el socorrista, el médico o la enfermera deben explicarle al paciente, con palabras adecuadas a su nivel de comprensión, los pasos y la utilidad del electrocardiograma.
Antes de proceder con el electrocardiograma, es necesario comprobar
- si hay alguna enfermedad del corazón;
- qué medicamentos está tomando el paciente;
- cualquier alergia a los materiales utilizados para la prueba (por ejemplo, el gel utilizado para facilitar la conducción de señales eléctricas);
- la presencia de dispositivos electrónicos que puedan alterar el trazado (como un marcapasos) u objetos metálicos (como collares y pulseras);
- la posible necesidad de una tricotomía (si el paciente tiene demasiado pelo que impide la adherencia de los electrodos);
- los parámetros vitales del paciente, en particular la presión arterial y la frecuencia cardíaca.
Se le pregunta al paciente
- descubrir el pecho, los tobillos y las muñecas y adoptar la posición supina (barriga hacia arriba) en el sofá, si es posible;
- relajarse y no hablar durante unos minutos.
En la media hora anterior a la prueba, el paciente debería haber evitado fumar y beber café o alcohol.
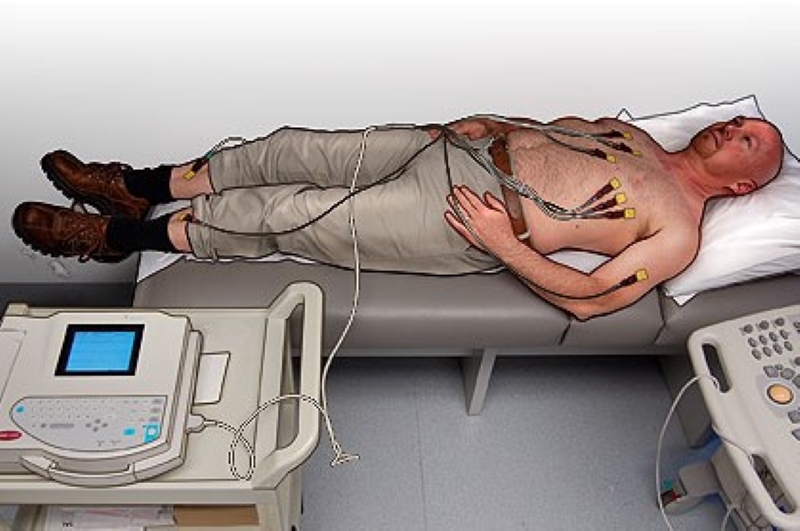
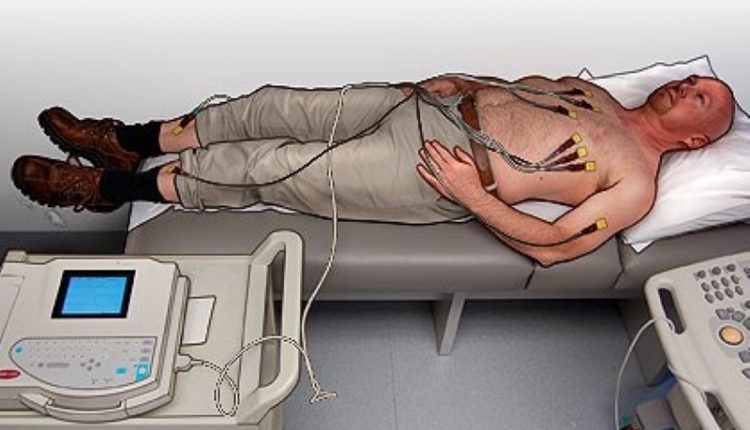
Colocación de los seis electrodos
Para colocar las seis derivaciones precordiales:
- Identifique dónde colocar el electrodo V1 (rojo): colóquelo a la izquierda del paciente; tomando como referencia la fosa supraesternal (hoyuelo donde se unen las clavículas, se puede ver en la parte superior del esternón) coloque el pulgar de la mano izquierda sobre ella. Busque el primer espacio intercostal con el dedo índice (estirándose hacia la derecha y un poco más abajo que el pulgar), a partir de aquí será automático encontrar el segundo espacio con el dedo medio, el tercero con el dedo anular y finalmente con el con el dedo meñique encontrará el 4° espacio intercostal paraesternal derecho: allí estará posicionado V1.
- V2 (amarillo): justo a la izquierda de V1, lado opuesto al esternón se encuentra el 4° espacio intercostal paraesternal izquierdo, allí se debe posicionar V2. Importante: el esternón tiene en promedio no más de 4 centímetros de ancho, por lo que V1 y V2 no deben estar más separados que esto.
- Posición V3 (verde) y V4 (marrón): primera posición V4, ubique la clavícula izquierda y fije un punto a la mitad del hueso. Luego con la referencia costal de V2 apreciar el 5° espacio intercostal con la técnica del dedo. Ahora ubique el punto donde coloca V4 en la intersección de una línea que baja desde la mitad de la clavícula y finalmente se encuentra con el quinto espacio intercostal. Ahí colocas el electrodo V5. V4 debe colocarse en el punto medio entre la línea entre V3 y V2 dondequiera que se encuentre este punto, incluso si hay mamas presentes en las mujeres (no impide la detección de la señal electrocardiaca).
- Posición V5 (negra): localice la línea axilar anterior, más o menos donde comienza la escotadura axilar, ya lo largo de esta línea, encuentre el 5º espacio intercostal: allí posición V5.
- Posición V6 (violeta): localiza la línea axilar media (más o menos donde comienza el hueco axilar) y a lo largo de esta línea, encuentra el 5º espacio intercostal: allí posición V6. Tenga en cuenta que V5 y V6 se elevan un poco con respecto a V4, porque las costillas son cóncavas hacia arriba.
Electrocardiograma, posicionamiento de las cuatro derivaciones periféricas
Para posicionar los cuatro cables periféricos, tenga en cuenta el código de color:
- Rojo: brazo derecho
- Negro: pierna derecha
- Verde: pierna izquierda
- Amarillo: brazo izquierdo
Controles finales
Se realizan antes de desconectar los electrodos o, si hay monitor, antes de imprimir:
- presencia (y exactitud) de fecha y nombre;
- verificación de la señal de calibración y velocidad de impresión;
- calidad de la huella:
- presencia de todas las pistas;
- estabilidad de la línea isoeléctrica;
- ausencia de artefactos por temblores y corriente alterna;
- buscar indicaciones de colocación incorrecta de electrodos.
Si los electrodos de ECG están colocados correctamente, la traza de un paciente sano debería tener un resultado similar a este:
- Verifique si hay cambios electrocardiográficos no fisiológicos y, de no ser así, cambie la posición de los electrodos o lleve el trazado a la atención del médico para su evaluación y diagnóstico.
Complicaciones
Algunas veces pueden ocurrir manifestaciones cutáneas (por ejemplo, enrojecimiento o picazón de la piel) después del uso prolongado de los electrodos debido al tiempo de aplicación oa la sensibilidad de la piel.
Asesorías
Tenga en cuenta los siguientes consejos e información
- el agua es el mejor conductor del impulso eléctrico, por lo que para obtener un buen ECG no se deben utilizar desinfectantes alcohólicos. Se verá peor. Si tiene medias o pantimedias, humedezca bien la gasa (deben gotear) y esto ayudará a conducir la electricidad;
- un factor que mejora el registro es la colocación de electrodos en planos óseos, que conducen mejor que la grasa. Por ello, elige siempre la tibia y el dorso de la muñeca como periféricos;
- colocar los electrodos correctamente, porque de esto depende la detección de anomalías electrocardiográficas que salvan vidas. La mala colocación de los electrodos puede afectar en gran medida los resultados de un ECG.
Electrocardiograma en un paciente con un miembro amputado
En pacientes a los que se les ha amputado una o más extremidades, el electrodo se puede aplicar en cualquier punto del muñón de la extremidad o en la raíz de la extremidad.
De hecho, cada miembro se considera, desde un punto de vista eléctrico, como un segmento de baja resistencia, de modo que el potencial eléctrico es esencialmente el mismo en todos sus puntos.
Por supuesto, un tema tan complejo no puede agotarse en un solo artículo: más detalles seguirán.
Lee también
Realización del examen objetivo cardiovascular: la guía
¿Qué es el electrocardiograma (ECG)?
ECG: análisis de forma de onda en el electrocardiograma
¿Qué es un ECG y cuándo hacer un electrocardiograma?
Infarto de miocardio con elevación del ST: ¿Qué es un STEMI?
Primeros principios de ECG a partir del video tutorial escrito a mano
Criterios de ECG, 3 reglas simples de Ken Grauer - ECG Recognize VT
El ECG del Paciente: Cómo Leer un Electrocardiograma de Manera Sencilla
ECG: lo que indican las ondas P, T, U, el complejo QRS y el segmento ST
Electrocardiograma (ECG): para qué sirve, cuándo se necesita
Electrocardiograma de estrés (ECG): una descripción general de la prueba
¿Qué es el electrocardiograma dinámico ECG según Holter?
Electrocardiograma Dinámico Completo Según Holter: ¿Qué Es?
Procedimientos de restauración del ritmo cardíaco: cardioversión eléctrica
Holter cardíaco, las características del electrocardiograma de 24 horas
Arteriopatía periférica: síntomas y diagnóstico
Estudio electrofisiológico endocavitario: ¿en qué consiste este examen?
Cateterismo cardíaco, ¿qué es este examen?
Eco Doppler: qué es y para qué sirve
Ecocardiograma transesofágico: ¿en qué consiste?
Ecocardiograma Pediátrico: Definición Y Uso
Enfermedades del corazón y campanas de alarma: angina de pecho
Falsificaciones que están cerca de nuestros corazones: enfermedades cardíacas y falsos mitos
Apnea del sueño y enfermedad cardiovascular: correlación entre sueño y corazón
Miocardiopatía: ¿Qué es y cómo tratarla?
Trombosis venosa: de los síntomas a los nuevos fármacos
Cardiopatías congénitas cianogénicas: transposición de las grandes arterias
Frecuencia cardíaca: ¿Qué es la bradicardia?
Consecuencias del traumatismo torácico: enfoque en la contusión cardíaca
Soplo cardíaco: ¿qué es y cuáles son los síntomas?
Bloqueo de rama: las causas y consecuencias a tener en cuenta
Maniobras de Reanimación Cardiopulmonar: Manejo del Compresor Torácico LUCAS
Taquicardia supraventricular: definición, diagnóstico, tratamiento y pronóstico
Identificar las taquicardias: qué es, qué provoca y cómo intervenir en una taquicardia
Infarto De Miocardio: Causas, Síntomas, Diagnóstico Y Tratamiento
Insuficiencia Aórtica: Causas, Síntomas, Diagnóstico Y Tratamiento De La Insuficiencia Aórtica
Cardiopatía congénita: ¿Qué es la bicuspidia aórtica?
Fibrilación Auricular: Definición, Causas, Síntomas, Diagnóstico Y Tratamiento
La fibrilación ventricular es una de las arritmias cardíacas más graves: averigüémoslo
Flutter Auricular: Definición, Causas, Síntomas, Diagnóstico Y Tratamiento
¿Qué es el ecodoppler de los troncos supraaórticos (carótidas)?
¿Qué es la grabadora de bucle? Descubriendo la Telemetría Doméstica