Síndrome de Eisenmenger: prevalencia, causas, síntomas, signos, diagnóstico, tratamiento, actividades deportivas
El síndrome de Eisenmenger es un conjunto de síntomas y signos causados por una rara y compleja asociación de anomalías cardiovasculares que conducen a hipertensión pulmonar con shunt bidireccional o inverso con comunicación intracardíaca o aortopulmonar.
El síndrome de Eisenmenger a menudo conduce a la muerte súbita
Antecedentes históricos
El síndrome de Eisenmenger lleva el nombre de Victor Eisenmenger, quien lo describió por primera vez en 1897.
En 1958, Paul Wood fue el primero en utilizar el término "complejo de Eisenmenger".
Difusión
La prevalencia es 1-9/10000.
Edad de inicio
El síndrome de Eisenmenger generalmente se desarrolla antes de la pubertad, pero también puede ocurrir en la adolescencia o en la adultez temprana.
Comienza después de los dos años, en promedio alrededor de los catorce años.
Afecta tanto a hombres como a mujeres.
EQUIPOS DE ECG Y DESFIBRILADORES? VISITE EL STAND DE ZOLL EN EMERGENCIA EXPO
Causas
El síndrome de Eisenmenger se debe a la comunicación entre las dos cámaras cardíacas, como resultado de un defecto congénito o una derivación creada quirúrgicamente, que permite que la sangre oxigenada vuelva a circular hacia el ventrículo derecho y hacia los pulmones.
Con el tiempo, puede desarrollarse un aumento de la resistencia pulmonar, lo que finalmente conduce a una hipertensión pulmonar grave, un cortocircuito bidireccional con un aumento progresivo del cortocircuito derecha-izquierda.
Malformaciones cardíacas que conducen al síndrome de Eisenmenger
Un defecto del tabique interventricular (presente solo o en tetralogía de Fallot o pentalogía de Fallot), si no se trata, puede conducir al desarrollo del síndrome.
Otros defectos cardíacos que pueden conducir, si no se tratan, al síndrome de Eisenmenger son:
- conducto arterioso permeable;
- ventana aortopulmonar;
- comunicación interauricular;
- retorno venoso anómalo parcial (algunas venas pulmonares se conectan a la aurícula derecha en lugar de a la aurícula izquierda);
- tronco arterioso.
Los factores de riesgo
Los bebés que tienen una comunicación interventricular grande, una comunicación interauricular o un conducto arterioso persistente al nacer tienen un mayor riesgo de desarrollar el síndrome de Eisenmenger.
Prevención
El síndrome de Eisenmenger se puede prevenir mediante cirugía correctiva antes de que ocurran cambios en los pulmones.
Síntomas y signos del síndrome de Eisenmenger
Los síntomas clínicos del síndrome incluyen:
- falta de aire (especialmente durante el ejercicio),
- fatiga,
- letargo
- mareo,
- cianosis (color azulado de la piel),
- síncope,
- hepatomegalia
- edemas periféricos,
- distensión de cuello venas,
- Dolor de pecho,
- palpitaciones,
- Arritmias auriculares y ventriculares.
El cortocircuito izquierda-derecha debido al síndrome de Eisenmenger es responsable de la desaturación sistémica de oxígeno que conduce a:
- hemoptisis (signo tardío),
- policitemia secundaria,
- hiperviscosidad, hemoptisis,
- eventos del sistema nervioso central (como abscesos cerebrales o accidentes cerebrovasculares),
- trombosis de la arteria pulmonar,
- secuelas del aumento del recambio de glóbulos rojos, como
- hiperuricemia que causa gota
- hiperbilirrubinemia que causa colelitiasis,
- Deficiencia de hierro con o sin anemia.
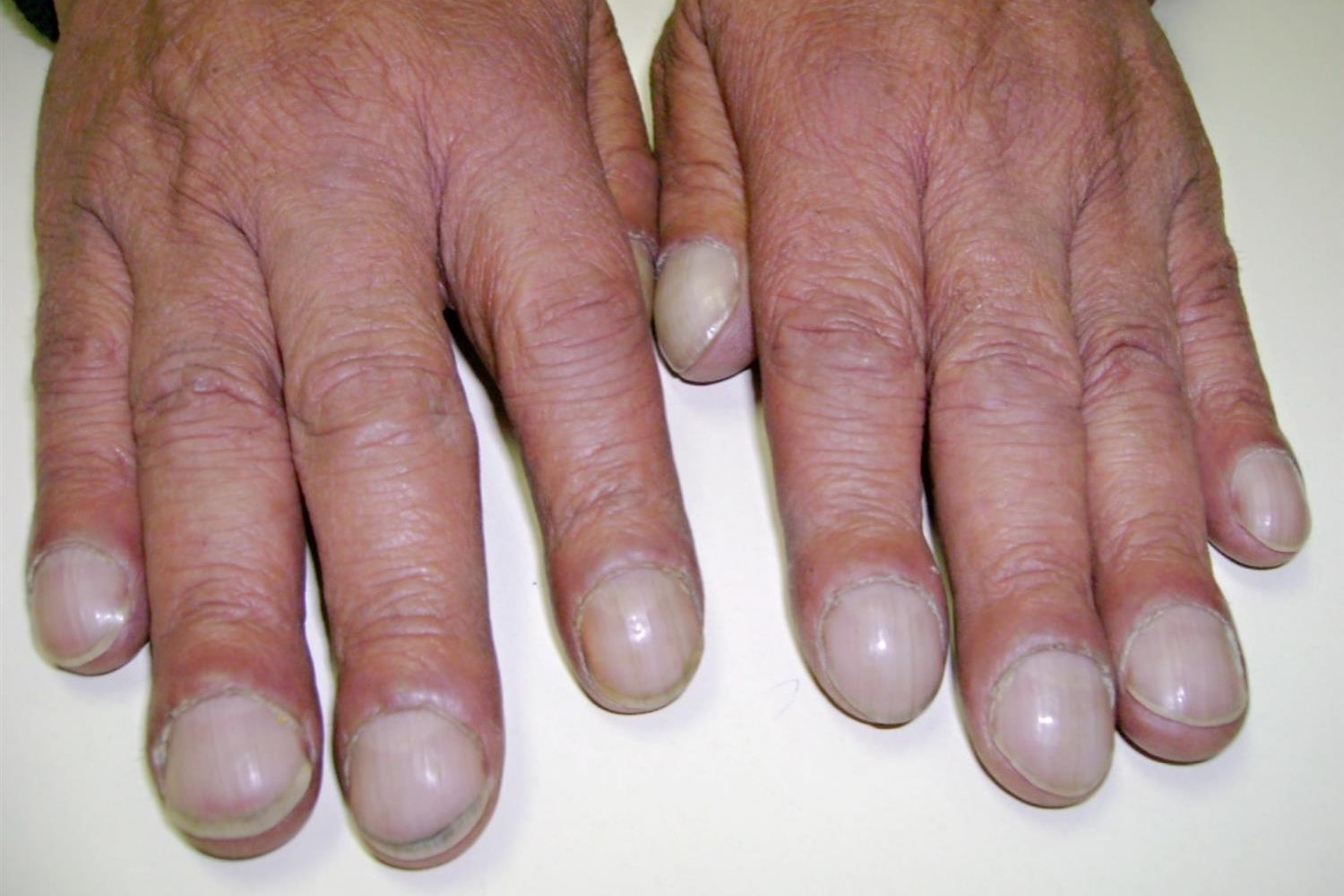
Puede haber hipocratismo digital ("dedos en palillo de tambor", vea la imagen a continuación) y soplos cardíacos.
- embolias cerebrales,
- endocarditis,
- insuficiencia cardíaca derecha (asociada con hepatomegalia, edema periférico, distensión de las venas yugulares),
- la muerte súbita.
La policitemia secundaria suele causar los siguientes síntomas y signos:
- ataque isquémico transitorio con dificultad para hablar,
- problemas visuales,
- dolor de cabeza,
- aumento de la fatiga,
- signos de tromboembolismo.
El dolor abdominal puede resultar de la colelitiasis.
La artritis gotosa dolorosa puede resultar de la hiperuricemia.
Las pacientes tienen un alto riesgo de morbilidad y mortalidad en el momento del parto.
Diagnóstico
El diagnóstico del síndrome de Eisenmenger se basa en el cuadro clínico, las anomalías del electrocardiograma y las imágenes.
En el examen físico se observan cianosis central e hipocratismo digital.
A menudo se observan signos de descompensación del ventrículo derecho (como hepatomegalia, edema periférico, distensión de las venas del cuello).
La palpación revela un temblor del ventrículo derecho.
En la auscultación, puede escucharse un soplo holosistólico por insuficiencia tricuspídea en el borde esternal inferior izquierdo; también se puede escuchar un soplo protodiastólico agudo y decreciente por insuficiencia pulmonar a lo largo del borde esternal izquierdo.
Un segundo tono cardíaco fuerte y único (S2) es un hallazgo constante, y un clic de eyección pulmonar es frecuente.
El diagnóstico se confirma mediante electrocardiograma, ecocardiografía con doppler color, radiografía de tórax, cateterismo cardíaco y medición de la presión arterial pulmonar.
Las pruebas de laboratorio
En pacientes con síndrome de Eisenmenger, las pruebas de laboratorio muestran policitemia con un hematocrito > 55%.
El aumento del recambio de eritrocitos puede reflejar una condición de deficiencia de hierro (p. ej., talasemia), hiperuricemia e hiperbilirrubinemia.
La deficiencia de hierro puede estar relacionada con la anemia por deficiencia de hierro y puede identificarse midiendo la saturación de transferrina y la ferritina.
Electrocardiograma
En el paciente con síndrome de Eisenmenger, el electrocardiograma muestra:
- hipertrofia ventricular derecha,
- desviación axial derecha,
- dilatación e hipertrofia ocasionales de la aurícula derecha.
Radiografía del pecho.
En el paciente con síndrome de Eisenmenger, la radiografía de tórax muestra:
- arterias pulmonares centrales prominentes,
- amputación de terminaciones vasculares pulmonares,
- agrandamiento del corazón derecho.
Terapia
No existe una terapia específica que pueda curar el síndrome: el enfoque principal de la atención de los pacientes con síndrome de Eisenmenger es evitar las condiciones que pueden agravar el síndrome, como el embarazo, el volumen circulante reducido, los ejercicios isométricos, el tabaquismo o las actividades en altura.
El oxígeno suplementario puede proporcionar algún beneficio. La cirugía generalmente está contraindicada y, en adultos, solo son posibles los trasplantes de corazón y pulmón.
Sin embargo, se ha demostrado que los fármacos capaces de reducir la presión arterial pulmonar aumentan al menos ligeramente las posibilidades de supervivencia.
Los análogos de la prostaciclina (treprostinil, epoprostenol…), los antagonistas de la endotelina (bosentan) y los inhibidores de la fosfodiesterasa-5 (sildenafil, tadalafil…) mejoran el rendimiento en la prueba de la marcha de 6 minutos y reducen el segmento N-terminal del propéptido natriurético cerebral.
La terapia agresiva con medicamentos vasodilatadores pulmonares resultó, en un pequeño número de pacientes, en un claro cortocircuito de izquierda a derecha, lo que permitió la reparación quirúrgica del defecto cardíaco subyacente y una reducción significativa en la presión arterial pulmonar media.
Es útil la profilaxis de la endocarditis antes del tratamiento dental o procedimientos quirúrgicos que son propensos a causar bacteriemia.
La policitemia sintomática se puede tratar con sangría cuidadosa hasta que el hematocrito se haya reducido del 65% al 55% mientras el volumen se repone con solución salina.
Sin embargo, la policitemia asintomática compensada no requiere sangría, independientemente del hematocrito.
La hiperuricemia se puede controlar con alopurinol 300 mg por vía oral una vez al día.
La terapia anticoagulante preventiva es controvertida porque el riesgo de trombosis de la arteria pulmonar y otros fenómenos tromboembólicos debe sopesarse frente al riesgo de hemorragia pulmonar.
El trasplante de corazón y el trasplante de pulmón pueden aumentar la esperanza de vida, pero se reservan para pacientes con síntomas graves y una calidad de vida inaceptable.
Actividad deportiva
Los pacientes con síndrome de Eisenmenger deben evitar las competiciones deportivas y todas las actividades atléticas de cierto nivel de esfuerzo, especialmente en altitudes elevadas, como el esquí.
Pronóstico del síndrome de Eisenmenger
El síndrome se puede evitar corrigiendo quirúrgicamente las anomalías antes de que provoquen cambios pulmonares; desafortunadamente, si los defectos no se corrigen a tiempo, se desarrolla el síndrome y el pronóstico empeora mucho.
La esperanza de vida depende del tipo y gravedad del defecto y de la función del ventrículo derecho, y en promedio varía entre 20 y 50 años.
Los factores de riesgo que pueden empeorar el pronóstico son:
- hemorragias,
- fiebre,
- vómitos,
- Diarrea,
- el embarazo,
- puerperio,
- obesidad,
- fumar cigarrillos,
- actividad deportiva extenuante,
- viviendo en grandes altitudes,
- vivir en ambientes muy contaminados.
Mortalidad
La tasa de mortalidad fetal en pacientes embarazadas con síndrome de Eisenmenger es de alrededor del 25%.
La tasa de mortalidad materna supera el 50%, lo que significa que la mitad de todas las mujeres con síndrome de Eisenmenger mueren durante el embarazo.
Lea también:
Pediatría, nueva técnica de ablación para la taquicardia en el Bambino Gesù de Roma
Taquicardia: aspectos importantes a tener en cuenta para el tratamiento
¿Qué es la ablación de las taquicardias de reentrada?
Ablación de fibrilación auricular: qué es y cómo tratarla
¿Qué es la fibrilación auricular?
Tratamiento de la fibrilación auricular con cierre percutáneo de la aurícula izquierda
Fibrilación auricular: qué es y cómo tratarla