Pie diabético: síntomas, tratamiento y prevención
El pie diabético es una de las principales complicaciones crónicas de la diabetes y la que más hospitalizaciones y costes genera
Según la Organización Mundial de la Salud, alrededor del 15 por ciento de los diabéticos experimentan una úlcera en el pie que requiere tratamiento médico.
En la mayoría de los casos, el pie diabético está relacionado con un conjunto de otras condiciones, directamente relacionadas con la diabetes o no, que a su vez requieren tratamiento al mismo tiempo que el pie.
Hablamos de pie diabético cuando la neuropatía diabética y/o la arteriopatía de las extremidades inferiores comprometen la estructura del pie y su función.
La neuropatía diabética puede alterar la sensibilidad de la piel y por ende la percepción del dolor y la temperatura, especialmente en las extremidades; por esta razón, el individuo diabético puede desarrollar más fácilmente lesiones en los pies, que a veces progresan hasta formar úlceras; estos, en el caso de la vasculopatía, se vuelven particularmente difíciles de curar.
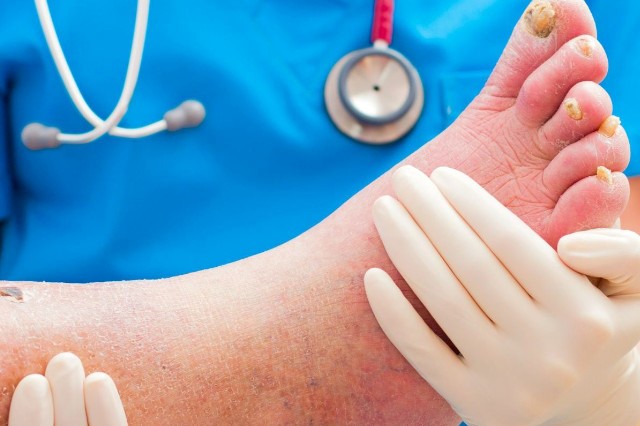
Las úlceras son zonas donde, en lugar de piel, se forma una llaga rodeada de un halo rojo que tiende a infectarse.
El problema más significativo relacionado con las úlceras del pie en diabéticos es el riesgo de una amputación mayor, es decir, realizada por encima del tobillo: aunque la población diabética es el 3 por ciento de la población general, más del 50 por ciento de todas las amputaciones mayores involucran a diabéticos.
Tipos de pie diabético
El pie diabético se presenta en dos formas principales dependiendo de las causas que lo provoquen: pie neuropático (causado por neuropatía) y pie isquémico (causado por arteriopatía).
Los dos cuadros son profundamente diferentes entre sí, y en la población diabética se dan en porcentajes comparables; sin embargo, en la gran mayoría de sujetos especialmente de edad avanzada, las causas coexisten y por tanto hablamos de pie neuroisquémico.
Un grave riesgo de complicación para un pie diabético, ante la presencia de una úlcera abierta, es la probable aparición de una infección; de hecho, esta suele ser la verdadera causa que conduce a la amputación.
Pie isquémico
Esta es la imagen más frecuente y más temprana.
Es consecuencia de una vasculopatía periférica -típica de la diabetes- debida a la presencia de placas ateroscleróticas que disminuyen (estenosis) o interrumpen por completo (oclusiones) el flujo sanguíneo en una o varias arterias del miembro inferior.
Cuando se reduce el flujo de sangre a la pierna, pueden aparecer los siguientes signos y síntomas:
- calambres en la pantorrilla o el pie, que se acentúan con la marcha y se reducen con el reposo (en las formas más graves, el dolor está presente incluso en reposo, y se hace más intenso por la noche);
- sensación de tener un pie frío;
- piel del pie pálida, fría, brillante y fina (la palidez aumenta al acostarse y al levantar la pierna, que en cambio se vuelve roja o violácea al apoyarla en el suelo);
- presencia de úlceras en el dedo gordo del pie, quinto dedo, talón o entre los dedos.
Pie neuropático
Junto con la vasculopatía, la neuropatía diabética es la causa típica de ulceración en el pie diabético, siendo responsable de aproximadamente la mitad de todas las úlceras del pie.
La neuropatía diabética más frecuente directamente implicada en la patogenia del pie diabético es la neuropatía sensitivomotora distal simétrica difusa con la típica distribución en “media” (pies y pantorrillas).
La neuropatía sensoriomotora es una de las complicaciones más comunes de la diabetes y afecta al menos a un tercio de la población diabética, pero es proporcional a la duración de la diabetes: después de 25 años de diabetes, el 50% de los diabéticos están afectados.
Cuando hay daño en los nervios, el paciente puede reportar los siguientes síntomas:
- entumecimiento, hormigueo, parestesias, alodinia,
- cambios en la sensibilidad de la piel,
- hinchazón de los pies y los tobillos.
Sin embargo, la neuropatía por lo general tiene un inicio insidioso y algunos pacientes pueden evolucionar de manera asintomática al cuadro de “pie entumecido”; estos, lamentablemente, son los casos más relacionados con la aparición de una úlcera en el pie.
Por lo tanto, se vuelve crucial observar las señales también.
La semiología del pie neuropático implica frecuentemente:
- dedos en garra, dedos en martillo, dedos superpuestos,
- hallux valgo,
- acentuación del arco plantar,
- cabezas metatarsianas prominentes,
- hiperqueratosis plantar y sequedad de la piel,
- turgencia venosa,
- presencia de úlceras circulares en las plantas de los pies, a veces profundas a los huesos.
Pie neuroisquémico
Muchos pacientes diabéticos -sobre todo en la vejez- presentan tanto vasculopatía como neuropatía, lo que contribuye a la aparición de pie diabético con signos y sintomatología de ambos cuadros descritos anteriormente.
pie infectado
Consecuencia de los cuadros anteriores suele ser la formación de úlceras en los pies.
Y una complicación frecuente y peligrosa de una úlcera es la infección.
La infección suele aparecer en una úlcera que ha estado abierta durante mucho tiempo y no se ha tratado adecuadamente.
Una úlcera infectada puede provocar fenómenos sistémicos que pueden poner en peligro no sólo la extremidad sino la propia vida del paciente.
Signos y síntomas del pie diabético
Según el tipo, los síntomas del pie diabético se pueden resumir en:
- calambres en la pantorrilla o el pie,
- sensación de pie frío,
- piel pálida, fría, brillante, fina y seca del pie,
- entumecimiento, hormigueo, parestesias, alodinia,
- cambios en la sensibilidad de la piel,
- hinchazón de pies y tobillos, turgencia venosa,
- deformación de la estructura fisiológica del pie,
- hiperqueratosis plantar,
- presencia de úlceras.
Prevención del pie diabético
El pie diabético provoca muchas molestias en quienes lo padecen y es difícil de tratar: por lo tanto, prevenirlo es de suma importancia.
La primera forma de prevención, por supuesto, es mantener la diabetes bajo control siguiendo estrictamente la dieta y el tratamiento prescritos por el médico.
En segundo lugar, también es necesario cuidar diariamente las extremidades, para evitar la formación de úlceras, que luego serían difíciles de tratar.
A continuación se muestra una lista de precauciones útiles para evitar la aparición de lesiones en los pies.
Cuida la higiene:
- Inspeccione la condición de los pies diariamente (posiblemente usando un espejo);
- Lave los pies varias veces al día con agua tibia (no más de 37°C) y jabón, limpiando las uñas con un cepillo suave;
- Seque los pies a fondo pero con cuidado, prestando especial atención al espacio entre los dedos (posiblemente con un secador de pelo);
- Asegúrese de que los pies estén siempre limpios y secos;
- No utilice productos callosos;
- Hidratar el pie con cremas específicas (eso sí, evitar los espacios entre los dedos);
- Evitar pediluvios, desinfectantes, colorantes yodados y alcohol, ya que deshidratan los tejidos;
- Mantenga las uñas ni demasiado largas ni demasiado cortas;
- Cambie los calcetines todos los días;
- Cambia de zapatos con frecuencia.
Evitar traumatismos:
- Evite el uso de tijeras y objetos afilados para el cuidado de las uñas y los callos: mejor use una lima;
- No corte ni perfore forúnculos o ampollas;
- No camine descalzo;
- Evite las fuentes de calor directo sobre el pie, como bolsas de agua caliente, calefactores, calefactores, chimeneas, etc.
- Use zapatos cómodos con suela ancha, punta redonda, tacón no mayor de 4 cm, cerrados y posiblemente de cuero;
- Cuando use zapatos nuevos, revise el pie después de unos minutos de caminar;
- Si es necesario, use plantillas blandas que redistribuyan el peso sobre los pies mientras camina;
- Evite los calcetines con costuras gruesas o zurcidos, y posiblemente use los calcetines al revés;
- Evite los calcetines demasiado apretados;
- No use calcetines de fibra sintética;
- Evite el uso de apósitos voluminosos o parches que puedan irritar la piel.
Precauciones generales:
- Muéstrele al médico cualquier herida en el pie o en la uña, aunque sea insignificante;
- Informe al médico si aparece dolor en el pie o la pantorrilla, sensación de hormigueo o sensibilidad diferente entre los pies;
- En caso de herida, lavarla con jabón desinfectante, aplicarle un poco de cromo-mercurio, cubrirla con gasa esterilizada y una tirita de papel, y enseñársela al médico lo antes posible;
- Evite fumar y el alcohol;
- Realice actividad física regular, tanto para ayudar a la circulación sanguínea como para mantener el azúcar en la sangre bajo control.
La elección del calzado, en particular, es extremadamente delicada y depende mucho del estado del pie (pie todavía sin ulceración, pie ya ulcerado, pie ya operado). Por lo tanto, la evaluación del calzado y la plantilla debe realizarse en consultas externas de diabetología, con controles periódicos, cuya frecuencia depende del estadio de la enfermedad.
Qué hacer en caso de pie diabético
En caso de diagnóstico de diabetes y presencia de alguno de los signos y síntomas descritos anteriormente, es necesario contactar con su médico de atención primaria o centro de diabetes de referencia, para un diagnóstico certero y un abordaje terapéutico adecuado.
En caso de una úlcera infectada, es fundamental ser visto con urgencia.
Terapias del pie diabético
El tratamiento del pie diabético depende de las causas que lo provocan (neuropatía o arteriopatía) y sobre todo de la gravedad del cuadro (con o sin úlcera, con o sin infección, etc.).
Lea también:
Diabetes tipo 2: nuevos medicamentos para un enfoque de tratamiento personalizado
La dieta del diabético: 3 falsos mitos a disipar
Pediatría, cetoacidosis diabética: un estudio reciente de PECARN arroja nueva luz sobre la afección
Ortopedia: ¿Qué es el dedo en martillo?
Pie Hueco: Qué Es Y Cómo Reconocerlo
Pies planos en niños: cómo reconocerlos y qué hacer al respecto
Varices: ¿Para qué sirven las medias elásticas de compresión?
Diabetes Mellitus: Síntomas, Causas Y Significado Del Pie Diabético



