Endotrahheaalne intubatsioon lastel: seadmed supraglottiliste hingamisteede jaoks
Laste endotrahheaalne intubatsioon (ETI) on õnneks haruldane ja meie esimese passi edukuse määr võiks kindlasti kaasa tuua mõningast paranemist
Erinevate arenenud hingamisteede tehnika efektiivsust lastel on raske võrrelda.
Muidugi on eetilisi tagajärgi, kuid ka vanuse ja vahistamise võimaliku etioloogia vahel on märkimisväärseid erinevusi.
Sageli on aega intensiivravi meeskonnaga vestelda ja koostada plaan, mis põhineb antud olukorra parimal hingamisteedel.
Samamoodi on operatsiooniteater, paljude hingamisteede katsete kodu, väga erinev keskkond.
Südame / hingamise seiskumise korral uurime arenenud hingamisteid.
Olge tähelepanelik, haigla välise südameseiskumise (OHCA) ja haiglasisese südameseiskuse (IHCA) vahel on alati erinev ajastus ja oskused.
Laste südameseiskuse juhtimisel kasutatud täiustatud hingamisteede ravimeetodeid võrreldakse vähe.
Lastel on supraglottiliste hingamisteede kasutamise kohta veel vähem uuringuid. Enamik neist on vaatlusuuringud.
Praegu soovitab ILCOR endotrahheaalset intubatsiooni (ETI) ideaalseks viisiks hingamisteede juhtimiseks elustamisel
Nad väidavad ka, et supraglottilised hingamisteed on aktsepteeritav alternatiiv tavalisele kott-klapp-mask ventilatsioonile (BVM).
Lastel on väga vähe kliinilisi uuringuid, millel need soovitused põhinevad (ja kindlasti mitte ühtegi viimase 20 aasta ranget disaini).
Selle tõendite puudumise tõttu tellisid nad pediaatrilise elu toetava töörühma osana uuringu.
Lavonas jt. (2018) viis läbi süstemaatilise ülevaate ja metaanalüüsi täiustatud hingamisteede sekkumiste (ETI vs SGA) kasutamise kohta, võrreldes ainult BVM-iga, südameseiskumises olevate laste elustamiseks. Tuvastati ainult 14 uuringut.
Neist 12 sobis metaanalüüsi lisamiseks.
Nad olid peamiselt keskendunud OHCA-le. Seal oli suur eelarvamuste oht ja seetõttu oli tõendite üldine kvaliteet madalast kuni väga madalani.
Peamine tulemusnäitaja oli hea neuroloogilise tulemusega ellujäämine haiglast väljakirjutamiseni.
Analüüs näitas, et nii ETI kui ka SGA ei olnud BVM-ist paremad.
Nüüd käsitleme mõnda kirjandust supraglottiliste hingamisteede seadmete kasutamise kohta. Need põhinevad enamasti täiskasvanute uuringutel.
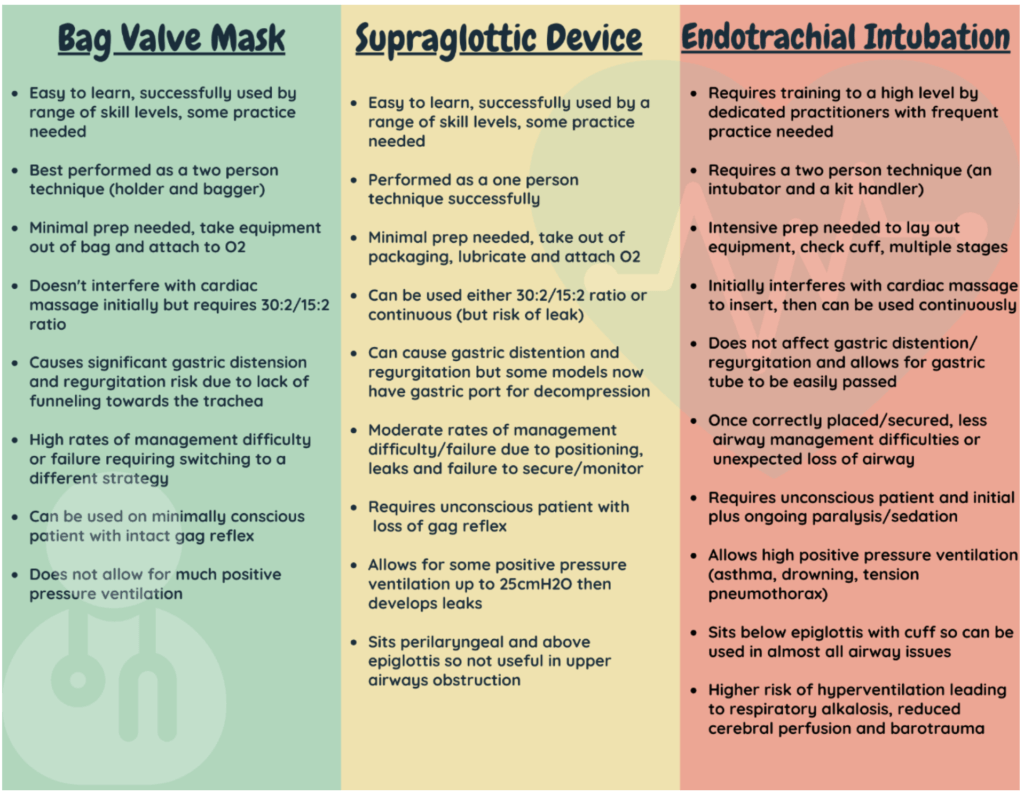
Ideaalne ventilatsiooniseade
- ... seda on kõigil lihtne üles seada ja sisestada, nii et pole tähtis, milline on meeskonna ülesehitus
- ... on kiire seadistamine ja kiire sisestamine. See vähendab muude oluliste ülesannete jaoks kuluvat aega ja võimaldab sellel ülitähtsal ribalaiusel
- ... võimaldab minimaalset aspiratsiooni ohtu
- ... tagab tiheda tihendi, mis võimaldab vajadusel kõrget hingamisteede rõhku
- ... on piisavalt tugev, et patsient ei saaks seda läbi hammustada ega oma hapnikuvarustust katkestada
- ... pakub võimalust mao dekompressimiseks sama seadme kaudu
- … On minimaalne hingamisteede juhusliku valesti paigastumise või kadumise oht pärast sisestamist
Kui see kõlab liiga hästi, et tõsi olla, siis on. Ükski seade ei ühenda kõiki neid olulisi funktsioone.
See jätab meid otsustama, milline on kõige paremini meie ees olevale patsiendile.
SGA-sid on väga raske võrrelda endotrahheaaltorudega (ETT).
ETT on „lõplik hingamisteed”, mis kaitseb aspiratsiooni eest.
See ei tähenda, et SGA-d on „väiksem” variant.
SGA on endiselt "arenenud hingamisteed" ja tõhusam kui kott-klapp-mask-tehnika kasutamine.
Oluline on meeles pidada, et arenenud hingamisteedel on oma plussid ja miinused.
Ehkki need võivad hea neuroloogilise taastumisega parandada patsiendi ellujäämise tõenäosust, võivad kaasneda ka komplikatsioonid.
Teadus supraglottaalsete hingamisteede taga
Mida siis teadus ütleb? Lastel on vähe katseid, kuid täiskasvanute hingamisteede täiustatud tehnikate kohta on välja antud mitu põhidokumenti. Kuigi need pole otseselt seotud lastega, tõstatavad nad siiski seadmete vahel huvitavaid võrdluspunkte.
Selle mitmekeskuselise, klastrite järgi randomiseeritud uuringu viisid parameedikud läbi neli kiirabi teenused Inglismaal. Selles võrreldi supraglottaatilisi seadmeid hingetoru intubatsiooniga OHCA-ga täiskasvanud patsientidel, vaadeldes nende mõju funktsionaalsele neuroloogilisele tulemusele.
See uuring hõlmas ainult üle 18-aastaseid patsiente.
Nad ei leidnud statistiliselt olulist erinevust 30-päevases tulemuses (esmane tulemusnäitaja) ega elulemuses, regurgitatsiooni kiiruses, aspiratsioonis ega ROSC-s (sekundaarsed tulemused).
Esialgse ventilatsiooni edukuse osas oli statistiliselt oluline erinevus.
Supraglottaalsed hingamisteed nõudsid vähem katseid, kuid nende kasutamine suurendab ka väljakujunenud hingamisteede kadumise tõenäosust
Mida see siis tähendab? Peamine mure, mis SGA-de üle arutlemisel takerdub, on suurem aspiratsiooni oht. Kui riskis ei oleks vahet, kas see muudaks teie meelt?
See oli mitmekeskuseline randomiseeritud kliiniline uuring Prantsusmaal ja Belgias, kus uuriti OHCA-d 2-aastase perioodi jooksul. Jällegi osalesid selles uuringus üle 18-aastased täiskasvanud.
Nad vaatasid BVM-i alamatust võrreldes ETI-ga üleelamise suhtes, millel oli soodne neuroloogiline tulemus 28. päeval.
Vastanud meeskonnad koosnesid kiirabiautojuhist, õest ja kiirabiarstist.
ROSC määr oli ETI rühmas märkimisväärselt suurem, kuid elulemuse eritumisel ei olnud erinevusi.
Üldiselt olid uuringu tulemused kummalgi juhul veenvad.
Kui ellujäämine vabastamiseks ei muutu, kas peaksime kõik kulutama aega koolitusele ja pädevuse säilitamisele või peaks endotrahheaalset intubatsiooni hoidma ainult need, kes seda oma igapäevases töös regulaarselt harrastavad?
Selle klastrite järgi randomiseeritud, mitmekordse ristmiku kujunduse viisid parameedikud / EMS läbi 27 agentuuris.
Selles uuriti täiskasvanud patsiente, kes said kas kõritoru või endotrahheaalse intubatsiooni ja elulemust 72 tunni pärast.
Jällegi kaasati nende hulka ainult mittetraumaatilise südameseiskusega üle 18-aastased täiskasvanud.
Nad leidsid LMA rühmas "tagasihoidliku, kuid märkimisväärse" paranenud elulemuse ja see korreleerus suurema ROSC määraga.
Kahjuks hõlmas see uuring palju võimalikke eelarvamusi ja uuringu ülesehitus ei pruugi olla piisavalt tugev, et varieerida erinevuse taset.
Kas ellujäämise määra saab seletada esimese käigu õnnestumise ja esialgse elustamise ajal rinnast eemal viibimise vähemaga? Ükski uuring pole täiuslik. Enne millegi muutmist hinnake alati enda jaoks kriitiliselt ja kontrollige, kas uuringutulemused sobivad teie kohaliku elanikkonna ja teie enda praktikaga.
Rohkem küsimusi kui vastuseid
Pärast teaduse lugemist (ja palun minge süvenege nendesse dokumentidesse ja hinnake neid ise), lahendame mõned levinumad küsimused.
SGA-d on nii lihtsad, et saate selle lihtsalt sisse lüüa ja valmis!
Ei. SGA sisenemine on alles esimene samm. Isegi siis peate olema kindel, et olete valinud sobiva suuruse ja hinnanud lekkeid. SGA-d lähevad palju tõenäolisemalt lahti ja põhjustavad hingamisteede ootamatu kao. Üldiselt ei ole me nende turvamisel nii hoolikad kui peaksime olema. Ideaalis kasutage toru sidurit selle kinnitamiseks ja jälgige asendit (hammaste suhtes). Mõnel SGA-l on võlli must joon, mis peaks lõikehammastega ühte ritta minema (olge ettevaatlik, et see võib esineda ainult suuremates suurustes). Nii nagu ETT-d, nõuavad need, et kontrolliksite piisavat ventilatsiooni auskultatsiooni, ETCO2 kaudu ja ilmse lekke kuulamise kaudu.
See on okei, kui stardis on leke, kuna geel hakkab kuumutades hallitama
Ei. Puuduvad tõendid selle kohta, kas i-geelide kuju (see on tavaliselt see, mida kliinikud käesoleval juhul viitavad) hallitaks kõri sisemusse. Teadlased on proovinud materjali kuumutada ja lekkes pole statistilisi muutusi. Kui teil on siiski märkimisväärne leke, kaaluge ümberpaigutamist, vahetamist erineva suuruse vastu või mõne muu mudeli kasutamist. Võite leida väikese lekke, mis aja jooksul kaob. Aja jooksul hingamisteed jigsib ringi ja istub paremini.
LMA sisestamisel peaksite alati mao lahti võtma
Võimalik. Seda ei leita juhistest tavaliselt, kuna seda peetakse pigem peenhäälestusprotseduuriks. See võib võtta aega ja ressursse muudelt kriitilistelt ülesannetelt (näiteks rindkere surumine, IV juurdepääs, optimaalne ventilatsioon), kuid kui teil on selleks ressursse, mõjutamata hea elustamisravi põhitõdesid, on see hea võimalus, kui ventilatsioon pole nii optimaalne kui võiks olla. See on eriti oluline lastel. Me teame, et neil on suurem risk innukast ventilatsioonist tingitud diafragma lahutamiseks, nii et nasogastraalse toru varajane sisestamine võib asju tõesti parandada.
Enne igat SGA sisestamist tuleks kasutada larüngoskoopiat
Võimalik. Mõni koht on hakanud larüngoskoopiat määrama, kuna neil on võõrkeha takistused puudu või et nad saaksid paremini välja imeda ja parandaksid sisestamiseks läbipääsu. On argument, et SGA võib paremini istuda, kui see sisestatakse larüngoskoobi abil, kuna paljudel juhtudel pole seda piisavalt sügavale sisestatud. Larüngoskoopia on keeruline oskus, mida tuleb regulaarselt harjutada ja millega kaasnevad omad väljakutsed (suu / hammaste kahjustus, täiendav aeg, vajatakse suuremaid oskusi).
Pärast sisestamist saab SGA-sid kasutada rindkere pidevate kompressioonide kõrval
Võimalik. Seda tuleb tõesti iga juhtumi puhul eraldi kaaluda. SGA-d on arenenud hingamisteed ja neid saab kasutada aju perfusioonirõhu suurendamiseks pideva rindkere surumisega. Üksikute arstide ülesanne on jälgida ja otsustada, kas nende antav ventilatsioonitugi on aktiivsete kompressioonide ajal piisav. Juhtudel, kui vahistamine on hüpoksiale sekundaarne (nagu paljudel laste arestidel), võib olla lihtsam ja kasulikum jätkata suhtega 30: 2 või 15: 2, et tagada hea mõõna jõudmine kopsu. Mõnes uuringus on näidatud vähe erinevusi pideva ventilatsiooni 30: 2 lähenemise võrdlemisel.
Loe ka:
Edukas intubatsioonipraktika suktsinüülkoliiniga versus rokurooniumiga
Trahheostoomia intubatsiooni ajal COVID-19 patsientidel: praeguse kliinilise praktika uuring
Hingetoru intubatsioon: millal, kuidas ja miks luua patsiendile kunstlik hingamisteed