Hingetoru intubatsioon: millal, kuidas ja miks luua patsiendile kunstlik hingamisteed
Hingetoru intubatsioon hõlmab painduva toru sisestamist tuuletorusse häälepaelte kaudu, et hingata võimatu inimene saaks hingata ja kaitsta hingamisteid maomaterjali sissehingamise eest.
Enamikku kunstlikku hingamisteed vajavatest patsientidest saab juhtida hingetoru intubatsiooni abil, mis võib ka olla
- Orotrahheaalne (suu kaudu sisestatud toru)
- Nasotrahheaalne (nina kaudu sisestatud toru)
Orotrahheaalne intubatsioon on enamikul juhtudel eelistatav nasotrahheaalsele intubatsioonile ja see viiakse läbi otsese larüngoskoopia või videolarüngoskoopia abil.
Apnoe ja kriitiliselt haigetel patsientidel on eelistatud orotrahheaalne intubatsioon, kuna seda saab tavaliselt teha kiiremini kui nasotrahheaalset intubatsiooni, mis on reserveeritud erksatele, spontaanselt hingavatele patsientidele või olukordadele, kus tuleb vältida suukaudset manustamist.
Ninaverejooks on nasofarüngeaalse intubatsiooni tõsine komplikatsioon. Vere olemasolu hingamisteedes võib varjata larüngoskoopilist vaadet ja raskendada intubatsiooni.
Enne hingetoru intubatsiooni
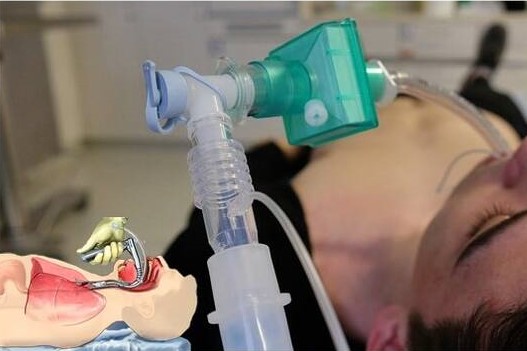
Alati on näidatud manööverdused hingamisteede avatuse loomiseks ning patsiendi ventileerimiseks ja hapnikuga varustamiseks enne hingetoru intubeerimist.
Kui intubatsiooni otsus on tehtud, on ettevalmistavad meetmed järgmised
- Patsiendi õige positsioneerimine (vt joonist Pea ja kael hingamisteede avanemise positsioneerimine)
- Ventilatsioon 100% hapnikuga
- Vajaliku ettevalmistamine seadmed (sh imemisseadmed)
- Mõnikord ravimid
100% -lise hapnikuga ventilatsioon eemaldab tervetel patsientidel lämmastiku ja pikendab ohutult apnoe aega (raskete kardiopulmonaarsete häiretega patsientidel on see mõju väiksem).
Strateegiad raske larüngoskoopia ennustamiseks (nt Mallampati skoor, kilpnäärme-mentumi kaugus) on hädaolukorras piiratud väärtusega.
Kui larüngoskoopia ebaõnnestub, peaksid päästjad alati olema valmis kasutama alternatiivset tehnikat (nt kõri mask, klapi maski ventilatsioon, hingamisteede operatsioon).
Loe ka: Trahheostoomia intubatsiooni ajal COVID-19 patsientidel: praeguse kliinilise praktika uuring
Südame seiskumise ajal ei tohiks hingetoru intubatsiooni proovimiseks rindkere surumist katkestada
Kui päästjad ei saa kompresseerimise ajal (või lühikese pausi ajal, mis tekib päästjate kokkusurumisel toimunud muutuste ajal) intubeerida, tuleks kasutada alternatiivset hingamisteede tehnikat.
Imemine peaks olema koheselt saadaval jäiga instrumendiga, mille ots ulatub mandliteni, et hingamisteedest eraldada sekretsiooni ja muud materjali.
Enne intubatsiooni ja selle ajal on passiivse regurgitatsiooni vältimiseks varem soovitatud krikoidi esirõhku (Sellicki manööver).
Kuid see manööver võib olla vähem tõhus kui seni arvati ja see võib kahjustada kõri visualiseerimist larüngoskoopia ajal.
Intubatsiooni hõlbustavaid ravimeid, sealhulgas rahustid, lihasrelaksandid ja mõnikord vagolüütikumid, manustatakse teadlikult või poolteadvusega patsientidele tavaliselt enne larüngoskoopiat.
Toru valimine ja ettevalmistamine hingetoru intubeerimiseks
Enamik täiskasvanuid aktsepteerib toru, mille siseläbimõõt on ≥ 8 mm; need torud on eelistatavamad väiksematele, kuna need on
- Vähem vastupanu õhuvoolule (vähendades hingamistööd)
- Sekreteerimise hõlbustamine
- Luba bronhoskoopi läbida
- Võib olla abiks mehaanilise ventilatsiooni peatamisel
Imikutele ja lastele vanuses ≥ 1 aasta arvutatakse korgistamata toru suurus valemi abil (patsiendi vanus + 16) / 4; seega peaks 4-aastane patsient saama endotrahheaaltoru (4 + 16) / 4 = 5 mm.
Selle valemiga soovitatud toru suurust tuleks vähendada 0.5 (ühe toru suuruse) võrra, kui kasutatakse toruga toru.
Võrdlusdiagrammid või seadmed, näiteks Broselowi pediaatriline hädalint või Pedi-ratas, võimaldavad kiiresti tuvastada imikutele ja lastele sobiva suurusega larüngoskoobi labasid ja endotrahheaaltoru.
Täiskasvanutele (ja mõnikord ka lastele) tuleb torusse asetada jäik silinder, hoolitsedes selle eest, et torni peatada 1-2 cm enne endotrahheaaltoru distaalset otsa, nii et toru ots jääb pehmeks.
Seejärel tuleks torni abil muuta toru kuju distaalse manseti alguseni; sellest hetkest painutatakse toru umbes 35 ° ülespoole hokikepi kujuliseks.
See konkreetne morfoloogia hõlbustab torude asetamist ja väldib toru läbipääsu ajal päästja vaatevälja häälepaeltele.
Endotrahheaaltoru distaalse manseti rutiinne õhuga täitmine õhupalli juhtimiseks pole vajalik; kui seda meetodit kasutatakse, tuleb enne toru sisestamist hoolitseda kogu õhu eemaldamise eest.
Loe ka: Austraalia HEMSi kiire jadaintubatsiooni värskendused
Trahhea intubatsiooni positsioneerimistehnika
Oluline on edukas intubatsioon esimesel katsel.
Korduv larüngoskoopia (≥ 3 katset) on seotud oluliselt suurema hüpokseemia, aspiratsiooni ja südameseiskusega.
Lisaks õigele positsioneerimisele on edu saavutamiseks hädavajalikud ka mõned muud üldpõhimõtted:
- Visualiseerige epiglotti
- Visualiseerige tagumised kõri struktuurid (ideaaljuhul häälepaelad)
- Ärge suruge toru enne, kui hingetoru sisestamine on kindel
Larünoskoopi hoitakse vasakus käes ja tera sisestatakse suhu ning seda kasutatakse hoovana, et liikuda lõualuu ja keelega päästjast üles ja eemale, visualiseerides tagumist neelu.
Oluline on vältida kontakti lõikehammastega ja mitte survestada kõri struktuure.
Epiglottise tuvastamine on esmatähtis. Epiglottise tuvastamine võimaldab operaatoril rasketel radadel maamärgid ära tunda ja larüngoskoobi tera õigesti asetada.
Epiglottis võib asuda neelu tagumise seina vastas, kus see on ühendatud teiste limaskestadega, või jääb see vee alla sekretsioonidesse, mis südamepeatuses patsiendi hingamisteed lahutamatult täidavad.
Kui epiglottis on leitud, saab operaator selle tõstmiseks kasutada ühte kahest tehnikast:
- Tüüpiline sirge labaga lähenemine: operaator võtab epiglotti üles larüngoskoobi tera otsaga
- Tüüpiline kõvera teraga lähenemine: praktik tõstab epiglotti kaudselt ja nihutab selle saidijoonest välja, viies tera vallekulasse ja surudes vastu hüpoepiglottilist sidet
Kõvera teraga edu sõltub tera otsa õigest asendist valleculas ja tõstejõu suunast.
Epiglottise tõstmine iga tehnika abil näitab tagumise kõri struktuure (arütenoide kõhred, interarytenoidide incisura), glottisid ja häälepaelu
Kui teraots sisestatakse liiga sügavalt, võivad kõri orientiirid täielikult puududa ja tumedat ümmargust söögitoru auk võib ekslikult pidada glottide avanemiseks.
Kui struktuuride tuvastamine on keeruline, võib kõri manipuleerimine parema käega kaela esiosas (võimaldades paremal ja vasakul käel koostööd teha) kõri vaadet optimeerida.
Teine tehnika hõlmab pea tõstmist ülespoole (tõstmine kuklaluu tasemele, mitte atlanto-kuklaluu pikendamine), mis liigutab alalõualuu ja parandab vaatenurka.
Võimaliku emakakaela lülisamba vigastusega patsientidel ei soovitata pea kõrgust tõsta ja see on raske rasvunud patsiendil (kes tuleb eelnevalt kaldteele või pea ülespoole panna).
Optimaalse nägemise korral on häälepaelad selgelt nähtavad. Kui häälepaelu ei nähta, tuleks vähemalt visualiseerida tagumised kõri orientiirid ja näha toru otsa, kui see läbib interarytenoid incisura ja tagumise kõhre.
Loe ka: Intubatsioon CPR-i ajal oli seotud halvema ellujäämise ja aju tervisega
Potentsiaalselt surmaga lõppeva söögitoru intubatsiooni vältimiseks peaksid päästjad selgelt tuvastama kõri maamärgid
Kui päästjad pole kindlad, kas toru läheb hingetorusse, ei tohiks toru sisestada.
Kui optimaalne nägemine on saavutatud, sisestab parem käsi toru läbi kõri hingetorusse (kui operaator on parema käega avaldanud survet eesmisele kõri, peaks abistaja jätkama selle surve avaldamist).
Kui toru ei liigu kergelt läbi, võib toru 90 ° päripäeva pööramine aidata sellel hingetoru eesmistest rõngastest kergemini mööduda.
Enne larüngoskoobi eemaldamist peaks operaator kontrollima, kas toru läbib häälepaelu.
Sobiv tuubi sügavus on täiskasvanutel tavaliselt 21–23 cm ja lastel kolm korda suurem kui endotrahheaaltoru (3 cm 12 mm endotrahheaaltoru korral; 4.0 cm 16.5 mm endotrahheaaltoru puhul).
Täiskasvanutel migreerub toru tahtmatult edasi liikudes parempoolsesse peamisesse bronhi.
Hingetoru intubatsiooni alternatiivsed seadmed
Ebaõnnestunud larüngoskoopia korral või intubatsiooni esialgse lähenemisena kasutatakse üha enam erinevaid seadmeid ja tehnikaid.
Nende seadmete hulka kuuluvad:
- Videolarüngoskoobid
- Peegliga larüngoskoobid
- Hingetoru intubatsiooni võimaldav luumeniga kõri mask
- Fibroskoobid ja optilised padrunid
- Toru vahetaja
Igal seadmel on oma eripära; tavaliste larüngoskoopilise intubatsioonitehnikaga kogenud päästjad ei tohiks eeldada, et nad saavad mõnda neist seadmetest kasutada (eriti pärast kõvadega kasutamist), ilma et oleksite sellega eelnevalt tutvunud.
Video-larüngoskoopid ja peeglitega larüngoskoopid võimaldavad operaatoritel keele kõveruses ringi vaadata ja pakuvad üldiselt suurepärast kõri visualiseerimist.
Kuid toru vajab keele ümbersõitmiseks palju suuremat kumerusnurka ja seetõttu võib seda olla raskem manipuleerida ja sisestada.
Mõnel kõri maskil on läbipääs, mis võimaldab endotrahheaalset intubatsiooni.
Endotrahheaaltoru läbimiseks kõri maskist peavad päästjad teadma, kuidas mask optimaalselt kõri adituse kohale asetada; mõnikord on endotrahheaaltoru läbimisel mehaanilisi raskusi.
Painduvaid kiude ja optilisi padruneid on väga lihtne käsitseda ning neid saab kasutada anatoomiliste kõrvalekalletega patsientidel.
Kuid kõri maamärkide tuvastamiseks fibreoptilises nägemises on vaja koolitust
Võrreldes video-larüngoskoopide ja peegel-larüngoskoopidega on kiudkoobid raskemini käsitsetavad ning vere ja sekretsiooni juuresolekul on probleeme rohkem; lisaks ei eralda ega jaga nad kudesid, vaid neid tuleb liikuda läbivate kanalite kaudu.
Toruvahetid (tavaliselt nimetatakse kummi elastseteks bougies'ideks) on pooljäigad silindrid, mida saab kasutada siis, kui kõri visualiseerimine pole optimaalne (nt epiglottis on nähtav, kuid kõri ava mitte).
Sellistel juhtudel lastakse sissetoomist mööda epiglotti alumist pinda; sellest hetkest alates on tõenäoline sisestamine hingetorusse.
Hingetoru sisenemist soovitab taktiilne tagasiside, mida tajutakse, kui ots libiseb üle hingetoru rõngaste.
Seejärel sisestatakse hingetorusse endotrahheaaltoru.
Torust üle sisestaja või bronhoskoobi viimisel lõpeb ots mõnikord paremal ariepiglottilisel voltil. Toru 90 ° vastupäeva pööramine vabastab sageli otsa ja võimaldab sellel vabalt edasi liikuda.
Pärast sisestamist
Torn eemaldatakse ja mansett täidetakse õhuga, kasutades 10 ml süstalt; manomeetri abil kontrollitakse, et manseti rõhk on alla 30 cm-H2O. Õige suurusega endotrahheaaltorud vajavad õige rõhu rakendamiseks palju vähem kui 10 ml õhku.
Pärast manseti täitmist tuleb torude asetamist kontrollida mitmel viisil, sealhulgas:
- Ülevaatus ja auskultatsioon
- Süsinikdioksiidi tuvastamine
- Söögitoru intubatsiooni tuvastamise seadmed
- Mõnikord tehakse rindkere röntgen
Kui toru on õigesti paigutatud, peaks manuaalne ventilatsioon tekitama rindkere sümmeetrilise laienemise, hea vesikulaarse mürina mõlema kopsu kohal, tekitamata kõhu ülemist osa.
Väljahingatav õhk peaks sisaldama süsinikdioksiidi, maoõhk aga mitte; süsinikdioksiidi tuvastamine kolorimeetrilise mõõna abil mõõna abil või kapnograafilise lainega kinnitab hingetoru paigutust.
Pikaajalise südameseiskuse ajal (st vähese metaboolse aktiivsusega või üldse mitte) võib süsinikdioksiidi isegi toru õige asetamise korral tuvastada. Sellistel juhtudel võib kasutada söögitoru intubatsiooni detektorit.
Nendes seadmetes kasutatakse endotrahheaaltoru negatiivse rõhu saavutamiseks täispuhutavat pirni või suurt süstalt.
Elastne söögitoru teeb koostööd ja seadmesse ei liigu õhuvoolu või puudub see üldse; seevastu jäik hingetoru ei tee koostööd ja sellest tulenev õhuvool kinnitab hingetoru asetust.
Südame seiskumise puudumisel kinnitatakse tuubi paigaldamine tavaliselt ka rindkere röntgenpildiga.
Pärast õige positsioneerimise kinnitamist tuleb toru kinnitada müügiloleva seadme või kleeplindiga.
Adapterid ühendavad endotrahheaaltoru ventilatsioonikolbiga, niisutamist ja hapnikku pakkuva T-toruga või mehaanilise ventilaatoriga.
Endotrahheaaltorud võivad liikuda, eriti kaootilises elustamisolukorras, nii et tuubi asendit tuleks sageli kontrollida
Kui vasakul puudub hingamisheli, on parema peamise bronhi intubatsioon palju tõenäolisem kui hüpertensiivne pneumotooraks, kuid arvestada tuleks mõlemaga.
Nasotrahheaalne intubatsioon
Kui patsiendid hingavad spontaanselt, võib teatud hädaolukordades kasutada ninasotrahheaalset intubatsiooni, nt kui patsientidel on tõsised suu või emakakaela deformatsioonid (nt kahjustused, tursed, liikumispiirangud), mis raskendavad larüngoskoopiat.
Nasotrahheaalne intubatsioon on absoluutselt vastunäidustatud patsientidel, kellel on teadaolevad või kahtlustatavad keskpinna või kolju aluse murrud.
Ajalooliselt on nasaalset intubatsiooni kasutatud ka siis, kui ravivõimalused ei olnud kättesaadavad või keelatud (nt haiglas väljaspool, mõnes erakorralise meditsiini osakonnas) ning tahhüpnoe, hüperpnoe ja sundasendis (nt südamepuudulikkusega) patsientidel. võib toru järk-järgult hingamisteedesse viia.
Mitteinvasiivsete ventilatsioonivahendite kättesaadavus (nt kahetasandiline positiivne hingamisteede rõhk), intubatsiooniravimite parema kättesaadavuse ja väljaõpe ning uued hingamisteede seadmed on aga oluliselt vähendanud nasaalse intubatsiooni kasutamist.
Täiendavad kaalutlused hõlmavad nina intubatsiooniga seotud probleeme, sealhulgas sinusiit (püsiv 3 päeva pärast), ja asjaolu, et bronhoskoopia võimaldamiseks piisava suurusega torusid (nt ≥ 8 mm) saab harva nasaalselt sisestada.
Nasotrahheaalse intubatsiooni läbiviimisel tuleb verejooksu vältimiseks ja kaitsereflekside summutamiseks nina limaskestale ja kõri rakendada vasokonstriktorit (nt fenüülefriin) ja paikset anesteetikumi (nt bensokaiin, lidokaiin).
Mõned patsiendid võivad vajada ka rahusteid, opiaate või dissotsiatiivseid EV-ravimeid.
Pärast nina limaskesta ettevalmistamist tuleb sisestada pehme ninaneelu kanüül, et tagada valitud nasaalse läbipääsu piisav läbilaskvus ja luua kanal kohalike ravimite jaoks neelu ja kõri.
Nasofarüngeaalkanüüli saab panna lihtsa või anesteetikumidega rikastatud geeli (nt lidokaiin) abil.
Nasofarüngeaalkanüül eemaldatakse pärast neelu limaskesta ravimi pihustamist.
Seejärel sisestatakse nina-hingetoru toru umbes 14 cm sügavusele (enamikul täiskasvanutel kõri adituse kohal); sel hetkel peaks õhuvool olema auscultatory. Kui patsient hingab sisse, avades häälepaelad, surutakse toru kiiresti hingetorusse.
Esialgne ebaõnnestunud sisestamiskatse põhjustab patsiendi sageli köha.
Operaatorid peavad seda sündmust ette nägema, mis võimaldab teist võimalust toru läbida avatud glottis.
Paindlikumad reguleeritava otsaga endotrahheaaltorud parandavad eduvõimalusi.
Mõned päästjad pehmendavad torusid, asetades need sooja vette, et vähendada verejooksu ohtu ja hõlbustada sisestamist.
Toru proksimaalse pistiku külge võib kinnitada ka väikese kaubanduslikult saadaval oleva vile, et rõhutada õhuvooluheli, kui toru on kõri kohal ja hingetorusse õiges asendis.
Hingetoru intubatsiooni tüsistused
Tüsistuste hulka kuuluvad
- Otsene trauma
- Söögitoru intubatsioon
- Hingetoru erosioon või stenoos
Larüngoskoopia võib kahjustada huuli, hambaid, keelt ning supraglottaalseid ja subglottilisi piirkondi.
Kui toru asetatakse söögitorusse, põhjustab see ventilatsiooni ebaõnnestumist ja võib põhjustada surma või hüpoksilist vigastust.
Toru kaudu söögitorusse imbumine põhjustab regurgitatsiooni, mis võib põhjustada sissehingamist, ohustada järgnevat ventilatsiooni klapi ballooni ja maski abil ning hämardada nägemist järgnevatel intubatsioonikatsetel.
Iga translarüngeaalne toru kahjustab häälepaelu teatud määral; mõnikord tekivad haavandid, isheemia ja pikaajaline häälepaelte halvatus.
Subglottiline stenoos võib tekkida hilja (tavaliselt 3-4 nädala pärast).
Hingetoru erosioon on haruldane. Tavaliselt tuleneb see manseti liigsest rõhust.
Harva tekivad verejooksud peamistest anumatest (nt anonüümne arter), fistulid (eriti trahheoesofageaalne) ja hingetoru stenoos.
Sobiva suurusega torudega suuremahuliste madalrõhkkõrvaklappide kasutamine ja manseti rõhu sagedane mõõtmine (iga 8 tunni järel), hoides seda alla 30 cm-H2O, vähendab isheemilise rõhu nekroosi riski, kuid šokis olevad ja madala väljundiga või sepsisega koos jäävad eriti vastuvõtlikud.
Loe ka:
Kiire järjestuse intubatsioon intensiivravi lennuparameedikute poolt Victoria Austraalias