درماتیت تماسی آلرژیک و درماتیت آتوپیک: تفاوت ها
درماتیت تماسی آتوپیک یا آلرژیک؟ در هر دو مورد، ما در مورد التهابات پوستی نسبتاً شایعی صحبت می کنیم که به راحتی می توانند توسط بیماران اشتباه گرفته شوند، به ویژه به دلیل علائم نسبتا مشابه آنها.
در حالی که در مورد درماتیت تماسی آلرژیک، اجتناب از آلرژن های ایجاد کننده آن کافی است، درماتیت آتوپیک می تواند مزمن شود و بر کیفیت زندگی افراد مبتلا تأثیر منفی بگذارد.
علائم درماتیت آتوپیک چیست؟
درماتیت آتوپیک، همچنین به عنوان اگزمای اساسی شناخته می شود، التهاب عود کننده یا مزمن پوست است.
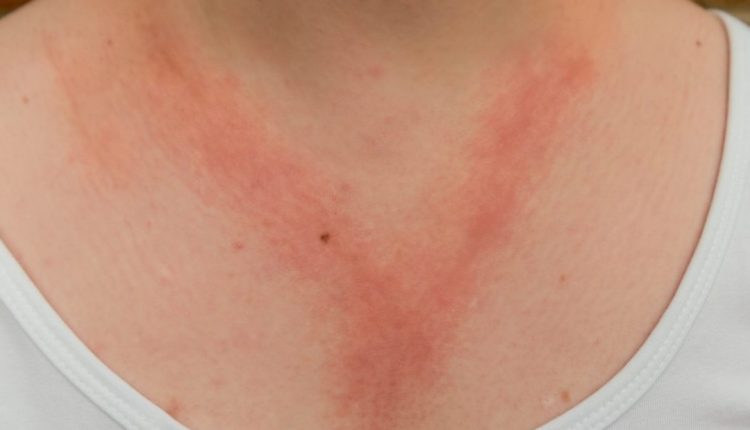
اغلب در اوایل کودکی با ظاهر شدن لکه های خارش دار و قرمز رنگ، که اغلب با تاول های کوچک پوشانده می شود، ظاهر می شود که با گذشت زمان پوسته پوسته می شوند یا پوسته پوسته می شوند.
در کودکان، گونه ها، گردن و سطوح بازکننده بازوها و پاها تحت تأثیر قرار می گیرند.
این اختلالی است که تأثیر قابل توجهی بر زندگی روزمره بیمار دارد، به ویژه به دلیل خارش که می تواند بسیار شدید باشد و در طول روز تمرکز مناسب روی فعالیت های روزانه را دشوار می کند و از خواب آرام در شب جلوگیری می کند.
این بیماری در بین بزرگسالان (حدود 10٪ از جمعیت) نیز شایع است، که در آن ضایعات خارش دار معمولاً علاوه بر صورت و گردن، در حفره های جلویی آرنج ("چین های" آرنج ها)، تارهای پوپلیتئال موضعی می شوند. (پشت زانو) و پشت دست ها.
هیچ آزمایش خاصی برای تشخیص فرم آتوپیک وجود ندارد.
تشخیص منحصراً بالینی است، یعنی بر اساس اطلاعاتی که متخصص پوست از بیمار به دست میآورد و علائمی که روی پوست مشاهده میکند.
علائم درماتیت تماسی آلرژیک
علائم و نشانه های درماتیت آتوپیک بسیار شبیه به درماتیت تماسی آلرژیک است، به همین دلیل است که این دو بیماری می توانند به راحتی توسط فرد مبتلا اشتباه گرفته شوند.
درماتیت تماسی آلرژیک نیز خود را به شکل لکه های قرمز خارش دار پوشیده شده با وزیکول، با اثر پوسته پوسته شدن نشان می دهد.
چگونه آن را تشخیص دهیم؟ برای رفع هر گونه ابهام و تعیین درمان صحیح، مراجعه انحصاری به متخصص پوست ضروری است که در طول معاینه اطلاعات مربوطه را از فرد مورد نظر جمع آوری کرده و علائم روی پوست را مشاهده کند تا یک تشخیص خاص درماتیت
علل درماتیت آتوپیک
علل درماتیت آتوپیک با علل درماتیت تماسی آلرژیک متفاوت است.
درماتیت آتوپیک در واقع ارتباط نزدیکی با اجزای ارثی دارد که کاهش ظرفیت اپیدرم را برای انجام عملکرد خود به عنوان یک "مانع" در برابر عوامل خارجی تعیین می کند و احتمالاً بیمار را در طول زندگی مستعد ابتلا به آلرژی های غذایی و تنفسی می کند.
بیماران مبتلا به آتوپی اغلب از ورم ملتحمه، آسم یا رینیت نیز رنج می برند.
با این حال، توجه به این نکته مهم است که به ندرت وارد کردن مواد غذایی یا آلرژن های تنفسی باعث تشدید درماتیت آتوپیک می شود که می تواند به شکلی غیرقابل پیش بینی عود کند.
به عبارت دیگر، می توان شکل آتوپیک را به عنوان اختلال پوستی افراد آلرژیک در نظر گرفت.
درماتیت تماسی آلرژیک: علل
از سوی دیگر، فرم تماس آلرژیک، همانطور که از نامش پیداست، با واکنش پوست به دنبال تماس مکرر با برخی آلرژنها همراه است که پاسخ ایمنی آن را تحریک میکند و ایجاد لکههای خارشدار که مشخصه آن است، از نواحی شروع میشود. تماس رخ می دهد.
بسته به نوع آلرژن، هر قسمت از بدن به طور بالقوه می تواند درگیر درماتیت تماسی آلرژیک باشد.
به عنوان مثال، پوست سر برای رنگ مو، کف دست ها و لاله گوش برای نیکل و غیره.
موادی که باعث درماتیت تماسی آلرژیک میشوند میتوانند طبیعی و شیمیایی باشند، که رایجترین آنها آنهایی است که در اسانسهای گل و گیاه، فلزات و مواد نگهدارنده مصنوعی و رنگها وجود دارد.
با این حال، برای برخی از بیماران مبتلا به درماتیت آتوپیک غیر معمول نیست که به دلیل تمایل به ایجاد آلرژی، درماتیت تماسی آلرژیک همزمان داشته باشند.
اگر این مورد شناسایی نشود، می تواند سیر درماتیت آتوپیک را پیچیده کند و ظاهراً آن را نسبت به درمان مقاوم تر کند.
اولین قدم، در تمام مواردی که مشکوک به درماتیت تماسی آلرژیک است، شناسایی عامل حساسیت زا با استفاده از تست های آلرژی مناسب (پچ تست یا تست اپی پوستی) است.
سپس متخصص پوست نتیجه آزمایش پچ را با اطلاعات بالینی هر بیمار مرتبط می کند تا رابطه علت و معلولی بین تماس با ماده حساسیت زا و درماتیت ایجاد کند.
در نتیجه، درمان فرم آلرژی تماسی، از بین بردن تمام تماس با آلرژن مورد نظر و البته تسکین فوری التهاب با کرم کورتون است.
درماتیت چگونه درمان می شود؟
برای هر دو نوع درماتیت، اولین توصیه استفاده از محصولات مرطوب کننده و نرم کننده است، شاید بعد از دوش گرفتن سریع با استفاده از شوینده های بدون سورفکتانت استفاده شود.
از صابون ها و مواد شوینده کف کننده باید اجتناب شود، زیرا باعث تحریک پوست می شوند.
برای کنترل بیماری، از سوی دیگر، در مورد درماتیت آتوپیک، در اشکال خفیف آن، تمایل به استفاده از کورتیکواستروئیدهای موضعی و تنظیم کننده های ایمنی (مهارکننده های کلسینورین) وجود دارد.
آنتی هیستامین هایی که به صورت خوراکی مصرف می شوند می توانند به شکستن دایره باطل خارش کمک کنند که از یک سو از طریق خاراندن به مزمن شدن و عفونت ضایعات درماتیت آتوپیک کمک می کند و از سوی دیگر بر کیفیت زندگی و کیفیت زندگی تأثیر منفی می گذارد. خواب.
هنگامی که درماتیت آتوپیک مناطق بزرگ تری را درگیر می کند، با خارش شدید، و اگر اقدامات انجام شده کافی نباشد، می توان از فتوتراپی و احتمالاً سرکوب کننده های ایمنی سیستمیک مانند سیکلوسپورین استفاده کرد.
اگر این درمان نتایج مطلوب را به همراه نداشته باشد و بیمار دچار عودهای مکرر شود، ممکن است لازم باشد از آنتی بادی های مونوکلونال (dupilumab) به صورت زیر جلدی استفاده شود، که در مقایسه با سرکوب کننده های ایمنی معمولی، امکان کنترل درماتیت آتوپیک در طولانی مدت را فراهم می کند، زیرا آنها عوارض جانبی کمتری دارند
گزینههای درمانی جدید در افق، برای مدیریت فزاینده «ساختشده» بیماران مبتلا به درماتیت آتوپیک، شامل داروهای خوراکی (مهارکنندههای JAK) و آنتیبادیهای مونوکلونال (tralokinumab) میشود.
همچنین بخوانید:
Emergency Live Even More… Live: دانلود برنامه رایگان جدید روزنامه شما برای IOS و Android
اگزما یا درماتیت سرد: در اینجا چه باید کرد
پسوریازیس، یک بیماری پوستی بدون سن
SkinNeutrAll®: برای مواد آسیب رسان پوست و قابل اشتعال از طریق مادر
ترمیم کننده زخم ها و اکسیمتر پرفیوژن ، سنسور جدید شبیه پوست می تواند سطح اکسیژن خون را تعیین کند
معاینه پوست برای بررسی خال: چه زمانی باید انجام شود



