Le phénomène de Raynaud : causes, symptômes et traitement
Le phénomène de Raynaud se caractérise par un spasme excessif des vaisseaux sanguins à la périphérie qui provoque une réduction du flux sanguin vers les régions touchées
La réaction peut être déclenchée par le froid et/ou le stress émotionnel (émotions intenses, peur) et/ou le passage rapide d'un environnement chaud à un environnement froid ou d'autres facteurs, dont certains ne sont pas encore entièrement compris.
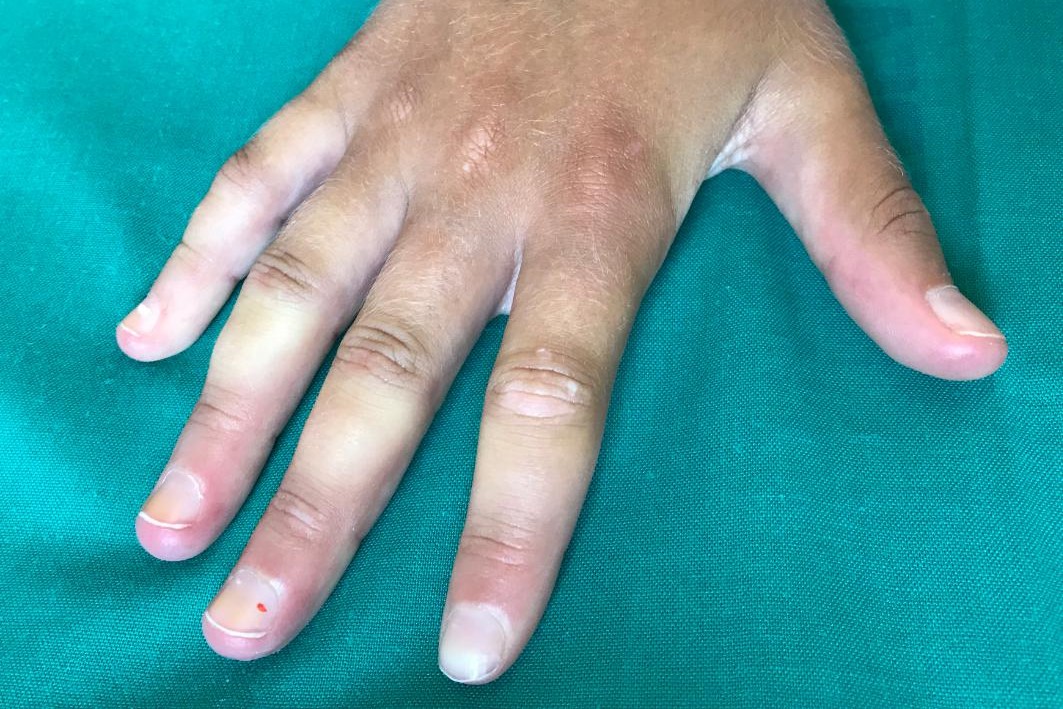
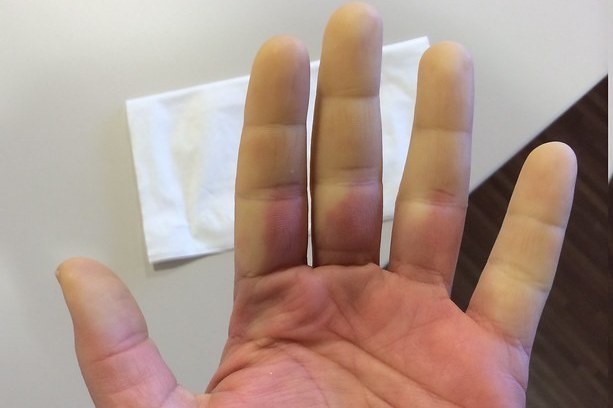
La réduction du flux sanguin entraîne un engourdissement des mains suivi d'une cyanose, d'une pâleur, de douleurs, de picotements et de brûlures.
Dans la moitié des cas, le phénomène peut être secondaire à d'autres pathologies ; s'il est idiopathique (c'est-à-dire que la raison n'en est pas connue), il s'agit du syndrome de Raynaud, parfois appelé hypersensibilité ou « allergie » au froid.
Le phénomène de Raynaud se produit principalement dans les doigts et les orteils, mais peut également impliquer d'autres zones du corps, telles que le bout du nez, les lobes des oreilles et la langue.
Le phénomène de Raynaud porte le nom du médecin français Maurice Raynaud (1834-1881).
Causes et facteurs de risque du phénomène de Raynaud
La douleur y est parfois associée.
Il est appelé
- primaire ou primitif : le phénomène se produit de lui-même, sans qu'une maladie sous-jacente ne le provoque ;
- secondaire : le phénomène est le signe d'une pathologie ;
- idiopathique : si la cause sous-jacente est inconnue.
Le phénomène de Raynaud primaire est plus fréquent que la forme secondaire
La maladie de Raynaud primaire débute généralement avant 25 ans et touche principalement les femmes qui présentent une intolérance au froid remontant à l'enfance.
D'autre part, les patients atteints de la maladie de Raynaud secondaire présentent souvent des symptômes d'une affection associée (typiquement arthrite, lupus, sclérodermie…), tels que douleurs articulaires, éruptions cutanées et faiblesse.
Phénomène de Raynaud primaire ou idiopathique
Le phénomène de Raynaud est considéré comme primitif ou idiopathique s'il survient seul et n'est pas associé à d'autres maladies.
Sous cette forme, il a tendance à se produire fréquemment chez les jeunes femmes et en particulier pendant l'adolescence et le début de l'âge adulte.
On pense que la maladie de Raynaud idiopathique est au moins en partie héréditaire, bien que des gènes spécifiques n'aient pas encore été identifiés.
Le tabagisme est un facteur qui peut augmenter la fréquence et l'intensité des crises ; selon certains auteurs, une composante hormonale semble également jouer un rôle.
La caféine, les œstrogènes et les bêta-bloquants non sélectifs sont souvent cités comme facteurs aggravants, mais les preuves qu'ils doivent être évités ne semblent pas solides.
Le froid, le stress mental et physique et les émotions intenses augmentent le risque que le phénomène se produise.
Phénomène de Raynaud secondaire
Le phénomène de Raynaud, ou Raynaud secondaire, est associé à une grande variété d'autres affections et maladies :
- Maladies du tissu conjonctif
- Sclérodermie
- Le lupus érythémateux disséminé
- La polyarthrite rhumatoïde
- Le syndrome de Sjogren
- dermatomyosite
- Polymyosite
- Syndrome des agglutinines chroniques
- le syndrome d'Ehlers-Danlos
- Médicaments
- Les bêta-bloquants
- Médicaments cytotoxiques - en particulier les chimiothérapies et en particulier la bléomycine
- Cyclosporine
- Bromocriptine
- Ergotamine
- Sulfasalazine
- Médicaments stimulant le système nerveux central, par exemple les amphétamines et le méthylphénidate
- Médicaments en vente libre, par exemple la pseudoéphédrine
- Professionnel
- Exposition prolongée des mains à des composés chimiques ou plastiques, par exemple du chlorure de vinyle, du mercure ou du PVC
- Manifestation paranéoplasique
Autres causes et facteurs de risque :
- artériopathie;
- troubles nerveux;
- membre affecté par un accident vasculaire cérébral;
- sclérose en plaque;
- poliomyélite;
- utilisation professionnelle d'outils vibrants, tels que marteaux pneumatiques, débroussailleuses ou scies à chaîne ;
- syndrome du canal carpien;
- syndrome du détroit thoracique supérieur;
- pathologie thyroïdienne;
- fumeur;
- froid
- blessures aux mains ou aux pieds (fractures, chirurgie ou engelures).
Symptômes et signes
Le phénomène de Raynaud se produit principalement dans les zones à plus grande dispersion calorique et à faible demande métabolique (plus consommables), c'est-à-dire les doigts (en particulier ceux des mains).
Dans certains cas, une gêne ou une douleur est associée à la partie affectée.
Elle se caractérise par trois phases qui peuvent durer de moins d'une minute à plusieurs heures en tout
- Phase ischémique (ou « pâleur ») : l'apport sanguin est réduit et la zone devient pâle, froide, engourdie et parfois douloureuse ;
- Phase de stase veineuse (ou « cyanose ») : la zone touchée commence à devenir bleuâtre et des picotements et une gêne peuvent être ressentis ;
- Phase d'hyperémie réactive (ou «flush»): le sang reflue abondamment dans la zone et la zone apparaît rougeâtre et chaude. Des picotements, des engourdissements et des douleurs peuvent survenir. Le débit normal reprend généralement dans un quart d'heure.
Dans la plupart des cas, le phénomène peut interférer avec les activités quotidiennes des patients (en particulier celles nécessitant l'utilisation des mains ou des pieds), mais ne cause pas de dommages à long terme aux extrémités.
Diagnostic
Le diagnostic est essentiellement clinique : un examen objectif permet de détecter le phénomène, souvent sans recourir à des tests de stimulation par le froid.
La vidéapillaroscopie est l'examen de premier choix pour distinguer le phénomène de Raynaud idiopathique de celui secondaire aux maladies du spectre sclérodermique (sclérodermie, polydermatomyosite, connectivite mixte).
La vidéocapillaroscopie chez ces patients montre des modifications typiques : anses capillaires en nombre réduit, zones avasculaires, anses capillaires géantes dites mégacapillaires, microhémorragies.
Le test de stimulation par le froid consiste à immerger la main du patient dans de l'eau glacée pour provoquer un épisode.
Une manœuvre de compression effectuée par le patient en poussant les paumes l'une contre l'autre avec les mains jointes lors de la prière (signes qui peuvent être évoqués de manière plus nuancée qu'avec le test de stimulation par le froid) peut également être pratiquée.
Complications du phénomène de Raynaud
Les complications sont rares.
Ils peuvent survenir :
- ulcères cutanés;
- cicatrices;
- gangrène;
- doigts fins et effilés avec une peau lisse et brillante;
- ongles cassants et à croissance lente.
.
Chez les patients souffrant du phénomène de Raynaud, il est important d'éviter l'exposition au froid, en utilisant des gants et des chaussettes épaisses pour garder les extrémités au chaud.
D'un point de vue pharmacologique, chez les personnes réfractaires aux traitements conservateurs, les antagonistes calciques sont très efficaces. Ils réduisent le nombre et la durée des épisodes de vasospasme en induisant une vasodilatation des artérioles périphériques.
Dans les cas plus graves, la sympathectomie (sympathectomie thoracique endoscopique), une intervention chirurgicale controversée, peut être utilisée.
Lire aussi:
Le psoriasis, une maladie de peau sans âge
Exposition au froid et symptômes du syndrome de Raynaud
Arthrite psoriasique : qu'est-ce que c'est ?
Psoriasis : ça s'aggrave en hiver, mais il n'y a pas que le froid qui est à blâmer