Rhumatisme psoriasique : symptômes, causes et traitement
L'arthrite psoriasique (AP) est une maladie articulaire inflammatoire chronique (caractérisée par des douleurs, un gonflement, une chaleur, une raideur articulaire et parfois une rougeur) associée à la présence d'un psoriasis cutané ou à une familiarité avec le psoriasis, décrite pour la première fois en 1818 par un médecin français, Jean Lous Alibert
Le rhumatisme psoriasique est une maladie rhumatismale inflammatoire chronique qui :
- affecte les articulations, provoquant douleur, gonflement et raideur
- affecte les personnes atteintes de psoriasis cutané (en cours ou même antérieur) ou ayant des antécédents de psoriasis familial chez des parents au premier ou au deuxième degré.
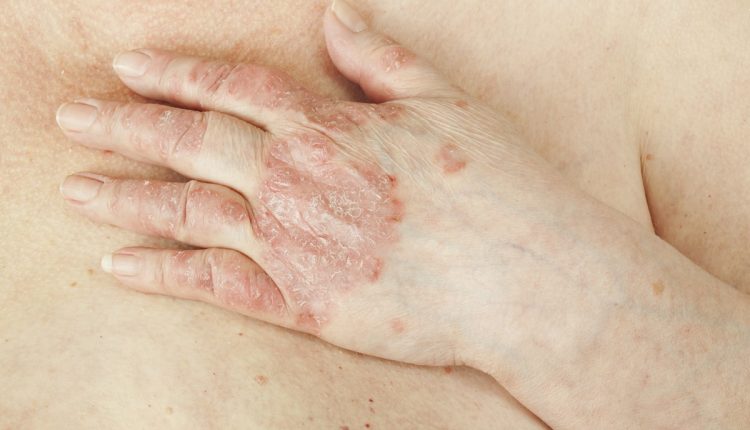
Le psoriasis est une maladie de la peau générée par un défaut du système immunitaire et affectant les patients avec l'apparition intermittente de plaques rouges recouvertes de plaques squameuses blanc argenté dans de nombreuses zones du corps, dont certaines sont définies comme des sites typiques de localisation psoriasique.
La maladie rhumatismale traitée a une prévalence dans la population générale de 0.3 à 1 % (sans différence entre les sexes) et de 6 à 42 % chez les patients atteints de psoriasis (qui à son tour a une prévalence de 2 à 3 % dans la population générale).
Les membres de la famille des patients atteints de rhumatisme psoriasique sont quarante fois plus susceptibles de développer la maladie que le reste de la population
La tranche d'âge à l'incidence la plus élevée se situe entre 30 et 50 ans, sans distinction significative de sexe.
Dans la majorité des cas (85 %) le psoriasis précède l'arthrite, dans 5 à 10 % des cas le début est concomitant et dans 5 à 10 % c'est l'arthrite qui précède le psoriasis.
La condition est caractérisée par la douleur, l'enflure, la chaleur et la raideur dans les articulations touchées.
Si elle n'est pas traitée, c'est une maladie qui peut devenir invalidante en raison des effets importants sur la qualité de vie des patients qui en souffrent.
Symptômes de l'arthrite psoriasique
Le rhumatisme psoriasique se caractérise par de nombreux signes cliniques et une évolution assez complexe, c'est pourquoi on l'appelle de plus en plus « maladie psoriasique ».
Elle peut évoluer progressivement, avec des symptômes bénins, ou rapidement, sous une forme aiguë.
Les manifestations peuvent affecter les articulations d'un ou des deux côtés du corps.
L'arthrite psoriasique affecte généralement les mains et/ou les pieds (surtout distalement, c'est-à-dire au bout des doigts, près de l'ongle), les genoux et les chevilles.
Une atteinte du rachis (spondylite) et des articulations sacro-iliaques (sacro-ilite unilatérale) est possible dans 5 à 10 % des cas.
Typiquement, en cas de rhumatisme psoriasique, il y a au moins un des symptômes suivants :
- douleur, gonflement et raideur (surtout le matin) dans une ou plusieurs articulations ; parfois ces signes sont associés à de la chaleur et des rougeurs
- fatigue généralisée
- "doigt de saucisse" ou dactylite, qui se manifeste par un gonflement homogène d'un doigt de la main ou du pied dû à une inflammation des tendons et des articulations du doigt atteint
- enthésite générée par une inflammation du site d'insertion des tendons et des ligaments sur l'os, comme le tendon d'Achille ou le fascia plantaire
- Modifications des ongles (onychopathie psoriasique), telles que la séparation de l'ongle du lit de l'ongle, des stries et des fissures ou même la perte de l'ongle lui-même (onycholyse)
- douleur dans la région du sacrum (bas du dos, au-dessus du coccyx)
- diminution du mouvement
- maux de tête et douleurs à la mâchoire
- talalgie (douleurs dans les talons) et tendinite d'Achille
- bursite (inflammation des bourses séreuses)
- atteinte oculaire, telle qu'une conjonctivite, avec rougeur et démangeaison des yeux.
L'impact de l'arthrite psoriasique sur la qualité de vie dépend des articulations touchées et de la sévérité de la symptomatologie du psoriasis et de l'état articulaire, les phases de la maladie active peuvent alterner avec des phases de rémission.
Une inflammation persistante peut endommager les articulations touchées et, dans les formes les plus aiguës, peut évoluer vers une affection invalidante.
Un diagnostic et des traitements précoces sont importants pour éviter ou au moins ralentir les effets de la maladie.
Causes
Malheureusement, à ce jour, les causes du rhumatisme psoriasique ne sont pas connues avec certitude, bien que certains déclencheurs possibles aient été identifiés.
Il semble que le système immunitaire des individus génétiquement prédisposés puisse attaquer les articulations et d'autres tissus sains, entraînant l'apparition d'un processus inflammatoire.
Une telle agression serait déclenchée, ou autrement influencée, par des événements particulièrement stressants, tels que certains éléments environnementaux (exposition prolongée au soleil), un traumatisme, une intervention chirurgicale et une infection.
Comme mentionné, le rhumatisme psoriasique est généralement associé au psoriasis et à une prédisposition familiale associée.
Rappelons que le psoriasis est une dermatose inflammatoire chronique, ni infectieuse ni contagieuse, caractérisée par une kératinisation anormale et souvent incomplète.
Au niveau des zones cutanées atteintes, on trouve des plaques rougies, délimitées, surélevées recouvertes de desquamations argentées ou opalescentes (plaques).
Les sites les plus fréquemment touchés par le psoriasis sont : les coudes, les genoux, les paumes, la plante des pieds, la région lombaire, le cuir chevelu et les ongles.
Dans la plupart des cas, cette maladie de peau précède l'apparition du rhumatisme psoriasique ; cependant, la situation inverse (apparition de l'affection articulaire en même temps que le psoriasis ou avant celui-ci) est moins fréquente.
Si la plupart des patients accusent un rhumatisme psoriasique entre 30 et 50 ans, il est également vrai que la maladie peut survenir à tout âge et que son apparition est inhabituelle chez l'enfant.
Les hommes et les femmes sont également touchés, bien que les sujets féminins soient plus susceptibles de le développer, en particulier après la grossesse ou la ménopause.
Traitement de l'arthrite psoriasique
Le traitement du rhumatisme psoriasique doit être référé à un spécialiste, afin d'évaluer les interactions probables avec d'autres médicaments ainsi que les effets secondaires possibles.
Le but ultime de la thérapie prescrite devrait être de fournir au patient une bonne qualité de vie en contrôlant les symptômes, en prévenant les lésions articulaires et en normalisant la fonction.
La probabilité de succès est incontestablement liée au moment du diagnostic : plus ce dernier est précoce, mieux c'est.
Le traitement pharmacologique de la symptomatologie repose sur l'utilisation de :
- anti-inflammatoires non stéroïdiens (AINS) pour le contrôle de la douleur ; leur utilisation à long terme peut entraîner des malaises gastriques et intestinaux. D'autres effets secondaires potentiels comprennent des dommages aux reins et au système cardiovasculaire
- les « antirhumatismaux modificateurs de la maladie », appelés DMARD, dont l'action est plus lente mais aussi plus durable. Puisqu'il s'agit d'immunosuppresseurs, ils peuvent avoir des effets secondaires sur les cellules du sang, du foie et des reins. Des tests périodiques sont donc nécessaires pour vérifier les changements dans le fonctionnement de ces organes.
Le traitement du rhumatisme psoriasique a connu ces dernières années de profondes mutations avec l'avènement des médicaments biotechnologiques, qui ont ciblé une action sur des cibles spécifiques responsables du processus inflammatoire et non sur l'ensemble du système immunitaire comme les DMARD.
Les médicaments biotechnologiques se sont avérés efficaces chez les patients réfractaires aux thérapies traditionnelles.
Ce traitement médicamenteux peut être indiqué dans les cas où :
- l'arthrite psoriasique n'a pas répondu à au moins deux types différents de DMARD
- Le patient ne peut pas être traité avec au moins deux types différents de DMARD.
Les effets secondaires comprennent des réactions cutanées au site d'injection, une sensibilité accrue aux infections, des nausées, de la fièvre, des maux de tête et, plus rarement, des troubles du système nerveux, des troubles sanguins ou certains cancers.
Enfin, l'activité physique et la physiothérapie sont également importantes pour maintenir l'intégrité et la fonction des articulations.
Lire aussi
Arthrose : qu'est-ce que c'est et comment la traiter
Arthrite septique : symptômes, causes et traitement
Rhumatisme psoriasique : comment le reconnaître ?
Arthrose : qu'est-ce que c'est et comment la traiter
Arthrite juvénile idiopathique : étude de la thérapie orale avec le tofacitinib par Gaslini de Gênes
Maladies rhumatismales : arthrite et arthrose, quelles sont les différences ?
Polyarthrite rhumatoïde : symptômes, diagnostic et traitement
Douleurs articulaires : polyarthrite rhumatoïde ou arthrose ?
L'indice de Barthel, un indicateur d'autonomie
Qu'est-ce que l'arthrose de la cheville ? Causes, facteurs de risque, diagnostic et traitement
Prothèse unicompartimentale : la réponse à la gonarthrose
Arthrose du genou (Gonarthrose) : Les différents types de prothèses "sur mesure"
Symptômes, diagnostic et traitement de l'arthrose de l'épaule
Arthrose de la main : comment cela se produit et que faire
Arthrite : définition, diagnostic, traitement et pronostic
Maladies rhumatismales : le rôle de l'IRM corporelle totale dans le diagnostic
Tests de rhumatologie : arthroscopie et autres tests articulaires
Polyarthrite rhumatoïde : avancées dans le diagnostic et le traitement
Tests diagnostiques : Arthro Imagerie par résonance magnétique (Arthro IRM)
Arthrite réactive : symptômes, causes et traitement



