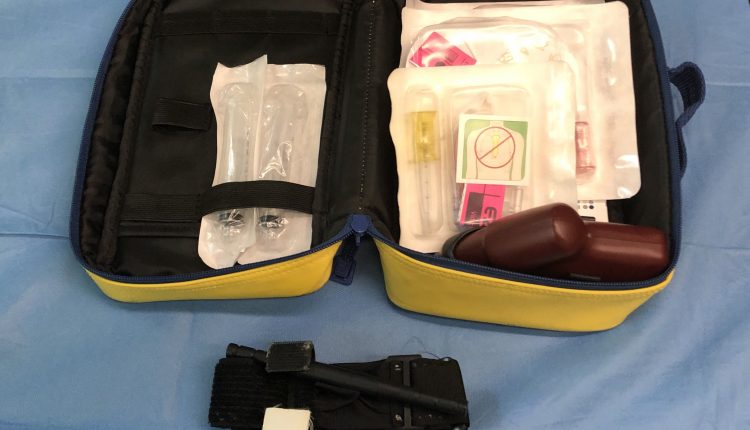
ટournરનિકેટ અને ઇન્ટ્રાસોસિઅસ :ક્સેસ: મોટા પ્રમાણમાં રક્તસ્રાવનું સંચાલન
મોટા પ્રમાણમાં રક્તસ્રાવના કિસ્સામાં, લોહી વહેવું અને તાત્કાલિક વેસ્ક્યુલર એક્સેસ પર સમયસર નિયંત્રણ કરવું દર્દીના જીવન અને મૃત્યુ વચ્ચેનો તફાવત બનાવી શકે છે. આ લેખમાં, અમે ટournરનિકેટ અને ઇન્ટ્રાઓઝોસિયસ એક્સેસના ઉપયોગ પર ઇટાલિયન કેસ સ્ટડીની જાણ કરીશું.
ટ્રાઇસ્ટ (ઇટાલી) ની ઇમરજન્સી કેર સિસ્ટમ 118 એ આ વિસ્તારની બધી એએલએસ એમ્બ્યુલન્સ સેવાઓ માટે EZ-IO I ઇન્ટ્રાસોસિઅસ એક્સેસ ડિવાઇસ સોંપવાનું નક્કી કર્યું છે. ઉદ્દેશ સજ્જ કરવાનો છે એમ્બ્યુલેન્સ ગંભીર રક્તસ્રાવના કિસ્સામાં અને પ્રિ-હોસ્પિટલ સેટિંગમાં કામ કરતા તબીબી પ્રેક્ટિશનરોને મોટા જંકશનલ અને અંગોના હેમરેજના સંચાલનમાં તાલીમ આપવી. તેઓ અમેરિકન કોલેજ ઓફ સર્જન દ્વારા પ્રમોટ કરાયેલા "રક્તસ્ત્રાવ બંધ કરો" અભિયાનમાં જોડાયા અને સોસાયટી ઇટાલીઆના ડી ચિરુર્ગિયા ડી'ઉર્જેન્ઝા ઇ ડેલ ટ્રોમા (ઇટાલિયન સોસાયટી ઑફ ઇમર્જન્સી સર્જરી એન્ડ ટ્રોમા) દ્વારા ઇટાલીમાં આયાત કરવામાં આવ્યા. એનો ઉપયોગ ટર્નીક્યુટ અને ઇન્ટ્રાઓસિયસ એક્સેસનો અર્થ આવા જટિલ રક્તસ્રાવની સારવારમાં મહત્વપૂર્ણ ફેરફાર થઈ શકે છે.
લેખકો: આન્દ્રેઆ ક્લેમેન્ટે, મૌરો મિલોઝ, આલ્બર્ટો પેરાટોનર એસએસડી 118 ટ્રાઇસ્ટ - ઇમર્જન્સી ડિપાર્ટમેન્ટ (એટીવીટી ઇન્ટિગ્રેટ ડી ઇમરજન્ઝા, યુર્જેન્ઝા એડ Acક્સેટાઝિઓન). એઝિએન્ડા સેનિટેરિયા યુનિવર્સિટીઆ જિયુલિયાનો ઇસોન્ટિના
ઇન્ટ્રાઓઝોઅસ :ક્સેસ: ટournરનિકેટ અને મોટા પ્રમાણમાં રક્તસ્રાવ
દર વર્ષે, આઘાત વિશ્વભરમાં મૃત્યુદરની નોંધપાત્ર ટકાવારી માટે જવાબદાર છે. વર્લ્ડ હેલ્થ ઓર્ગેનાઇઝેશનનો અંદાજ છે કે, ૨૦૧૨ માં, .2012.૧ મિલિયન લોકો આઘાતજનક ઘટનાઓને કારણે મૃત્યુ પામ્યા હતા, જે વિશ્વભરમાં of.૨% મૃત્યુ જેવા છે (મૃત્યુ દર દર 5.1 રહેવાસીઓમાં 9.2 કેસોમાં ચકાસી શકાય છે). Of૦% મૃત્યુ એ ૧ and થી of 83 વર્ષની વયની વચ્ચેની હતી, જેમાં પુરુષોના મૃત્યુ દરમાં સ્ત્રીઓ કરતાં બમણો વધારો થાય છે (100,000).
ઇટાલીમાં, આઘાતજનક ઘટનાઓ કુલ વાર્ષિક મૃત્યુના 5% (2) માટે જવાબદાર છે. તે લગભગ 18,000 મૃત્યુને અનુરૂપ છે, જેમાંથી:
- માર્ગ અકસ્માત: 7,000 મૃત્યુ
- સ્થાનિક અકસ્માતો: 4,000 મૃત્યુ
- કામ પર અકસ્માતો: 1,300 મૃત્યુ
- અપરાધ / અથવા આત્મ-ઇજાના કાર્યો: 5,000 મૃત્યુ
ઘણાં 1 મિલિયનથી વધુ હોસ્પિટલમાં પ્રવેશને કારણે થાય છે, જે કુલ વાર્ષિક પ્રવેશ (10) ના 3% જેટલા છે.
હેમોરhaજિક આઘાત એ મિકેનિઝમને ધ્યાનમાં લીધા વગર, સેન્ટ્રલ નર્વસ સિસ્ટમ ઇજાઓ પછી મૃત્યુનું બીજું મુખ્ય કારણ છે 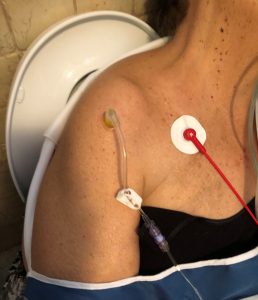 આઘાત. હેમોરેજ 30-40% આઘાત મૃત્યુ માટે જવાબદાર છે અને 33 56- setting4% હોસ્પિટલની બહારની સેટિંગમાં થાય છે ()).
આઘાત. હેમોરેજ 30-40% આઘાત મૃત્યુ માટે જવાબદાર છે અને 33 56- setting4% હોસ્પિટલની બહારની સેટિંગમાં થાય છે ()).
શક્ય તેટલું અસરકારક બનવા માટે, હેમોરેજની સારવાર નુકસાન પહોંચાડ્યા પછી શક્ય તેટલી વહેલી તકે પૂરી પાડવી પડશે. મોટા પ્રમાણમાં રક્તસ્રાવ ઝડપથી કહેવાતા "મૃત્યુના આઘાત ટ્રાયડ" અથવા "ઘાતક ટ્રાયડ" તરફ દોરી શકે છે: હાયપોથર્મિયા, કોગ્યુલોપેથી અને મેટાબોલિક એસિડિસિસ.
મોટા પ્રમાણમાં રક્તસ્રાવ ઓક્સિજન પરિવહન ઘટાડે છે અને કોગ્યુલેશન કાસ્કેડના પરિણામી ફેરફાર સાથે હાયપોથર્મિયાનું કારણ બની શકે છે. ઓક્સિજન અને પોષક તત્ત્વોની ગેરહાજરીમાં, સામાન્ય રીતે લોહી (હાયપોપ્રૂફ્યુઝન) દ્વારા પરિવહન થાય છે, કોષો એનારોબિક ચયાપચય તરફ સ્વિચ કરે છે, જેના કારણે લેક્ટીક એસિડ, કીટોન બોડીઝ અને અન્ય એસિડિક ઘટકો છે જે લોહીના પીએચને ઘટાડે છે મેટાબોલિક એસિડિસિસ. એસિડિટીમાં વધારો એ શરીરમાં પેશીઓ અને અવયવોને નુકસાન પહોંચાડે છે અને ઓક્સિજન પરિવહન સાથે વધુ સમાધાન કરીને મ્યોકાર્ડિયલ પ્રભાવને ઘટાડી શકે છે.
ટournરનિકેટ અને ઇન્ટ્રાએઝોસિયસ એક્સેસ: જીવન બચાવ દાવપેચ
ઇરાક અને અફઘાનિસ્તાનના સંઘર્ષોથી, આપણે શીખ્યા છે કે જીવનરક્ષક દાવપેચમાં ટૂર્નિક્વિટ અને હિમોસ્ટેટિક પાટોનો તાત્કાલિક ઉપયોગ કરવો જરૂરી છે. યુ.એસ. આર્મીની સમિતિ દ્વારા ટેક્ટિકલ કોમ્બેટ કેઝ્યુઅલ કેર (સી-ટીસીસીસી) દ્વારા deeplyંડાણપૂર્વક અભ્યાસ કરવામાં આવતો પ્રતિભાવ આપવાની એક ખૂબ જ અસરકારક રીત. ટીસીસીસીના દિશાનિર્દેશોના અમલીકરણના પગલે હાથપગના હેમોરેજ મૃત્યુ (5) ની સંખ્યામાં નોંધપાત્ર ઘટાડો થયો છે.
લશ્કરી સ્તરે વિકસિત deepંડા અનુભવને કારણે આભાર, સારવારની આ પદ્ધતિઓ નાગરિક સેટિંગમાં પણ ફેલાવા માંડી છે, સૌથી ઉપર, 2013 માં બોસ્ટન મેરેથોન દરમિયાન થયેલા આતંકવાદી હુમલાઓ બાદ (6).
પ્રથમ પ્રતિસાદકર્તાઓ દ્વારા હેમોરેજિસના નિયંત્રણ માટે ઝડપી જીવન-બચાવ ક્રિયાઓ, બાયસ્ટેન્ડર્સ શામેલ છે, જેનો અર્થ અટકાવી શકાય તેવા મૃત્યુના ઘટાડામાં નિર્ણાયક મુદ્દો હોઈ શકે છે (7). યુનાઇટેડ સ્ટેટ્સમાં, એક રણનીતિ કે જે મોટા પ્રમાણમાં હેમરેજ મૃત્યુદર ઘટાડવામાં અસરકારક સાબિત થઈ છે તે આરોગ્ય સંભાળ કર્મચારીઓ અને પહેલા જવાબ આપનારા બંનેને સજ્જ કરવાની છે (પોલીસ અને અગ્નિશામકો) હેમોરેજ નિયંત્રણ ઉપકરણો અને તાલીમ સાથે (8).
સામાન્ય અને દૈનિક કટોકટીની તબીબી સેવાઓમાં, મોટા પ્રમાણમાં હેમોરેજમાં ઉપયોગમાં લેવામાં આવતી કમ્પ્રેશન પાટો ઘણીવાર અપૂરતી હોય છે. તે ત્યારે જ અસરકારક છે જ્યારે સીધા મેન્યુઅલ કમ્પ્રેશન હાથ ધરવામાં આવે છે, જે ઘણી ઇજાઓ અથવા મેક્સી કટોકટીની ઘટનામાં હંમેશાં ખાતરી આપી શકાતી નથી (5)
એટલા માટે ઘણી કટોકટી સંસ્થાઓ ટોર્નીકેટનો ઉપયોગ કરે છે. તેનો એક જ હેતુ છે: હેમોરhaજિક આંચકો અને એક અંગમાંથી મોટા પ્રમાણમાં રક્તસ્રાવ અટકાવો. તે વૈજ્ .ાનિક રૂપે સાબિત થયું છે કે તેની એપ્લિકેશન નિbશંકપણે જીવનરક્ષક છે. જે દર્દીઓને આઘાતજનક હાયપોવોલેમિક આંચકોનો અનુભવ થાય છે, તેમાં ઓછા અસ્તિત્વના દર સાથે આંકડાકીય રીતે ગંભીર પૂર્વસૂચન થાય છે. લશ્કરી ક્ષેત્રમાં એકત્રિત પુરાવાઓ બતાવે છે કે ઇજાગ્રસ્ત લોકો કે જેના પર હાયપોવોલેમિક આઘાતની શરૂઆત થાય તે પહેલાં ટournરનિકેટ લાગુ કરવામાં આવે છે, જ્યારે આંચકાના પ્રથમ લક્ષણો પછી ટોર્નિક્વિટ લાગુ કરવામાં આવી હતી ત્યારે તે 90% ની સરખામણીમાં 20% છે, (9).
ટournનિક્વિટનો પ્રારંભિક ઉપયોગ ઘાતક હોસ્પિટલ વાતાવરણ (હેમોડિલ્યુશન, હાયપોથર્મિયા) માં ક્રિસ્ટલerઇડ્સ અને હિમોડેરિવેટિવ્ઝ (કોગ્યુલોપેથીઝ) માં સ્ફટિકીય સાથે ફરીથી જોડાવાની જરૂરિયાત ઘટાડે છે, ઘાતક ટ્રાયડ (10) માં શામેલ પરિબળોને વધુ ખરાબ કરવાનું ટાળે છે.
વિયેટનામના સંઘર્ષ દરમિયાન, 9% મૃત્યુ રક્તસ્રાવને કારણે થયા હતા. આજના વિરોધાભાસમાં, તે ઘટાડીને 2% કરી દેવામાં આવ્યું છે, જેમાં ટોર્નીકિટના ઉપયોગ અને તેના વ્યાપક ફેલાવોની તાલીમ આપવામાં આવે છે. ટોર્નીકેટ વિ. જેની સાથે તેનો ઉપયોગ કરવામાં આવ્યો ન હતો તેવા સૈનિકોમાં જીવન ટકાવી રાખવાનો દર 87% વિ 0% (9) છે. 6 આંતરરાષ્ટ્રીય અધ્યયનના વિશ્લેષણમાં 19% અંગોનો અંગવિચ્છેદન દર સામેલ છે.
આ કાપણી સંભવત primary મોટા પ્રમાણમાં ઇજાઓ થવાને કારણે થઈ હતી અને ટournરનિકેટ ઉપયોગમાં ગૌણ ગૂંચવણો તરીકે વર્ણવવામાં આવી નથી (11). બે મોટા લશ્કરી અધ્યયનોમાં, એવું જોવા મળ્યું છે કે ટોર્નીકેટના ઉપયોગને કારણે મુશ્કેલીઓનો દર 0.2% (12) થી 1.7% (9) સુધીનો છે. અન્ય અધ્યયનોમાં 3 થી 4 કલાક (13.14) વચ્ચે સ્થાને રહેલી ટournરનિકેટ જટિલતાઓની ગેરહાજરી દર્શાવે છે.
આપણે અંગ બચાવવા માટેની મહત્તમ મર્યાદા તરીકે 6 કલાક ધ્યાનમાં લેવું જોઈએ (15). વ્હાઇટ હાઉસના "નેશનલ સિક્યુરિટી કન્સિલ સ્ટાફ" ના હોમલેન્ડ સિક્યુરિટી ડિપાર્ટમેન્ટ દ્વારા બોલાવાયેલી વિવિધ એજન્સીઓ વચ્ચે કાર્યકારી જૂથ દ્વારા "સ્ટોપ બ્લ્ડ" અભિયાનને પ્રોત્સાહન આપવામાં આવ્યું હતું, જેમાં વસ્તીમાં સ્થિરતા વધારવાના હેતુથી. રોજિંદા જીવનની આકસ્મિક ઘટનાઓ અને કુદરતી અથવા આતંકવાદી પ્રકૃતિના વિનાશક ઘટનાઓ દ્વારા થતાં જીવલેણ રક્તસ્રાવને રોકવા માટેની મૂળભૂત ક્રિયાઓની જાગૃતિ.
આ અભિયાનના મુખ્ય પ્રમોટર્સમાં અમેરિકન કોલેજ ઓફ સર્જન અને હાર્ટફોર્ડ સહમતિની "સમિતિ પર આઘાત" છે. અનિયંત્રિત રક્તસ્રાવ એ આઘાત દ્વારા મૃત્યુ નિવારણનું મુખ્ય કારણ માનવામાં આવે છે, જ્યારે સમયસર હસ્તક્ષેપનો પાયાના પત્થરો વ્યાવસાયિક બચાવના આગમન સુધી મોટા પ્રમાણમાં રક્તસ્રાવનું સંચાલન કરવા માટે પ્રથમ પ્રતિસાદકર્તાઓનો ઉપયોગ છે, તે ખાતરી કર્યા પછી કે હસ્તક્ષેપ પ્રથમ 5 ની અંદર અસરકારક છે. -10 મિનીટ.
118 ટ્રાઇસ્ટ સિસ્ટમના પ્રેક્ટિશનરોએ સોસાયટી ઇટાલીના દી ચિરુર્ગિયા ડી 'યુર્જેન્ઝા અને ડેલ આઘાત દ્વારા ઇટાલીમાં આયાત કરાયેલા "બ્લ Stopડ રોકો" અભ્યાસક્રમમાં ભાગ લીધો. આ હેતુ પ્રાંતના તમામ બચાવ વાહનો પર ઉપલબ્ધ ટournરનીકિટના યોગ્ય ઉપયોગ પર વર્તનને માનક બનાવવાનો છે.
ટournરનિકેટ અને ઇન્ટ્રાસosસિયસ એક્સેસ વિશે
હોસ્પિટલની પૂર્વ સેટિંગમાં, ઝડપથી વેસ્ક્યુલર ularક્સેસની ખાતરી કરવી જરૂરી છે, પરંતુ સ્થિતિ ઘણીવાર હોય છે 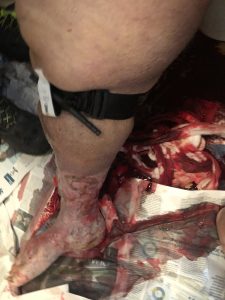 સમસ્યારૂપ (16,17). પેરિફેરલ વેનિસ accessક્સેસ પ્રમાણભૂત રહે છે, પરંતુ જો મહત્વપૂર્ણ કાર્યો સાથે ચેડા કરવામાં આવે છે, તો તેની પુનrieપ્રાપ્તિ મુશ્કેલ હોઈ શકે છે અથવા તે ખૂબ લાંબો સમય લેશે.
સમસ્યારૂપ (16,17). પેરિફેરલ વેનિસ accessક્સેસ પ્રમાણભૂત રહે છે, પરંતુ જો મહત્વપૂર્ણ કાર્યો સાથે ચેડા કરવામાં આવે છે, તો તેની પુનrieપ્રાપ્તિ મુશ્કેલ હોઈ શકે છે અથવા તે ખૂબ લાંબો સમય લેશે.
પર્યાવરણીય પરિબળો જેવા કે નબળા લાઇટિંગ, મર્યાદિત જગ્યા, મુશ્કેલ દર્દી અથવા આઘાત અથવા હાયપોથર્મિક દર્દીઓમાં પેરિફેરલ વાસોકોંસ્ટ્રીક્શન જેવા ક્લિનિકલ પરિબળો, નસોમાં થેરેપી અથવા મેદસ્વીપણાને લીધે નબળા વેનિસ અસ્કયામતો પેરિફેરલ વેનિસ accessક્સેસ મેળવવા માટે મુશ્કેલ બનાવે છે.
ગતિશીલતા, કાર્ડિયાક અરેસ્ટ અથવા સેપ્સિસના આઘાતનો ભોગ બનેલા લોકોને તાત્કાલિક વેસ્ક્યુલર પ્રવેશની જરૂર પડી શકે છે.
બાળરોગના દર્દીઓમાં, વેસ્ક્યુલર accessક્સેસ મેળવવી તકનીકી રીતે મુશ્કેલ હોઈ શકે છે (18). હ hospitalસ્પિટલની બહારના પ્રથમ પ્રયાસમાં પેરિફેરલ વેનિસ accessક્સેસની સ્થિતિમાં સફળતાનો દર 74 19.20% (50) છે અને કાર્ડિયાક એરેસ્ટ (20) ના કિસ્સામાં 20% કરતા ઓછો થઈ ગયો છે. હેમોરhaજિક આંચકાના દર્દીઓને પેરિફેરલ વેન્યુસ એક્સેસ (21) મેળવવા માટે, સરેરાશ XNUMX મિનિટની જરૂર પડે છે.
ટૉર્નિકેટ અને ઇન્ટ્રાઓસિયસ એક્સેસ: પેરિફેરલ વેનસ એક્સેસનો માન્ય વિકલ્પ એ ઇન્ટ્રાઓસિયસ એક્સેસ છે: તે પેરિફેરલ વેઇન રિટ્રીવલ (50±9 s vs 70±30 s) (22) કરતાં વધુ ઝડપથી પ્રાપ્ત થાય છે. અનુપલબ્ધ પેરિફેરલ નસો ધરાવતા એસીઆર દર્દીઓમાં ઇન્ટ્રા-હોસ્પિટલ સેટિંગમાં, ઇન્ટ્રાઓસીયસ એક્સેસ એ કરતાં ઓછા સમયમાં વધુ સફળતા દર દર્શાવ્યો છે. સીવીસી પ્લેસમેન્ટ (85% vs 60%; 2 min vs 8 min) (23), વધુમાં પ્રક્રિયાને છાતીના સંકોચનમાં વિક્ષેપની જરૂર નથી અને પરિણામે દર્દીના અસ્તિત્વમાં સુધારો કરી શકે છે (24).
યુરોપિયન રિસુસિટેશન કાઉન્સિલ, પુખ્ત દર્દી (25) માં પેરિફેરલ નસ શોધવામાં નિષ્ફળતાના કિસ્સામાં અને બાળ ચિકિત્સા દર્દીમાં પ્રથમ પસંદગી (26) તરીકે માન્ય વિકલ્પ તરીકે ઇન્ટ્રાઓઝોઅસ accessક્સેસની પણ ભલામણ કરે છે.
એપ્રિલ 2019 સુધીમાં, નર્સોની તાલીમ અને ઓપરેટિંગ કાર્યવાહીના પ્રસાર પછી તમામ એએસયુઆઈટીએસ 118 એડવાન્સ રેસ્ક્યૂ એમ્બ્યુલન્સ પર ઇઝેડ-આઇઓ ® ઇન્ટ્રાઓઝોઅસ એક્સેસ સિસ્ટમ કાર્યરત કરવામાં આવી હતી, અગાઉ ફક્ત સ્વ-દવા સિસ્ટમ સજ્જ હતી.
બધી એમ્બ્યુલન્સમાં નિયંત્રણનો ફેલાવો ઝડપથી વેસ્ક્યુલર quicklyક્સેસની બાંયધરી, સારવારના સમય ઘટાડવાનું અને નાગરિકો માટેની સેવાઓની ગુણવત્તામાં વધુ વધારો શક્ય બનાવે છે. કેટલાક અભ્યાસોએ બતાવ્યું છે કે ઇઝેડ-આઇઓ an એ એક અસરકારક ઇન્ટ્રા-ઓસિઅસ accessક્સેસ પુનrieપ્રાપ્તિ પ્રણાલી છે: એકંદર સફળતાનો દર ખૂબ જ highંચો છે (99.6% 27; 98.8% 28; 90% 29) તેમજ પ્રથમ પ્રયાસમાં સફળતા દર ( 85.9% 27; 94% 28; 85% 23) અને ખૂબ ઝડપી શીખવાની વળાંક (29) દ્વારા વર્ગીકૃત થયેલ છે. ઇન્ટ્રાઓઝોઅસ accessક્સેસ ફાર્માકોકેનેટિક્સ અને ક્લિનિકલ અસરકારકતા (30) ની દ્રષ્ટિએ પેરિફેરલ વેન્યુસ toક્સેસની સમકક્ષ છે અને જટિલતા દર 1% (24) કરતા ઓછા છે.
ઇન્ટ્રાસોસિઅસ accessક્સેસ અને ટournરનિકેટ, કેસ રિપોર્ટના ઉપયોગ વિશે
કેસ અહેવાલ:
6.35 વાગ્યે: ઘરે આઘાતજનક પીળા કોડનો જવાબ આપવા માટે એફવીજી પ્રાદેશિક ઇમર્જન્સી મેડિકલ rationsપરેશન્સ રૂમ દ્વારા 118 ટ્રાઇસ્ટ સિસ્ટમ સક્રિય કરવામાં આવી હતી.
સાંજે 6.44: એમ્બ્યુલન્સ સ્થળ પર આવી અને ક્રૂ દર્દીના સંબંધીઓ સાથે બાથરૂમમાં હતો. એક 70 વર્ષની મેદસ્વી મહિલા, શૌચાલય પર બેઠી અને બેભાન (જીસીએસ 7 E 1 V2 M 4). નસકોરા શ્વાસ, નિસ્તેજ, ડાયફોરેટિક, ભાગ્યે જ સમજી શકાય તેવું કેરોટીડ પલ્સ, કેશિલરી રિફિલ સમય > 4 સેકન્ડ. દર્દીના પગ પર એક મોટું લોહી slick; નીચેના અંગોમાં વેસ્ક્યુલર અલ્સર દેખાતા હતા અને જમણા વાછરડાની આસપાસ લોહીથી લથપથ ટુવાલ પણ લપેટાયેલો હતો.
6.46 વાગ્યે: લાલ કોડ. સ્વ-દવાની વિનંતી કરવામાં આવી હતી અને દર્દીના વજનની સ્થિતિ અને મર્યાદિત ઉપલબ્ધ જગ્યાને ધ્યાનમાં રાખીને દર્દીના પરિવહનમાં સહાય માટે તેઓએ ફાયર બ્રિગેડની સહાય માંગવી પડી હતી. જ્યારે ટુવાલ દૂર કરવામાં આવ્યો, ત્યારે સંભવિત વેસ્ક્યુલર ભંગાણમાંથી હેમોરેજ, વાછરડાના પાછળના ભાગમાં સ્થિત, અલ્સ્કસ્કરિયર્સમાં મળી આવ્યો હતો.
અસરકારક સીધા કમ્પ્રેશનની બાંયધરી આપવી અને આ હેતુ માટે operatorપરેટરને સમર્પિત કરવું અશક્ય હતું. તેથી, તેઓએ તરત જ કોમ્બેટ એપ્લિકેશન ટournરનીકિટ (સીએટી) લાગુ કરી, રક્તસ્રાવ બંધ કર્યો. તે પછી, અન્ય કોઈ હેમોરહેજિક મોં મળ્યાં નથી.
માથું હાયપર-વિસ્તૃત હતું અને નસકોરા શ્વાસની અદૃશ્યતા સાથે 2% FiO100 સાથે O2 લાગુ કર્યું હતું.
આંચકો અને સ્થૂળતાની સ્થિતિને જોતા, પેરિફેરલ વેનિસ accessક્સેસ શોધવાનું અશક્ય હતું, તેથી, પ્રથમ પ્રયાસ પછી, ઇન્ટ્રાઓઝોઅસ accessક્સેસ 45 મીમીની સોયવાળી ઇઝેડ-આઇઓ ® સિસ્ટમવાળા જમણા હ્યુમરલ ચેમ્બરમાં મૂકવામાં આવી હતી.
Ofક્સેસની યોગ્ય સ્થિતિની પુષ્ટિ કરવામાં આવી હતી: સોય સ્થિરતા, સીર્યસ લોહીની મહાપ્રાણ અને 10 મિલી એસએફ પુશને રેડવાની સરળતા. બેગ સ્ક્વિઝર સાથે શારીરિક સોલ્યુશન 500 મીલી પ્રેરણા શરૂ કરવામાં આવી હતી અને અંગને મિટેલાથી સ્થિર કરવામાં આવ્યો હતો. જ્યારે ઇસીજી મોનિટરિંગ કરવામાં આવ્યું હતું, ત્યારે 80 લયબદ્ધ એચઆર, પીએ અને એસપીઓ 2 શોધી શકાય તેવા ન હતા.
તે પછી રક્તસ્રાવના સ્થળે સંકુચિત તબીબી ડ્રેસિંગ લાગુ કરવામાં આવી હતી. ઝડપી એનામાનેસ્ટિક સંગ્રહ બતાવ્યું કે દર્દી હાયપરથાઇરોઇડિઝમ, ધમનીય હાયપરટેન્શન, ડિસલિપિડેમિયા, નિશાચર સીપીએપમાં ઓએસએએસ, ટીએઓમાં એથ્રીલ ફાઇબરિલેશનથી પીડિત હતો. તે પછી એમ.આર.એસ.એ., પી. મીરાબિલિસ અને પી. એરુગિનોસા દ્વારા ત્વચારોગના નીચલા અંગના અલ્સર માટે પ્લાસ્ટિક સર્જરી અને ચેપી રોગોનો સમાવેશ થતો હતો, અને ઉપચારમાં 5mg 8 કલાક, બાયપ્રોરોલ 1.25mg એચ 8, diltiazem 60mg દર 8 કલાકે, કુમાડિન INR.
6.55 વાગ્યે; ઓટોમેડીકેટર સાઇટ પર પહોંચ્યા. દર્દીએ જીસીએસ 9 (ઇ 2, વી 2, એમ 5), એફસી 80 આર, પીએ 75/40, સ્પીઓ 2 98% સાથે ફાઇઓ 2 100% સાથે રજૂ કર્યો. 1000 એમજી ઇવી ટ્રાંએક્સેમિક એસિડ આપવામાં આવ્યું હતું. ફાયર બ્રિગેડની મદદથી દર્દીને એ ખુરશી અને પછી સ્ટ્રેચર પર.
એમ્બ્યુલન્સમાં, દર્દીને જીસીએસ 13 (ઇ 3, વી 4, એમ 6), પીએ 105/80, એફસી 80 આર અને એસપીઓ 2 98% સાથે ફાઇઓ 2 100% રજૂ કરવામાં આવ્યા હતા. જમણા હ્યુમરલ ઇન્ટ્રાઓઝોઅસ accessક્સેસને ગતિશીલતાના તબક્કાઓ દરમિયાન વિખેરી નાખવામાં આવી હોવાનું જણાયું હતું, તેથી બીજી ઇન્ટ્રાસોઝિયસ immediatelyક્સેસ તરત જ ડાબી હ્યુમરલ સીટમાં સફળતાપૂર્વક મૂકવામાં આવી હતી અને પ્રવાહીનું પ્રેરણા ચાલુ રાખ્યું હતું.
મહત્વપૂર્ણ પરિમાણોમાં સુધારાને જોતાં, ફેન્ટનેસ્ટ 0.1mg સાથે analgesic થેરાપી કરવામાં આવી હતી અને કુલ 500ml ક્ષાર અને 200ml ringeracetate ઉમેરવામાં આવ્યું હતું. સાંજે 7.25 વાગ્યે એમ્બ્યુલન્સ, ડૉક્ટર સાથે પાટીયું, કેટિનારા પર કોડ રેડમાં છોડી દીધું આપાતકાલીન ખંડ.
સર્જન, પુનર્જીવન વિભાગ અને બ્લડ બેંકને એલર્ટ કરાઈ હતી. એમ્બ્યુલન્સ સાંજે 7.30 વાગ્યે પી.એસ.
પ્રથમ રક્ત ગણતરી દર્શાવે છે: હિમોગ્લોબિન 5 જી / ડીએલ, લાલ રક્તકણો 2.27 x 103µL, હિમેટ્રોકિટ 16.8%, જ્યારે કોગ્યુલેશન માટે: INR 3.55, 42.3 સેકન્ડ, ગુણોત્તર 3.74. દર્દીને કટોકટીની દવાઓમાં દાખલ કરવામાં આવ્યો હતો અને ડાલ્બાવાન્સિન અને સિફેપાઇમવાળા કેન્દ્રિત હિમેટોક્રીટ્સ અને એન્ટિબાયોટિક ચક્રના કુલ 7 એકમો માટે હિમોટ્રાન્સફ્યુઝન કરાવ્યું હતું.
ટournરનિકેટ, મોટા પ્રમાણમાં રક્તસ્રાવ અને ઇન્ટ્રાસોસિઅસ એક્સેસ: ઇટાલિયન લેખ વાંચો
પણ વાંચો
ટournરનિકેટ: ગોળીબારના ઘા પછી લોહી વહેવું બંધ કરો
URરિક્સ સાથેની મુલાકાત - ટેક્ટિકલ તબીબી સ્થળાંતર, તાલીમ અને સમૂહ રક્તસ્રાવ નિયંત્રણ
ટournરનિકેટ અથવા કોઈ ટournરનિકેટ? બે નિષ્ણાંત ઓર્થોપેડિક્સ ઘૂંટણની કુલ બદલી પર બોલે છે
ટેક્ટિકલ ફીલ્ડ કેર: પેરામેડિકને યુદ્ધના ક્ષેત્રમાં સામનો કરવા માટે કેવી રીતે સુરક્ષિત રાખવું જોઈએ?
ટournરનિકેટ, મોટા પ્રમાણમાં રક્તસ્રાવ અને ઇન્ટ્રાસોસિઅસ accessક્સેસ બાઇબ્લોગ્રાફી
1. વિશ્વ આરોગ્ય સંસ્થા. તીવ્રતા અને ઇજાઓના કારણો. 2–18 (2014). doi: ISBN 978 92 4 150801 8
2. જિયુસ્ટીની, એમ. ઓએસએઆરવીએટીઓ નાઝિએનલે એમ્બિએન્ટ ઇ ઇ ટ્રૌમી (ઓએનએટી) ટ્રોમી: નોન સોલો સ્ટ્રેડા. ઇન સેલ્યુટ ઇ સિક્યુરઝા સ્ટ્રાડેલ: લ 'ઓન્ડા લુંગા ડેલ આઘાત 571–579 (સીએફઆઈ એડિટોર, 2007).
3. બલઝનેલ્લી, એમજી ઇલ સપોર્ટ ફોર ડેઝ ફનઝિઓની જોબિલી અલ પ pજિંટે પોલિટ્રેમumaટીઝેટો - ટ્રોમા લાઇફ સપોર્ટ (ટીએલએસ). મેનુઆલે ડી મેડિસિના ડી ઇમર્જિંઝા ઇ પ્રોનોટો સોકorsર્સો 263–323 (સીઆઈસી એડિઝિઓની ઇન્ટર્નાઝિઓનાલી, 2010) માં.
K. કૌવર, ડી.એસ., લેફરીંગ, આર. અને વેડ, સી.ઈ.ની અસર ઇજાના પરિણામ પર હેમરેજની અસર: રોગશાસ્ત્ર, ક્લિનિકલ પ્રસ્તુતિઓ અને રોગનિવારક વિચારણાઓની ઝાંખી. જે ટ્રોમા 4, એસ 60-3 (11)
5. ઇસ્ટ્રિજ, બીજે એટ અલ. યુદ્ધના મેદાન પર મૃત્યુ (2001-2011): લડાઇમાં થયેલા અકસ્માતની સંભાળના ભાવિ માટેના અસરો. જે ટ્રોમા એક્યુટ કેર સર્જ .73, 431–437 (2012).
Wall. દિવાલો, આરએમ અને ઝિન્નર, એમ.જે. બોસ્ટન મેરેથોન પ્રતિસાદ: શા માટે તે આટલું સારું કામ કર્યું? જેમા 6, 309–2441 (2).
Br. બ્રિન્સફિલ્ડ, કેએચ અને મિશેલ, ઇ. સક્રિય શૂટર અને ઇરાદાપૂર્વકની સામૂહિક અકસ્માતની ઘટનાઓ માટેના પ્રતિભાવને વધારવા અને તેના અમલીકરણમાં હોમલેન્ડ સિક્યુરિટીની ભૂમિકા. બુલ. છું. કોલ. સર્જ .7, 100-24 (6).
8. હોલકોમ્બ, જેબી, બટલર, એફકે અને રી, પી. હેમરેજ કન્ટ્રોલ ડિવાઇસીસ: ટૂર્નીકિટ્સ અને હિમોસ્ટેટિક ડ્રેસિંગ્સ. બુલ. છું. કોલ. સર્જ .100, 66-70 (2015).
9. ક્રાગ, જેએફ એટ અલ. મુખ્ય અવયવોના ઇજામાં રક્તસ્રાવ રોકવા માટે ઇમરજન્સી ટournરનીકિટના ઉપયોગ સાથે જીવન ટકાવી રાખવું. એન. સર્જ .249, 1-7 (2009).
10. મોહન, ડી., મિલેબ્રાન્ડ, ઇબી અને અલાર્કન, એલએચ બ્લેક હોક ડાઉન: મોટા પ્રમાણમાં આઘાતજનક હેમરેજમાં પુનર્જીવન વ્યૂહરચનાનો વિકાસ. ક્રિટ. કેર 12, 1–3 (2008)
11. બલ્ગર, ઇએમ એટ અલ. બાહ્ય હેમરેજ કંટ્રોલ માટે પુરાવા-આધારિત પ્રિહospitalસ્પિટલ માર્ગદર્શિકા: ટ્રોમા પર અમેરિકન કોલેજ ઓફ સર્જન કમિટી. પ્રિહોસ્પો. ઇમરગ. કેર 18, 163–73
12. બ્રોડી, એસ. એટ અલ. લડાઇના આઘાતમાં ટournરનિકેટનો ઉપયોગ: યુકેનો સૈન્ય અનુભવ. જે સ્પેક. Perપર. મેડ .9, 74-7 (2009).
13. વેલિંગ, ડી.આર., મ Mcકે, પી.એલ., રામસ્યુસેન, ટી.ઇ. અને રિચ, એન.એમ. જે વાસ્ક. સર્જ .55, 286–290 (2012).
14. ક્રાગ, જેએફ એટ અલ. અંગના રક્તસ્રાવને રોકવા માટે ઇમરજન્સી ટournરનીકિટના ઉપયોગ સાથે યુદ્ધના અકસ્માતનું અસ્તિત્વ. જે.ઇમેર્જ. Med.41, 590–597 (2011).
15. વોલ્ટર્સ, ટીજે, હોલકોમ્બ, જેબી, કેનસિઓ, એલસી, બીક્લી, એસી અને બેઅર, ડીજી ઇમરજન્સી ટournરનિકેટ્સ. જે.એમ. કોલ. સર્જ .204, 185–186 (2007).
16. ઝિમ્મરમેન, એ. અને હંસમેન, જી. ઇન્ટ્રાસોસિઅસ .ક્સેસ. નવજાત ઇમર્જન્સી એક પ્રેક્ટિસ. માર્ગદર્શન. રેસ્ક્યુ. સંક્રમણ ક્રિટ. કેર ન્યૂબોર્ન શિશુઓ 39, 117-120 (2009).
17. ઓલાઉસેન, એ. અને વિલિયમ્સ, બી. પ્રી-હોસ્પીટલ સેટિંગમાં ઇન્ટ્રાઓસિયસ accessક્સેસ: સાહિત્યિક સમીક્ષા. પ્રેહોસ્પો. ડિઝાસ્ટર મેડ .27, 468–472 (2012).
18. લિયોન, આરએમ અને ડોનાલ્ડ, એમ. પ્રી-હોસ્પીટલ સેટિંગમાં ઇન્ટ્રાઓસોસિયસ એક્સેસ — આદર્શ ફર્સ્ટ લાઇન વિકલ્પ અથવા શ્રેષ્ઠ બેલઆઉટ? પુનર્જીવન 84, 405-406 (2013).
19. લેપોસ્ટોલ, એફ. એટ અલ. કટોકટીની સંભાળમાં પેરિફેરલ વેનિસ accessક્સેસ મુશ્કેલીનું સંભવિત મૂલ્યાંકન. સઘન સંભાળ મેડ .33, 1452-1457 (2007).
20. રીડ્સ, આર., સ્ટુડનેક, જે.આર., વેન્ડેવેંટર, એસ. અને ગેરેટ, જે. હોસ્પિટલની બહાર કાર્ડિયાક એરેસ્ટ દરમિયાન ઇન્ટ્રાઓસseસિયસ વિરુદ્ધ નસમાં વેસ્ક્યુલર ularક્સેસ: એક રેન્ડમાઇઝ્ડ કંટ્રોલ ટ્રાયલ. એન. ઇમરગ. મેડ .58, 509–516 (2011).
21. એન્જેલ્સ, પીટી એટ અલ. ઇજામાં ઇન્ટ્રાસોસિઅસ ઉપકરણોનો ઉપયોગ: કેનેડા, Australiaસ્ટ્રેલિયા અને ન્યુ ઝિલેન્ડમાં આઘાત વ્યવસાયિકોનો એક સર્વે. કરી શકે છે. જે. Surg.59, 374–382 (2016).
22. લમહૌટ, એલ. એટ અલ. સી.બી.આર.એન. રક્ષણાત્મક સાથે અને વગર પૂર્વ-હોસ્પિટલના તબીબી ઇમર્જન્સી કર્મચારીઓ દ્વારા નસો અને નસમાં પ્રવેશની તુલના સાધનો. પુનર્જીવન 81, 65-68 (2010).
23. લિડેલ, બીએ એટ અલ. દુર્લભ પેરિફેરલ નસો સાથે કટોકટી વિભાગમાં પુનર્જીવન હેઠળ પુખ્ત વયના લોકોમાં ઇન્ટ્રાઓઝિયસ વિરુદ્ધ કેન્દ્રીય વેન્યુસ વેસ્ક્યુલર પ્રવેશની તુલના. પુનર્જીવન 83, 40-45 (2012).
24. પેટિટ્પાસ, એફ. એટ અલ. પુખ્ત વયના લોકોમાં ઇન્ટ્રા-ઓસિઅસ accessક્સેસનો ઉપયોગ: પદ્ધતિસરની સમીક્ષા. ક્રિટ. કેર 20, 102 (2016).
25. સોર, જે. એટ અલ. રિસ્યુસિટેશન 2015 માટે યુરોપિયન રિસિસિટેશન કાઉન્સિલના માર્ગદર્શિકા: વિભાગ 3. પુખ્ત વયના અદ્યતન જીવન સપોર્ટ. પુનર્જીવન 95, 100-47 (2015).
26. મકોનોચી, આઈકે એટ અલ. રિસ્યુસિટેશન 2015 માટે યુરોપિયન પુનરુત્થાન પરિષદના માર્ગદર્શિકા. વિભાગ 6. બાળરોગ જીવન સપોર્ટ. પુનર્જીવન 95, 223–248 (2015).
27. હેલ્મ, એમ. એટ અલ. જર્મન હેલિકોપ્ટર ઇમરજન્સી મેડિકલ સર્વિસમાં ઇઝેડ-આઇઓ ® ઇન્ટ્રાસોસિઅસ ડિવાઇસ અમલીકરણ. પુનર્જીવન 88, 43-47 (2015).
28. રેઇનહર્ટ, એલ. એટ અલ. હોસ્પિટલમાં ઇમરજન્સી સેટિંગમાં પ્રિએન્ડમાં ચાર વર્ષ ઇઝેડ-આઇઓ® સિસ્ટમ. સેન્ટ. યુરો. જે. મેડ .8, 166–171 (2013).
29. સ Santન્ટોસ, ડી., કેરોન, પી.એન., યેરસિન, બી. અને પેસ્ક્વિઅર, એમ. ઇઝેડ-આઇઓ ® ઇન્ટ્રાસોસિઅસ ડિવાઇસનો અમલ પૂર્વ-હોસ્પિટલની કટોકટી સેવામાં: ભાવિ અભ્યાસ અને સાહિત્યની સમીક્ષા. પુનર્જીવન 84, 440–445 (2013).
30. વોન હોફ, ડીડી, કુહન, જે.જી., બુરીસ, એચ.એ. અને મિલર, એલ.જે. એક ફાર્માકોકિનેટિક અભ્યાસ. છું. જે.ઇમેર્જ. મેડ .26, 31-38 (2008).



