SARS-CoV-2を伴う髄膜炎の最初の症例。 日本からの症例報告
山梨大学の研究者は、SARS-CoV-2に関連する髄膜炎の最初の症例に関する所見を発表しました。 この記事では、ケースレポートを分析します。
若い患者がERに到着した 救急車 〜のために けいれん 同行 無意識。 緊急輸送中、彼は一時的な全身発作を起こし、それは約XNUMX分間続きました。 彼は明白でした 首 剛性。 特定の SARS-CoVの-2 RNAは鼻咽頭スワブでは検出されなかったが、CSFで検出された。 その後、彼らは間の関係のようないくつかの重要な詳細を発見します 髄膜炎 & コロナ.
この症例報告は無意識の患者がSARS-CoV-2に感染している可能性があり、水平感染を引き起こす可能性があることを示しているため、著者はこの症例を重要であると主張しています。 著者は利益相反を宣言しないことを明記します。 記事の最後のリンクにある著者の出典など。
SARS-CoV-2に関連する患者の髄膜炎のクリニック概要
患者は24歳で、海外へ行ったことは一度もありませんでした。 1日目、全身倦怠感と発熱を感じた。 2日目と5日目、彼は近くの医師に9回会い、ラニナミビルと解熱剤を処方されました。 その後、以前の症状、頭痛、のどの痛みが悪化したため、彼は別のクリニックを訪れました。 彼は胸部X線検査と血液検査を受けたが、結果は陰性であった。 彼の両親は彼の床に横になってXNUMX日目に彼を見つけました 吐く と無意識。 彼はすぐに 山梨の病院 救急車で。
彼らは、血清サンプル中の抗HSV 1および水痘帯状疱疹IgM抗体を検出しませんでした。 脳MRIが示した 高強度 右外側心室の壁に沿って、右近心側頭葉と海馬の高信号の変化、の可能性を示唆 SARS-CoV-2髄膜炎。 このケースは、CNS症状のある患者の医師に警告します。
SARS-CoV-2に関連する髄膜炎:診断と治療の最初のステップ
彼は グラスゴー昏睡スケール (GCS) 6(E4 V1 M1)で、病院に到着すると血行力学的に安定しています。 最初に述べたように、彼は首のこわばりがあり、血液検査では白血球数の増加、好中球優性、比較的減少したリンパ球、C反応性タンパク質の増加が示されました。 その後の調査には全身CTのデモンストレーションが含まれていました 脳浮腫の証拠なし.
胸部CTでは、右上葉と下葉の両側に小さなスリガラス様陰影が見られました。 さらなる腰椎穿刺検査では、彼の脳脊髄液は透明で無色であり、初期圧力は320 mmH2Oを超えていました。 CSF細胞数は、赤血球を含まない12 / μL–10の単核細胞と2つの多形核細胞でした。 抗HSV 1および水痘帯状疱疹IgM抗体は、血清サンプルでは検出されませんでした。 SARS-CoV-2がアウトブレイクに関与していると想定したため、SARS-CoV-2のRT-PCRテストは、鼻咽頭スワブとCSFを使用して実行されました。 特定のSARS-CoV-2 RNAは上咽頭スワブで検出されませんでしたが、CSFで検出されました。
彼らは実行した 治療中の気管内挿管および人工呼吸。 これらのアクションは、 複数のてんかん発作。 彼らは彼を 集中治療室(ICU) 髄膜炎およびウイルス性肺炎の臨床診断.
SARS-CoV-2による髄膜炎のICU治療
患者は経験的に開始されました 静脈内(IV)セフトリアキソン、バンコマイシン、アシクロビルおよびステロイド ICU入学後。 彼はまた静脈内投与を受けました レベティラセタ 発作のため。 彼らも管理しました ファビピラビル 10日目から2日間経鼻胃チューブ経由。脳MRIは、ICUへの入院後20時間実施されました(図1)。
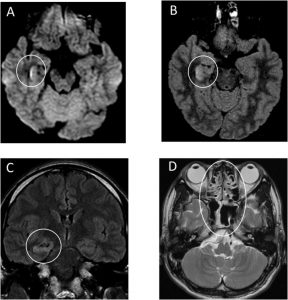
出典:Sciencedirect
画像はそれぞれ次のことを説明しています。
A)拡散強調画像(DWI)は、右側脳室の下角の壁に沿って高信号を示しました。
BC)流体減衰反転回復(FLAIR)画像は、右近心側頭葉と海馬に軽度の海馬の萎縮を伴う高信号の変化を示しました。 造影画像は明確な硬膜の強化を示さなかった。
D)鑑別診断は、けいれん後脳症を伴う海馬硬化症であると考えられた。 その上、T2強調画像は汎副鼻腔炎を示しました。 これらの所見は、主に右中葉および海馬に右側脳室炎および脳炎を示した。
15日目、医者は続けていました 細菌性肺炎およびSARS-CoV-2に伴う脳炎による意識障害の治療 ICUで。 医療関係者は、競合する利害関係はなく、患者の親族が公表のために書面による合意を得たと宣言しました。
SARS-CoV-2髄膜炎標本コレクション
に従い 国立感染症研究所ガイドライン彼らは、SARS-CoV-2診断テストのために臨床検体を収集しました。 上咽頭スワブ標本 合成繊維綿棒で収集されました。 彼らは、各綿棒を、1%BSAが補充された0.5 mlのリン酸緩衝生理食塩水(PBS)を含む個別の滅菌チューブに挿入しました。 脊髄 流体 無菌の標本容器に収集された。 の 山梨大学病院検査部 標本を直ちに検査するか、検査の準備ができるまで4°Cで保管します。
SARS-CoV-2:診断と検体検査
彼らは、magLEAD 6gCを使用して臨床検体からウイルスRNAを抽出しました。 の SARS-CoV-2 RNA CobasZ1005でAgPath-ID™ワンステップRT-PCR試薬(AM480)を使用して検出されました。 SARS-CoV-2の診断アッセイには、XNUMXつのヌクレオカプシド遺伝子ターゲットがあります(補足資料)。
1日目(入院後66分)にこの患者から得られた鼻咽頭スワブは、NとN2が陰性でした。 しかしながら、脊髄液に関しては、1日目(入院後2分)の1つのうちの2つ(1/84)がNに陽性であったが、N2には陽性ではなかった。
したがって、彼らは同じ標本を再度調べて、2/2のサンプルがNについては陽性であるが、N2については陽性ではないことを発見しました、 鼻咽頭スワブがNとN2の両方で陰性であっても.
この症例報告は私たちに何を理解させますか?
このレポートでは、SARS-CoV-2に関連する髄膜炎/脳炎の最初の症例について説明しました。 この症例報告は、特に、ウイルスの神経侵襲の可能性を示しています。 研究者は、患者の上咽頭標本を使用したCOVID-2のRT-PCR検査が陰性であっても、SARS-CoV-19感染を除外することはできません。
レポートでは、SARS-CoVゲノムシーケンスがすべてのSARS剖検の脳でリアルタイムRT-PCRで検出されたことが示されています(Gu et al。、2005)。 最も重要なのは 信号は海馬で強く、患者の脳に炎症が見つかりました。 最近の研究では、SARS-CoVとSARS-CoV-2の間でゲノムシーケンスが類似している(Yu et al。、2020)、特にSARS-CoVの受容体結合ドメインは構造的にSARS-CoV-2と類似していると主張しています(ルーら、2020)。 これにより、SARS-CoVとSARS-CoV-2がACE2を受容体として共有するようになります。 それが、SARS-CoVとSARS-CoV-2が人間の脳の同じ場所に侵入する理由かもしれません。
症例報告では、 MRI検査 を含む内側側頭葉の異常な所見を示した 海馬 脳炎、海馬硬化症またはけいれん後脳炎を示唆しています。 海馬硬化症はありそうもない 患者が過去に側頭葉てんかんのエピソードを持っていなかったからです。
さらに、このケースは重要でした 副鼻腔炎。 副鼻腔炎と逆行性経シナプス伝達の間の関係が不明瞭な場合でも、医者は SARS-CoV-2感染の診断と治療では、鼻と副鼻腔の状態に注意してください。
脳炎または脳障害の症状は、呼吸器症状だけでなく、COVID-19病による感染の最初の兆候である可能性があることに留意してください。 疑わしい患者を見つけることは、パンデミックに対する予防措置の最初のステップです。
出典と著者 SARS-CoV-2髄膜炎
SARS-CoV-2髄膜炎–詳細
グラスゴーコマスケール(GCS)
COVID-19よりも致命的ですか? カザフスタンで未知の肺炎が発見された
COVID-19患者の挿管時の気管切開:現在の臨床診療に関する調査
国立感染症研究所
山梨大学
大学山梨病院
読んだりする
赤十字、フランチェスコロッカとのインタビュー:「COVID-19の間、私は自分のもろさを感じました」
COVID-19はすべての救急車サービスと救急展示を吹き飛ばしました。 慌てる必要はありません。スペンサーエクスペリエンスセンターがあなたをお待ちしています。



