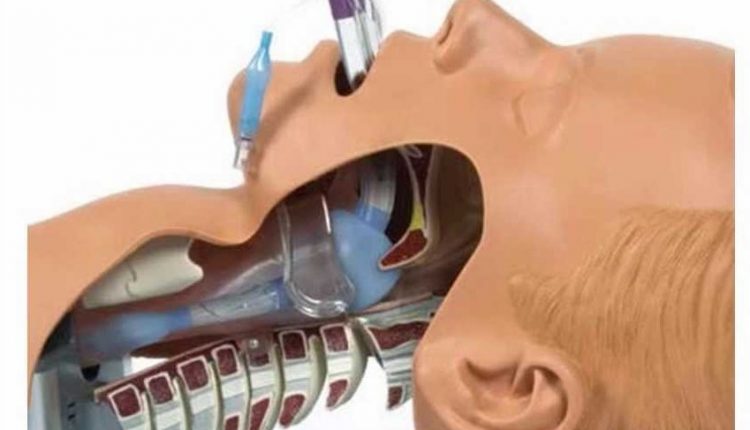
小児患者における気管内挿管:声門上気道用の装置
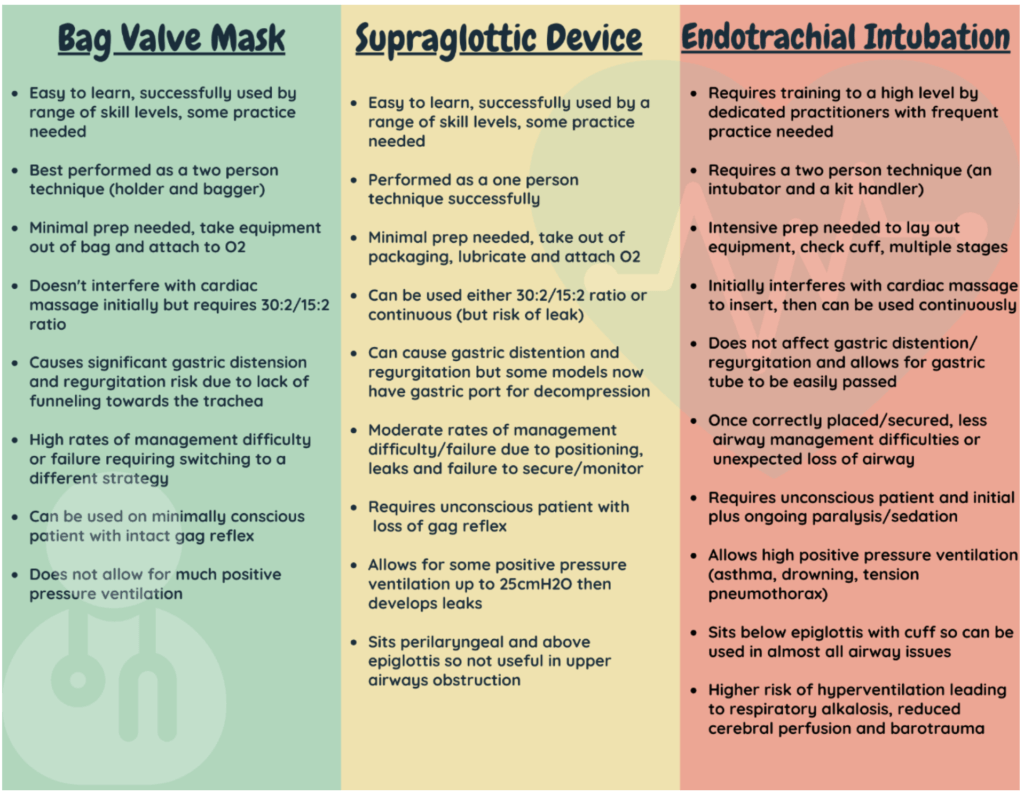
子供の気管内挿管(ETI)はありがたいことにまれであり、私たちの最初のパスの成功率は確かにいくつかの改善で行うことができます
小児におけるさまざまな高度な気道技術の有効性を比較することは困難です。
もちろん、倫理的な意味合いもありますが、年齢や逮捕の潜在的な病因にも著しい違いがあります。
多くの場合、集中治療チームと話し合い、その特定の状況に最適な気道に基づいて計画を立てる時間があります。
同様に、多くの気道試験の本拠地である手術室は、非常に異なる環境です。
心停止/呼吸停止の場合の高度な気道を見ていきます。
院外心停止(OHCA)と院内心停止(IHCA)の間には、タイミングとスキルセットに常に違いがあることに注意してください。
子供の心停止管理中に使用される高度な気道治療を比較した実際の研究はほとんどありません。
小児における声門上気道(SGA)の使用を取り巻く研究はさらに少ない。 これらのほとんどは観察研究です。
ILCORは現在、蘇生中に気道を管理する理想的な方法として気管内挿管(ETI)を推奨しています
彼らはまた声門上気道が標準的なバッグバルブマスク換気(BVM)の許容可能な代替手段であると述べています。
これらの推奨事項に基づいた子供を対象とした臨床試験はほとんどありません(そして確かに過去20年間の厳密な設計はありません)。
この証拠の欠如のために、彼らは小児生命維持タスクフォースの一部として研究を委託しました。
Lavonas etal。 (2018)心停止の子供たちの蘇生のために、BVM単独と比較して、高度な気道介入(ETI対SGA)の使用に関する系統的レビューとメタアナリシスを実施しました。 14件の研究のみが特定されました。
これらのうち12は、メタアナリシスに含めるのに適していました。
彼らは主にOHCAに焦点を当てていました。 バイアスのリスクが高かったため、エビデンスの全体的な質は低から非常に低い範囲でした。
重要なアウトカム指標は、良好な神経学的アウトカムを伴う退院までの生存でした。
分析は、ETIとSGAの両方がBVMより優れていないことを示唆しました。
それでは、声門上気道デバイスの使用に関するいくつかの文献を取り上げましょう。 これらは主に成人の研究に基づいています。
理想的な換気装置
- …誰でも簡単にセットアップして挿入できるので、チームの構成は関係ありません。
- …セットアップと挿入が簡単です。 これにより、他の重要なタスクから離れる時間が短縮され、非常に重要な「帯域幅」が可能になります。
- …誤嚥のリスクを最小限に抑えることができます
- …必要に応じて高い気道内圧を可能にするタイトなシールを提供します
- …患者がそれを噛んだり、自分の酸素供給を遮断したりできないほど頑丈です
- …同じデバイスを介して胃を減圧するオプションを提供します
- …挿入後の偶発的な置き忘れや気道喪失のリスクが最小限に抑えられます
これが真実ではないように聞こえる場合は、そうです。 これらの重要な機能をすべて組み合わせたデバイスはありません。
これにより、目の前の患者に最も適したものを決定することができます。
SGAを気管内チューブ(ETT)と比較することは非常に困難です。
ETTは、吸引に対する保護を提供する「決定的な気道」です。
これは、SGAが「より少ない」オプションであることを意味するものではありません。
SGAは依然として「高度な気道」であり、バッグバルブマスク技術を使用するよりも効果的です。
高度な気道には長所と短所があることを覚えておくことが重要です。
それらは良好な神経学的回復により患者の生存の可能性を改善するかもしれないが、関連する合併症が存在する可能性がある。
声門上気道の背後にある科学
それで、科学は何と言っていますか? 子供を対象とした試験はほとんどありませんが、成人の高度な気道技術に関するいくつかの独創的な論文が発表されています。 子供とは直接関係はありませんが、デバイス間の比較の興味深い点がいくつかあります。
この多施設共同クラスターランダム化試験は、XNUMX人の救急隊員によって実施されました 救急車 イギリスのサービス。 声門上装置をOHCAの成人患者の気管挿管と比較し、機能的な神経学的転帰への影響を調べました。
この研究には、18歳以上の患者のみが含まれていました。
彼らは、30日間の転帰(一次転帰の尺度)または生存状態、逆流率、吸引またはROSC(二次転帰)に統計的に有意な差を発見しませんでした。
初期換気の成功に関しては、統計的に有意な差がありました。
声門上気道はより少ない試行を必要としましたが、それらの使用はまた確立された気道の喪失の可能性の増加につながります
では、これはどういう意味ですか? SGAについて話し合うときに悩まされる主な懸念は、誤嚥のリスクが高いことです。 リスクに差がなかったとしたら、それで気が変わりますか?
これは、フランスとベルギーで2年間にわたってOHCAを検討した多施設ランダム化臨床試験でした。 この研究でも、18歳以上の成人が登録されました。
彼らは、28日で良好な神経学的転帰を伴う生存に関してBVM対ETIの非劣性を調べました。
応答チームは、救急車の運転手、看護師、救急医で構成されていました。
ROSCの発生率はETI群で有意に高かったが、退院までの生存率に差はなかった。
全体として、研究結果はどちらの方法でも決定的ではありませんでした。
退院までの生存率に影響がない場合、私たち全員がトレーニングと能力の維持に時間を費やす必要がありますか、それとも気管内挿管は日常業務で定期的に実施する人だけに維持する必要がありますか?
このクラスターランダム化された複数のクロスオーバー設計は、27の機関にわたる救急医療/ EMSによって実施されました。
それは、喉頭管または気管内挿管のいずれかを受け、72時間で生存している成人患者を調べた。
繰り返しになりますが、非外傷性心停止の18歳以上の成人のみが含まれていました。
彼らは、LMAグループで「適度だが有意な」生存率の改善を発見し、これはROSCのより高い率と相関していた。
残念ながら、この試験には多くの潜在的なバイアスが含まれており、研究計画は差異のレベルを裏付けるほど堅牢ではない可能性があります。
生存率は、最初のパスの成功と、最初の蘇生中に「胸から離れて」費やされる時間が少ないことによって説明できますか? 完璧な研究はありません。 何かを変える前に、常に自分自身を批判的に評価し、研究結果が地元の人々や自分の実践に適用できるかどうかを確認してください。
回答よりも多くの質問
科学を読んだ後(そして、それらの論文をさらに深く掘り下げて、自分で評価してください)、いくつかの一般的な質問に取り組みましょう。
SGAはとても簡単なので、叩いて実行するだけです。
いいえ。SGAを取り込むことは最初のステップにすぎません。 それでも、適切なサイズを選択し、リークを評価したことを確認する必要があります。 SGAは外れる可能性がはるかに高く、予期しない気道の喪失につながります。 一般的に、私たちはそれらを確保することにそれほど細心の注意を払っていません。 理想的には、チューブタイを使用して所定の位置に固定し、(歯に対する)位置を監視します。 一部のSGAには、切歯と一列に並ぶはずのシャフトに黒い線があります(これは大きなサイズでのみ存在する可能性があることに注意してください)。 ETTと同様に、聴診、ETCO2を介して適切な換気をチェックし、明らかな漏れを聞く必要があります。
ゲルが熱くなるとカビが発生するので、最初に漏れがあっても大丈夫です
いいえ。i-gelの形状(これは通常、この例では臨床医が参照しているモデルです)が喉頭の内側に形成されることを示唆する証拠はありません。 研究者は材料を加熱しようとしましたが、リークに統計的な変化はありません。 重大なリークがある場合は、再配置、別のサイズへの交換、または別のモデルの使用を検討してください。 時間の経過とともに消える小さな漏れが見つかる場合があります。 時間が経つにつれて、気道は揺れ動き、より良く座ります。
LMAを装着するときは、常に胃を減圧する必要があります
おそらく。 これは、より微調整手順と見なされているため、ガイドラインには日常的に見られません。 他の重要なタスク(胸骨圧迫、IVアクセス、最適な換気など)から時間とリソースを奪う可能性がありますが、適切な蘇生ケアの基本に影響を与えることなく、そうするためのリソースがある場合は、換気が適切なオプションです。最適ではありません。 これは子供にとって特に重要です。 過度の換気による横隔膜スプリントのリスクが高いことを私たちは知っているので、経鼻胃管の早期挿入は本当に物事を改善することができます。
喉頭鏡検査は、すべてのSGA挿入の前に使用する必要があります
おそらく。 一部の場所では、異物による閉塞を見逃したため、またはより良い吸引を可能にし、挿入のための通路を改善するために喉頭鏡検査を義務付け始めています。 多くの場合、SGAは十分に深く挿入されていないため、喉頭鏡を使用して挿入した方がSGAの位置が良くなる可能性があるという議論があります。 喉頭鏡検査は複雑なスキルであり、定期的な練習が必要であり、独自の課題があります(口/歯の損傷、追加の時間がかかり、より高いスキルセットが必要です)。
挿入されると、SGAは継続的な胸骨圧迫と一緒に使用できます
おそらく。 これは実際にはケースバイケースで検討する必要があります。 SGAは高度な気道であり、継続的な胸骨圧迫とともに使用して、脳灌流圧を高めることができます。 積極的な圧迫中に彼らが提供している換気サポートが適切であるかどうかを監視および決定するのは、個々の臨床医の責任です。 逮捕が低酸素症に続発する場合(多くの小児の逮捕のように)、30:2または15:2の比率で継続する方が簡単で、より有用であり、良好な呼吸量が肺に到達していることを確認します。 いくつかの研究は、継続的な換気への30:2アプローチを比較してほとんど違いがないことを示しています。
また、
COVID-19患者の挿管中の気管切開:現在の臨床診療に関する調査
気管挿管:患者のために人工気道をいつ、どのように、そしてなぜ作成するか