Coagulopathy ເຈັບເປັນ. ອັດຕາສ່ວນທີ່ແນ່ນອນຫຼືການປິ່ນປົວໂດຍກົງເປົ້າ ໝາຍ?
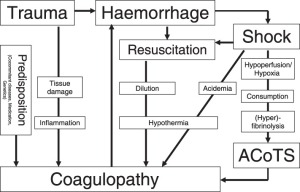
Trauma induced coagulopathy (TIC) ໃນປັດຈຸບັນໄດ້ຮັບການຍອມຮັບວ່າເປັນຫນຶ່ງໃນຜູ້ປະກອບສ່ວນທີ່ສໍາຄັນຕໍ່ການເສຍຊີວິດຂອງຄົນເຈັບທີ່ໄດ້ຮັບບາດເຈັບສາຫັດ.
ເສັ້ນທາງ pathophysiological ຂອງມັນໄດ້ຖືກໂຕ້ວາທີແລະຍັງບໍ່ຮູ້ຈັກດີແຕ່ເບິ່ງຄືວ່າຈະແຈ້ງ, ແລະໄດ້ຮັບການຍອມຮັບຢ່າງກວ້າງຂວາງ, ວ່າລັດ profibrinolytic, ເກີດຂື້ນຈາກປັດໃຈຈໍານວນຫຼາຍແລະທີ່ແຕກຕ່າງກັນທີ່ກ່ຽວຂ້ອງກັບການບາດເຈັບ, ເຮັດໃຫ້ເກີດອາການສ້ວຍແຫຼມ. ການບໍລິໂພກ Fibrinogen. ໃນຄວາມເປັນຈິງ, ປັດໄຈ thrombin ແລະ coagulation, ເບິ່ງຄືວ່າຈະໄດ້ຮັບການຮັກສາໄວ້ແລະເຮັດວຽກໄດ້ດີເຖິງແມ່ນວ່າໃນຄົນເຈັບທີ່ບໍ່ດີ.
ການຂາດສານ Fibrinogen ນີ້, ຢ່າງຫນ້ອຍໃນໄລຍະເລີ່ມຕົ້ນຂອງການບາດເຈັບ, ແມ່ນສາເຫດທີ່ແທ້ຈິງຂອງ coagulopathy ແລະຕ້ອງໄດ້ຮັບການຮັບຮູ້ແລະການປິ່ນປົວກ່ອນໄວອັນຄວນເພື່ອຟື້ນຟູຊັບສິນ coagulation ປ່ຽນແປງທີ່ມີຢູ່ໃນສ່ວນໃຫຍ່ຂອງຄົນເຈັບທີ່ເປັນການບາດເຈັບ.
TIC: ການປິ່ນປົວແມ່ນຫຍັງ?
ການທົດແທນ Fibrinogen ທີ່ຊຸດໂຊມລົງຢ່າງຫຼວງຫຼາຍ ແມ່ນການປິ່ນປົວທາງເລືອກໃນຄົນເຈັບທີ່ມີ TIC ສ້ວຍແຫຼມ. ສອງວິທີຂອງການບັນລຸເປົ້າຫມາຍນີ້ແມ່ນສະແດງໃຫ້ເຫັນບໍ່ດົນມານີ້ວ່າເປັນໄປໄດ້, ແລະຈາກຈຸດທີ່ແຕກຕ່າງກັນ, ປະສິດທິຜົນ.
ຄັ້ງທໍາອິດແມ່ນ ການທົດແທນ Fibrinogen ດ້ວຍ PRBC, FFP ແລະ PLT ດ້ວຍອັດຕາສ່ວນຄົງທີ່ (1:1:1 ຫຼື 1:1:2).
ອັນທີສອງແມ່ນ ກ ການປິ່ນປົວດ້ວຍເປົ້າໝາຍ (GDT) ດ້ວຍ Fibrinogen ເຂັ້ມຂຸ້ນປະຕິບັດຢູ່ໃນພື້ນຖານຂອງໂປຼໄຟລ໌ thromboelastography ຂອງກ້າມ, ເປົ້າຫມາຍເພື່ອນໍາພາການບໍລິຫານ Fibrinogen ແລະຕິດຕາມການສ້າງຕັ້ງຂອງກ້າມ.
TIC: ສິ່ງທ້າທາຍອັນໃດແດ່ໃນລະຫວ່າງເຫດການສຸກເສີນປະເພດເຫຼົ່ານີ້?
ສິ່ງທ້າທາຍທາງດ້ານຄລີນິກສໍາລັບແພດທີ່ປະເຊີນກັບເຫດການສຸກເສີນທາງດ້ານການບາດເຈັບ, ທັງຢູ່ໃນເຂດ prehospital ແລະໃນໂຮງຫມໍ, ແມ່ນເພື່ອ. ຮັບຮູ້ TIC ໃນຕອນຕົ້ນ ໃນຄົນເຈັບທີ່ມີຄະແນນການບາດເຈັບຕ່ໍາແລະຕົວກໍານົດການ physiologic ຮັກສາໄວ້ໄດ້ດີ. ການຮັບຮູ້ເບື້ອງຕົ້ນຂອງການປ່ຽນແປງລະບົບ coagulative ນໍາໄປສູ່ການສະຫນັບສະຫນູນເບື້ອງຕົ້ນຂອງການ coagulation ແລະຫວັງວ່າຜົນໄດ້ຮັບທີ່ດີກວ່າ.
ບໍ່ມີຫຼັກຖານທີ່ຈະແຈ້ງແລະເປັນເອກະສັນກັນກ່ຽວກັບອັນໃດ ຕົວຊີ້ວັດດ້ານ hematologic ຫຼືທາງຄລີນິກເພື່ອໃຊ້ເປັນ stratification ຄວາມສ່ຽງ coagulopathy ສ້ວຍແຫຼມ ໃນຄົນເຈັບບາດເຈັບ.
TIC: ກອງປະຊຸມເປັນເອກະພາບໃນອີຕາລີ
ໃນເດືອນກຸມພາ 2015, ໃນ Bologna, ບາງຜູ້ຊ່ຽວຊານອິຕາລີທີ່ສໍາຄັນໃນການບາດເຈັບໄດ້ໃຫ້ຊີວິດກັບກອງປະຊຸມເປັນເອກະພາບກ່ຽວກັບຫົວຂໍ້ນີ້. ຜົນໄດ້ຮັບຂອງກອງປະຊຸມນໍາໄປສູ່ການເປັນເອກະສັນກັນເບື້ອງຕົ້ນ, ແຕ່ບໍ່ສໍາຄັນຢ່າງຫນ້ອຍກ່ຽວກັບ implant ທີ່ສໍາຄັນຂອງທິດສະດີຢູ່ໃນພື້ນຖານຂອງການຮັບຮູ້ແລະການປິ່ນປົວຂອງ TIC.
ຂັ້ນຕອນທໍາອິດຂອງການປູກຝັງນີ້ແມ່ນການຕັດສິນໃຈໃນເວລາທີ່ຈະປິ່ນປົວຄົນເຈັບແລະໃນເວລາທີ່ການປິ່ນປົວແມ່ນບໍ່ໄດ້ຮັບຜົນປະໂຫຍດ. ຖ້າການປິ່ນປົວບໍ່ແມ່ນ futile ຂັ້ນຕອນທີສອງແມ່ນເພື່ອຮັບຮູ້, ໂດຍອີງໃສ່ຄຸນຄ່າທາງດ້ານເລືອດແລະຕົວກໍານົດການທາງດ້ານການຊ່ວຍ, ຄົນເຈັບທີ່ມີຄວາມສ່ຽງຂອງ coagulopathy.. ບາງຄຸນຄ່າໄດ້ຖືກລະບຸວ່າເຫມາະສົມສໍາລັບການແບ່ງຂັ້ນຂອງຄວາມສ່ຽງ, ແຕ່ໃນບັນດາຜູ້ເຂົ້າຮ່ວມແມ່ນບໍ່ເປັນເອກະສັນກັນກ່ຽວກັບວ່າແມ່ນລະດັບທີ່ສໍາຄັນທີ່ສຸດແລະລະດັບການຕັດທີ່ຈະນໍາໃຊ້.
BE, HB, SBP, ລະດັບ Lactate ແມ່ນຕົວຊີ້ວັດທີ່ຕ້ອງການທີ່ສຸດສໍາລັບການຮັບຮູ້ TIC. ຂັ້ນຕອນຕໍ່ໄປ, ຫຼັງຈາກຮັບຮູ້ຄວາມສ່ຽງຂອງ coagulopathy ແມ່ນທາງເລືອກຂອງຄວາມຍືນຍົງຂອງ coagulation. ຜູ້ຊ່ຽວຊານໄດ້ບັນລຸຄວາມເຫັນດີເຫັນພ້ອມໃນຄໍາຖະແຫຼງການນີ້ແຕ່ບໍ່ແມ່ນວິທີທີ່ດີທີ່ສຸດທີ່ຈະເຮັດມັນ: ການປິ່ນປົວແບບມຸ້ງໄປສູ່ເປົ້າຫມາຍ (thromboelastography ແລະເປົ້າຫມາຍການທົດແທນ Fibrinogen) ຫຼືການເສີມ Fix Ratio ກັບ PRBC FFP ແລະ PLT.
ຈົນກ່ວາທີ່ນີ້ເປັນເອກະພາບ.
TIC: ສິ່ງທີ່ນອກເຫນືອການ
Giuseppe Nardi, intensivist ເຮັດວຽກໃນ Rome ຢູ່ສູນ Shock and Trauma ຂອງ Azienda Ospedaliera S. Camillo Forlanini ແລະໄດ້ຮັບການຍອມຮັບຢ່າງກວ້າງຂວາງວ່າເປັນຫນຶ່ງໃນຜູ້ຊ່ຽວຊານດ້ານການບາດເຈັບ, ພະຍາຍາມໄປເກີນກວ່າຄໍາຖະແຫຼງການນີ້, ການອອກແບບເສັ້ນທາງທີ່ຈະແຈ້ງສໍາລັບການສືບສວນໃນອະນາຄົດແລະຫວັງວ່າຈະເຫັນເປັນເອກະສັນກັນໃຫມ່.
ຂີດກ້ອງຢ່າງສະໝໍ່າສະເໝີຂອງຄຸນຄ່າຂອງຂໍ້ມູນ, ລາວໄດ້ກໍານົດມູນຄ່າການຕັດທີ່ມີທ່າແຮງສໍາລັບແຕ່ລະຕົວຊີ້ວັດທີ່ສໍາຄັນທີ່ສຸດຂອງ coagulopathy ຕົ້ນໃນການບາດເຈັບ.
ທ່ານຊີ້ອອກວ່າ:
- ພ.ສ -6
- SBP ↓ 100 mmHg
- HB ↓ 10 mg/dl
- Lactate ↑ 5 mmol/L
ກ່າວວ່າພຽງແຕ່ຫນຶ່ງໃນຄຸນຄ່ານີ້ແມ່ນການຄາດຄະເນຂອງການຫຼຸດລົງຂອງ fibrinogen (ລະດັບ fibrinogen plasma ປົກກະຕິຕັ້ງແຕ່ 200 ຫາ 450 mg / dl, ແລະຄໍາແນະນໍາໃນປະຈຸບັນແນະນໍາໃຫ້ຮັກສາລະດັບ plasma fibrinogen ສູງກວ່າ 150 m g / dl) ແລະ. ບົນພື້ນຖານຂອງຄຸນຄ່າເຫຼົ່ານັ້ນ, ລາວໄດ້ສົມມຸດວ່າ, ດ້ວຍການຄາດຄະເນທີ່ດີ, ແພດສາມາດກໍານົດຄວາມສ່ຽງຂອງ coagulopathy ທີ່ເຮັດໃຫ້ເກີດການບາດເຈັບ.
Nardi ອີງໃສ່ການສົມມຸດຕິຖານຂອງລາວກ່ຽວກັບບາງບົດຄວາມທີ່ດີທີ່ມີຢູ່ໃນວັນນະຄະດີ, ແຕ່ລາວໄດ້ກ່າວເຖິງຫນຶ່ງໂດຍສະເພາະ:
ການຄາດຄະເນຂອງລະດັບ fibrinogen plasma ໂດຍອີງໃສ່ hemoglobin, ການເກີນພື້ນຖານແລະຄະແນນຄວາມຮຸນແຮງການບາດເຈັບຕາມ. ຫ້ອງສຸກເສີນ admission [1]

ນີ້ແມ່ນການສຶກສາຄືນຫລັງຂອງຄົນເຈັບທີ່ມີບາດເຈັບທີ່ສໍາຄັນ (ISS ≥16) ທີ່ມີເອກະສານການວິເຄາະ plasma fibrinogen ໃນການຮັບເອົາ ER. plasma fibrinogen ມີຄວາມສໍາພັນກັບ Hb, BE ແລະ ISS, ດຽວແລະປະສົມປະສານ.
ການສຶກສາດັ່ງກ່າວ, ເປັນການເບິ່ງຄືນຫຼັງ, ມີຄວາມສ່ຽງຕໍ່ການເກີດຄວາມລໍາອຽງທີ່ສັບສົນເຖິງແມ່ນວ່າການວິເຄາະການຖົດຖອຍໄດ້ຖືກດໍາເນີນ.
ຜູ້ຂຽນໄດ້ສະຫຼຸບວ່າ:” ຫຼັງຈາກການຍອມຮັບ ER, FIB ຂອງຄົນເຈັບທີ່ເປັນການບາດເຈັບທີ່ສໍາຄັນສະແດງໃຫ້ເຫັນເຖິງຄວາມສໍາພັນທີ່ເຂັ້ມແຂງກັບຕົວກໍານົດການຫ້ອງທົດລອງທີ່ສາມາດໄດ້ຮັບຢ່າງໄວວາ, ປົກກະຕິເຊັ່ນ Hb ແລະ BE. ສອງຕົວກໍານົດການເຫຼົ່ານີ້ອາດຈະສະຫນອງເຄື່ອງມືທີ່ມີຄວາມເຂົ້າໃຈແລະໄວເພື່ອກໍານົດຄົນເຈັບທີ່ເປັນການບາດເຈັບທີ່ສໍາຄັນທີ່ມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກ hypofibrinogenemia. ການຄິດໄລ່ເບື້ອງຕົ້ນຂອງ ISS ສາມາດເພີ່ມຄວາມສາມາດໃນການຄາດຄະເນ FIB ໃນຄົນເຈັບເຫຼົ່ານີ້. ພວກເຮົາສະເຫນີວ່າ FIB ສາມາດຄາດຄະເນໃນໄລຍະເບື້ອງຕົ້ນຂອງການດູແລການບາດເຈັບໂດຍອີງໃສ່ການທົດສອບຂ້າງຕຽງ."
Nardi, ຮ່ວມກັບ Osvaldo Chiara, Giovanni Gordini ແລະຜູ້ຊ່ຽວຊານທີ່ມີຊື່ສຽງອື່ນໆໃນການບາດເຈັບ, ແມ່ນສ່ວນຫນຶ່ງຂອງ Trauma Update Network (TUN) ແລະໄດ້ອະທິບາຍອະນຸສັນຍາ Early Coagulopathy Support (ECS):
“ພິທີການມີເປົ້າໝາຍ ຫຼີກເວັ້ນການນໍາໃຊ້ plasma ໃນຄົນເຈັບທີ່ຕ້ອງການຈໍານວນຈໍາກັດຂອງ PRBCs, ຫຼຸດຜ່ອນອາການແຊກຊ້ອນທີ່ກ່ຽວຂ້ອງກັບ plasma, ແລະປັບປຸງການສະຫນັບສະຫນູນການ coagulation ໃນຄົນເຈັບທີ່ຕ້ອງການເລືອດຢ່າງຫຼວງຫຼາຍ ໂດຍຜ່ານການຟື້ນຟູເບື້ອງຕົ້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງເລືອດ fibrinogen. ອະນຸສັນຍາ ECS ໄດ້ຖືກພັດທະນາໂດຍສົມມຸດວ່າມີຈຸດຂອງການດູແລຕິດຕາມການ coagulation, ແຕ່ຍັງສາມາດນໍາໃຊ້ໄດ້ຖ້າຫາກວ່າການກວດສອບ viscoelastic ບໍ່ມີ. ECS ຈະຖືກຮັບຮອງເອົາໂດຍສູນການບາດເຈັບຂອງ TUN ໂດຍມີການຕິດຕາມຢ່າງເຂັ້ມງວດກ່ຽວກັບຜົນກະທົບທາງດ້ານເສດຖະກິດແລະຜົນໄດ້ຮັບທາງດ້ານຄລີນິກ” (ຈາກ Giuseppe Nardi, Vanessa Agostini, Beatrice Rondinelli Maria et al. ການປ້ອງກັນແລະການປິ່ນປົວຂອງ trauma-induced coagulopathy (TIC). ອະນຸສັນຍາທີ່ມີຈຸດປະສົງຈາກກຸ່ມຄົ້ນຄ້ວາການປັບປຸງການບາດເຈັບຂອງອິຕາລີ) [2]
ຫຼັກການພື້ນຖານຂອງ ECS ສາມາດສະຫຼຸບໄດ້ຄື:
- ຄົນເຈັບທີ່ເປັນເລືອດອອກທັງໝົດ (or ຄວາມສ່ຽງຕໍ່ການເລືອດອອກ) ຄວນໄດ້ຮັບ ຕົ້ນ ຕ້ານ-fibrinolytic ການປິ່ນປົວ (ພາຍໃນ 3 ທໍາອິດ ຊົ່ວໂມງຂອງການບາດເຈັບ)
- ຄວາມຮຸນແຮງ ຂອງ hypoperfusion ແລະ ຄວາມສ່ຽງຂອງ coagulopathy ສອດຄ້ອງກັບ ລະດັບຂອງ Lactate ແລະ BE ແລະ pH ເຊັ່ນດຽວກັນກັບ ກັບຄຸນຄ່າ of PA ແລະ Hb.
- ໃນກໍລະນີທີ່ມີເລືອດອອກ fibrinogen ແມ່ນປັດໃຈສໍາຄັນທີ່ສຸດໃນຂະບວນການ coagulation ແລະຄວນໄດ້ຮັບການທົດແທນໄວ.
- ປັດໃຈການ coagulation ທີ່ຍັງເຫຼືອແມ່ນຫຼຸດລົງຢ່າງຫຼວງຫຼາຍພຽງແຕ່ຕໍ່ມາ, ແລະພຽງແຕ່ໃນການຕອບສະຫນອງຕໍ່ການຕົກເລືອດຢ່າງຫຼວງຫຼາຍ
- Platelets ຫຼຸດລົງຢ່າງຫຼວງຫຼາຍພຽງແຕ່ຫຼັງຈາກການຕົກເລືອດຢ່າງຫຼວງຫຼາຍແຕ່ການເຮັດວຽກຂອງພວກມັນອາດຈະຖືກຈໍາກັດຢ່າງຫຼວງຫຼາຍໂດຍ hypothermia.
- ການຄວບຄຸມແລະການແກ້ໄຂ hypothermia ແມ່ນມີຄວາມຈໍາເປັນ
- ການທ້າທາຍຂອງນ້ໍາສາມາດໄດ້ຮັບການອະນຸຍາດໃຫ້ນໍາໃຊ້ crystalloids ໃນຄົນເຈັບທີ່ມີເລືອດອອກທີ່ບໍ່ຮຽກຮ້ອງໃຫ້ມີການສົ່ງເລືອດຢ່າງຫຼວງຫຼາຍ (≤6 PRBC ພາຍໃນ 24 ຊົ່ວໂມງ)
- ການໂອນເລືອດຂອງ plasma ແລະ PTL ໃຫ້ກັບຄົນເຈັບທີ່ບໍ່ມີເລືອດອອກຢ່າງຫຼວງຫຼາຍຄວນໄດ້ຮັບການຫຼີກເວັ້ນ.
- ໃນກໍລະນີຂອງ ເລືອດອອກຂະຫນາດໃຫຍ່, ມັນແມ່ນຄວາມປາຖະຫນາທີ່ຈະຖ່າຍທອດ plasma ໃນຕົ້ນປີທີ່ກ່ຽວຂ້ອງກັບ Plasma / PRBC ໃນອັດຕາສ່ວນ 1: 2 ຫຼື 1: 1.
- ມັນແມ່ນ ບໍ່ຈໍາເປັນເພື່ອເລີ່ມຕົ້ນການຖ່າຍທອດ platelets ມັນທັນທີຫຼັງຈາກການເຂົ້າ ຂອງຄົນເຈັບ (ຍົກເວັ້ນກໍລະນີການປິ່ນປົວດ້ວຍການຕ້ານການລວບລວມ)
- ການຕິດຕາມການ coagulation ຄວນຮັບປະກັນ ໂດຍວິທີການ viscoelastic (ROTEM / TEG); ໃນເມື່ອບໍ່ມີຕົວກໍານົດການ coagulation ເຄື່ອງມືເຫຼົ່ານີ້ (INR, PTT) ໃນໄລຍະ fibrinogen ແລະ platelets, ຕ້ອງໄດ້ຮັບການຕິດຕາມກວດກາໃນໄລຍະໃກ້ຊິດ.
ແຕ່ສົມມຸດຕິຖານເຫຼົ່ານັ້ນສາມາດກ່ຽວຂ້ອງກັບໂລກທາງດ້ານການຊ່ວຍປະຕິບັດໄດ້ແນວໃດ?
ການກໍານົດຕົວກໍານົດການແລະຄ່າຕັດເພື່ອຮັບຮູ້ TIC ສາມາດເປັນສິ່ງທີ່ດີ ກ້າວໄປຂ້າງຫນ້າທາງເລືອກຂອງຄົນເຈັບທີ່ຖືກຕ້ອງເຊິ່ງເລີ່ມຕົ້ນການຟື້ນຕົວຂອງ hemostatic ໃນໄວ, ຫຼີກເວັ້ນທັງສອງຄວາມສ່ຽງຂອງການສໍາຜັດກັບຜົນກະທົບຂ້າງຄຽງທີ່ບໍ່ຈໍາເປັນຫຼາຍກ່ວາຄວາມເປັນໄປໄດ້ຂອງການເສຍຊັບພະຍາກອນທາງດ້ານການຊ່ວຍອັນມີຄ່າ.
ໄດ້ ບັນລຸລະດັບເປົ້າຫມາຍຂອງ fibrinogen plasmatic (ກັບ Fresh Frozen Plasma ໃນອັດຕາສ່ວນການແກ້ໄຂຫຼືດ້ວຍການປະຕິບັດເປົ້າຫມາຍຂອງ Fibrinogen ເຂັ້ມຂຸ້ນ) ສາມາດເປັນລະດັບຕໍ່ໄປສໍາລັບການປິ່ນປົວຄົນເຈັບທີ່ເປັນການບາດເຈັບ.
ໃນໄລຍະຂອງການ ການປິ່ນປົວ, ການຄວບຄຸມຄວາມເສຍຫາຍ resuscitation ແລະສະຫນັບສະຫນູນຕົ້ນຂອງ coagulation ຕ້ອງແນະນໍາ gestalt ທາງດ້ານການຊ່ວຍຂອງພວກເຮົາໃນເວລາທີ່ການປິ່ນປົວຄົນເຈັບ trauma.
- ຈໍາກັດການບໍລິຫານຂອງນ້ໍາ ເພື່ອບັນລຸເປົ້າຫມາຍ BP systolic
- ໃຫ້ຜະລິດຕະພັນເລືອດ (PRBC, FFP, Fibrinogen concentrate, PLT…) ASAP ເພື່ອກົງກັນຂ້າມກັບ coagulopathy ຫລັງການບາດເຈັບ.
- ສົ່ງຄົນເຈັບໃນ OR ເພື່ອແກ້ໄຂສາເຫດຂອງເສັ້ນເລືອດ
READ ALSO
Coagulopathy ດຶງດູດໂດຍ: ວິທີການ, ຜົນກະທົບແລະກົນໄກຂອງ TIC ເບື້ອງຕົ້ນ
ການຟື້ນຕົວຂອງນ້ໍາໃນຄົນເຈັບທີ່ມີບາດແຜເລືອດອອກ: ທ່ານຮູ້ບໍວ່ານ້ໍາທີ່ເຫມາະສົມແລະຍຸດທະສາດທີ່ຖືກຕ້ອງບໍ?
ບົດຂຽນທີ່ດີທີ່ສຸດກ່ຽວກັບ Trauma ແລະ traumatology
hematomas intramural ບໍ່ເຈັບປວດໃນຜູ້ປ່ວຍໃນການປິ່ນປົວດ້ວຍ anticoagulant
ເອກະສານ:
- ສ້ວຍແຫຼມ Coagulopathy ບາດແຜ Karim Brohi, BSc, FRCS, FRCA, Jasmin Singh, MB, BS, BSc, Mischa Heron, MRCP, FFAEM, ແລະ Timothy Coats, MD, FRCS, FFAEM
- Coagulopathy of Trauma ການທົບທວນຄືນຂອງກົນໄກ John R. Hess, MD, MPH, FACP, FAAAS, Karim Brohi, MD, Richard P. Dutton, MD, MBA, Carl J. Hauser, MD, FACS, FCCM, John B. Holcomb, MD, FACS, Yoram Kluger, MD, Kevin Mackway-Jones, MD, FRCP, FRCS, FCEM, Michael J. Parr, MB, BS, FRCP, FRCA, FANZCA, FJFICM, Sandro B. Rizoli, MD, PhD, FRCSC, Tetsuo Yukioka, MD, David B Hoyt, MD, FACS, ແລະ Bertil Bouillon, MD
- ບົດບາດຂອງ fibrinogen ໃນ coagulopathy ທີ່ເຮັດໃຫ້ເກີດການບາດເຈັບ D. Fries, WZ Martini
- coagulopathy ໃນຕອນຕົ້ນໃນການເຂົ້າໂຮງ ໝໍ ຄາດຄະເນການຂາດດຸນ fibrinogen ໃນເບື້ອງຕົ້ນຫຼືຊັກຊ້າໃນຄົນເຈັບທີ່ເປັນການບາດເຈັບຮ້າຍແຮງ. Deras, Pauline MD; Villiet, Maxime PharmD; Manzanera, Jonathan MD; Latry, Pascal MD; Schved, Jean-François MD, PhD; Capdevila, Xavier MD, PhD; Charbit, Jonathan MD
- ຄວາມຖີ່, ການຈັດແບ່ງຄວາມສ່ຽງ ແລະການຄຸ້ມຄອງການປິ່ນປົວຂອງ coagulopathy ເຈັບຫຼັງສ້ວຍແຫຼມ M. Maegele
[2] ການປ້ອງກັນແລະການປິ່ນປົວຂອງ trauma induced coagulopathy (TIC). ອະນຸສັນຍາທີ່ມີຈຸດປະສົງຈາກກຸ່ມຄົ້ນຄ້ວາການປັບປຸງການບາດເຈັບຂອງອິຕາລີ Giuseppe Nardi, Vanessa Agostini, Beatrice Rondinelli, Maria Grazia Bocci, Stefano Di Bartolome Giovanni Bini, Osvaldo Chiara, Emiliano Cingolani, Elvio De Blasio, Giovanni Gordini, Carlo Coniglio, Concetta Pellegrini, Luigi Targa ແລະ Annalisa