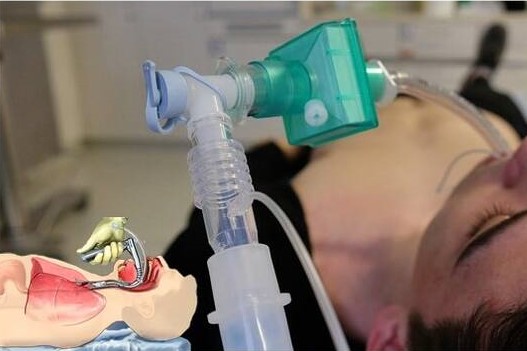
Trahejas intubācija: kad, kā un kāpēc pacientam izveidot mākslīgu elpceļu
Trahejas intubācija ietver elastīgas caurules ievietošanu elpceļā caur balss saitēm, lai ļautu elpot personai, kura nespēj elpot, un aizsargātu elpceļus no kuņģa materiāla ieelpošanas
Lielāko daļu pacientu, kuriem nepieciešama mākslīga elpceļi, var vadīt ar trahejas intubāciju, kas var būt
- Orotraheāls (caurule ievietota caur muti)
- Nasotraheāls (caurule ievietota caur degunu)
Orotrahejas intubācija vairumā gadījumu ir vēlama nekā nazotraheāla intubācija, un to veic ar tiešu laringoskopiju vai videolaringoskopiju.
Orotrahejas intubācija ir ieteicama apnojas un kritiski slimiem pacientiem, jo to parasti var veikt ātrāk nekā nazotraheālās intubācijas, kas rezervēta trauksmes, spontāni elpojošiem pacientiem vai situācijām, kad jāizvairās no iekšķīgas lietošanas.
Deguna asiņošana ir nopietna nazofaringeāla intubācijas komplikācija. Asins klātbūtne elpceļos var aizsegt laringoskopisko skatu un sarežģīt intubāciju.
Pirms trahejas intubācijas
Pirms trahejas intubācijas vienmēr tiek norādītas manevras elpceļu caurlaidības radīšanai un pacienta ventilācijai un skābekļa piegādei.
Kad lēmums par intubāciju ir pieņemts, sagatavošanās pasākumi ir šādi
- Pareiza pacienta pozīcija (skat. Attēlu Galva un kakls elpošanas ceļu atvēršana)
- Ventilācija ar 100% skābekli
- Nepieciešamo sagatavošana iekārta (ieskaitot iesūkšanas ierīces)
- Dažreiz zāles
Ventilācija ar 100% skābekli veseliem pacientiem noņem slāpekli un ievērojami pagarina drošu apnojas laiku (efekts ir mazāks pacientiem ar smagiem kardiopulmonāliem traucējumiem).
Sarežģītas laringoskopijas prognozēšanas stratēģijām (piemēram, Mallampati rādītājs, vairogdziedzera-menta attālums) ārkārtas situācijā ir ierobežota vērtība.
Ja laringoskopija ir neveiksmīga, glābējiem vienmēr jābūt gataviem izmantot alternatīvu paņēmienu (piemēram, balsenes masku, vārstu maskas ventilāciju, elpceļu operācijas).
Lasiet arī: Traheostomija intubācijas laikā COVID-19 pacientiem: Aptauja par pašreizējo klīnisko praksi
Sirdsdarbības apstāšanās laikā nevajadzētu pārtraukt krūškurvja saspiešanu, lai mēģinātu trahejas intubāciju
Ja, veicot saspiešanu (vai īsās pauzes laikā, kas rodas, mainot glābēju saspiešanu), glābēji nevar intubēties, jāizmanto alternatīva elpceļu tehnika.
Iesūkšanai jābūt tūlīt pieejamai ar stingru instrumentu, kura gals sasniedz mandeles, lai notīrītu izdalījumus un citus materiālus no elpceļiem.
Pirms intubācijas un tās laikā iepriekš tika ierosināts priekšējais cricoid spiediens (Sellick manevrs), lai izvairītos no pasīvās regurgitācijas.
Tomēr šis manevrs var būt mazāk efektīvs nekā iepriekš domāts, un tas var apdraudēt balsenes vizualizāciju laringoskopijas laikā.
Zāles, kas atvieglo intubāciju, ieskaitot nomierinošus līdzekļus, muskuļu relaksantus un dažreiz vagolītiskos līdzekļus, pirms laringoskopijas parasti lieto apzinīgiem vai pusapziņā esošiem pacientiem.
Caurules izvēle un sagatavošana trahejas intubācijai
Lielākā daļa pieaugušo var pieņemt mēģeni ar iekšējo diametru ≥ 8 mm; šīs caurules ir vēlamākas nekā mazākas, jo tās ir
- Mazāka izturība pret gaisa plūsmu (samazinot elpošanas darbu)
- Veicināt sekrēciju tiekšanos
- Ļauj iziet bronhoskopu
- Var būt noderīgi, apturot mehānisko ventilāciju
Zīdaiņiem un bērniem vecumā no ≥ 1 gada nepiespiestās caurules izmēru aprēķina pēc formulas (pacienta vecums + 16) / 4; tādējādi 4 gadus vecam pacientam jāsaņem endotraheālā caurule (4 + 16) / 4 = 5 mm.
Caurules izmērs, ko iesaka šī formula, jāsamazina par 0.5 (1 mēģenes izmērs), ja tiek izmantota caurule ar cauruli.
Atsauces diagrammas vai ierīces, piemēram, Broselow bērnu ārkārtas lente vai Pedi-Wheel, var ātri noteikt piemērota izmēra laringoskopa asmeņus un endotraheālās caurules zīdaiņiem un bērniem.
Pieaugušajiem (un dažreiz bērniem) mēģenē jāievieto stingrs stienis, uzmanoties, lai stumbrs tiktu apturēts 1-2 cm pirms endotraheālās caurules distālā gala, lai mēģenes gals paliktu mīksts.
Pēc tam stieņa jāizmanto, lai caurules forma būtu taisna līdz distālās manšetes sākumam; no šī punkta caurule ir aptuveni par 35 ° saliekta uz augšu hokeja nūjas formā.
Šī konkrētā morfoloģija atvieglo caurules ievietošanu un izvairās no aizsedzoša glābēja skatījuma uz balss saitēm caurules caurbraukšanas laikā.
Regulāri endotraheālās caurules distālās manšetes piepildīšana ar gaisu balona kontrolei nav nepieciešama; ja tiek izmantots šis paņēmiens, pirms mēģenes ievietošanas ir jāraugās no visa gaisa.
Lasiet arī: Atjauninājumi par ātru secīgu intubāciju no Austrālijas HEMS
Trahejas intubācijas pozicionēšanas tehnika
Svarīga ir veiksmīga intubācija pirmajā mēģinājumā.
Atkārtota laringoskopija (≥ 3 mēģinājumi) ir saistīta ar daudz augstāku nozīmīgas hipoksēmijas, aspirācijas un sirds apstāšanās biežumu.
Papildus pareizai pozicionēšanai veiksmei ir svarīgi arī daži citi vispārīgi principi:
- Vizualizējiet epiglottis
- Vizualizējiet aizmugurējās balsenes struktūras (ideālā gadījumā balss saites)
- Nespiediet mēģeni, ja trahejas ievietošana nav droša
Laringoskops tiek turēts kreisajā rokā, un asmens tiek ievietots mutē un tiek izmantots kā svira, lai pārvietotu žokli un mēli uz augšu un prom no glābēja, vizualizējot aizmugurējo rīkli.
Ir svarīgi izvairīties no saskares ar priekšzobiem un neizdarīt lielu spiedienu uz balsenes struktūrām.
Epiglottis identificēšana ir ārkārtīgi svarīga. Epiglottis identifikācija ļauj operatoram atpazīt orientierus sarežģītajos ceļos un pareizi novietot laringoskopa asmeni.
Epiglottis var gulēt pret rīkles aizmugurējo sienu, kur tā ir savienota ar citām gļotādām, vai arī tā paliek iegremdēta izdalījumos, kas sirds apstāšanās gadījumā neatgriezeniski aizpilda pacienta elpceļus.
Kad epiglottis ir atrasts, operators var izmantot vienu no 2 paņēmieniem, lai to paceltu:
- Tipiska taisnas lāpstiņas pieeja: operators paņem lāpstiņu ar laringoskopa lāpstiņas galu
- Tipiska izliekta lāpstiņas pieeja: ārsts netieši paceļ epiglottis un pārvieto to ārpus vietas līnijas, virzot asmeni uz Vallecula un piespiežot hipoepiglotisko saiti.
Panākumi ar izliekto asmeni ir atkarīgi no pareizā asmens gala novietojuma vallekulā un celšanas spēka virziena.
Epiglottis pacelšana, izmantojot katru paņēmienu, parāda aizmugurējās balsenes struktūras (aritenoīdu skrimšļi, interarytenoid incisura), glottis un balss saites
Ja asmens galu ievieto pārāk dziļi, balsenes orientieri var pilnīgi nebūt, un tumšo, apļveida barības vada atveri var sajaukt ar glottis atvēršanos.
Ja struktūru identificēšana ir sarežģīta, manipulācijas ar balseni ar labo roku kakla priekšpusē (ļaujot labās un kreisās rokas strādāt kopā) var optimizēt balsenes skatu.
Cits paņēmiens ietver galvas pacelšanu uz augšu (pacelšana pakauša līmenī, nevis atlanto-pakauša pagarinājums), kas pārvieto apakšžokli un uzlabo redzes līniju.
Galvas pacēlums nav ieteicams pacientiem ar potenciālu kakla mugurkaula traumu, un tas ir grūti pacientiem ar smagu aptaukošanos (kurš iepriekš jānovieto uz rampas vai galvas uz augšu).
Optimālā redzamībā balss saites var skaidri redzēt. Ja balss saites nav redzamas, vismaz jā vizualizē aizmugurējie balsenes orientieri un jāredz caurules gals, kad tas šķērso interarytenoid incisura un aizmugurējos skrimšļus.
Lasiet arī: Intubācija CPR laikā bija saistīta ar sliktāku izdzīvošanu un smadzeņu veselību
Glābējiem skaidri jānosaka balsenes orientieri, lai izvairītos no potenciāli letālas barības vada intubācijas
Ja glābēji nav pārliecināti, vai caurule nokļūst trahejā, cauruli nevajadzētu ievietot.
Kad sasniegts optimālais redzējums, labā roka caur balseni cauruli ievada trahejā (ja operators ar labo roku ir izdarījis spiedienu uz priekšējo balseni, palīgam jāturpina izdarīt šo spiedienu).
Ja caurule nepāriet viegli, caurules 90 ° pagriešana pulksteņrādītāja virzienā var palīdzēt tai vieglāk iziet pie priekšējiem trahejas gredzeniem.
Pirms laringoskopa noņemšanas operatoram jāpārbauda, vai caurule iet starp balss saitēm.
Atbilstošais caurules dziļums pieaugušajiem parasti ir no 21 līdz 23 cm un bērniem 3 reizes lielāks par endotraheālās caurules izmēru (12 cm - 4.0 mm endotraheālās caurules; 16.5 cm - 5.5 mm endotraheālās caurules).
Pieaugušajiem caurule parasti migrē labajā galvenajā bronhā, ja netīši ir pavirzījusies uz priekšu.
Alternatīvas ierīces trahejas intubācijai
Dažādas ierīces un paņēmienus arvien vairāk izmanto intubācijai neveiksmīgas laringoskopijas gadījumos vai kā sākotnēju pieeju intubācijai.
Šīs ierīces ietver
- Video laringoskopi
- Laringoskopi ar spoguli
- Balsenes maska ar lūmenu, kas nodrošina trahejas intubāciju
- Fibroskopi un optiskās patronas
- Cauruļu siltummainis
Katrai ierīcei ir savas īpatnības; glābējiem, kuri ir pieredzējuši standarta laringoskopiskās intubācijas paņēmienus, nevajadzētu pieņemt, ka viņi varēs izmantot kādu no šīm ierīcēm (it īpaši pēc loku izmantošanas), iepriekš to nepazīstot.
Video-laringoskopi un laringoskopi ar spoguļiem ļauj operatoriem aplūkot mēles izliekumu un parasti nodrošina lielisku balsenes vizualizāciju.
Tomēr caurulei ir nepieciešams daudz lielāks izliekuma leņķis, lai apietu mēli, tāpēc to var būt grūtāk manipulēt un ievietot.
Dažām balsenes maskām ir eja, kas ļauj veikt endotraheālo intubāciju.
Lai izvadītu endotraheālo cauruli caur balsenes masku, glābējiem jāzina, kā optimāli novietot masku virs balsenes aditus; dažreiz ir mehāniskas grūtības iziet endotraheālo cauruli.
Elastīgos šķiedru skatus un optiskās patronas ir ļoti viegli apstrādāt, un tās var izmantot pacientiem ar anatomiskām novirzēm.
Tomēr apmācība ir nepieciešama, lai atpazītu balsenes orientierus fibreoptiskajā redze
Salīdzinot ar video-laringoskopiem un spoguļu laringoskopiem, šķiedru skatus ir grūtāk apstrādāt, un tie ir vairāk pakļauti problēmām asins un sekrēciju klātbūtnē; turklāt tie neatdala un nedala audus, bet ir jāpārvieto pa caurlaidīgiem kanāliem.
Cauruļu apmainītāji (parasti tos sauc par gumijas elastīgajiem buģijiem) ir puscieti stieņi, kurus var izmantot, ja balsenes vizualizācija nav optimāla (piemēram, ir redzams epiglottis, bet balsenes atvere nav).
Šādos gadījumos ievadītājs tiek izvadīts gar epiglottis apakšējo virsmu; no šī brīža ir iespējama ievietošana trahejā.
Trahejas ievadīšanu ierosina taustes atgriezeniskā saite, kas tiek uztverta kā gals slīd pāri trahejas gredzeniem.
Tad caur caurules apmainītāju trahejā ievieto endotraheālo cauruli.
Pārejot caurulīti pa ievadītāju vai bronhoskopu, gals dažreiz beidzas ar labo ariepiglottic kroku. Pagriežot mēģeni par 90 ° pretēji pulksteņrādītāja virzienam, gals bieži tiek atbrīvots un ļauj tam brīvi turpināt kustību.
Pēc ievietošanas
Spraudni noņem un aproci uzpūš ar gaisu, izmantojot 10 ml šļirci; manometru izmanto, lai pārliecinātos, ka manšetes spiediens ir <30 cm-H2O. Pareiza izmēra endotraheālās caurulēs pareiza spiediena veikšanai var būt nepieciešams daudz mazāk nekā 10 ml gaisa.
Pēc manšetes uzpūšanas caurules ievietošana jāpārbauda, izmantojot dažādas metodes, tostarp:
- Pārbaude un auskulācija
- Oglekļa dioksīda noteikšana
- Barības vada intubācijas noteikšanas ierīces
- Reizēm tiek veikta rentgenogrāfija krūtīs
Kad caurule ir pareizi novietota, manuālai ventilācijai vajadzētu izraisīt simetrisku krūšu izplešanos, labu vezikulāru murrāšanu pār abām plaušām, neradot gurglingu virs vēdera augšdaļas.
Izelpotajam gaisam jābūt oglekļa dioksīdam, kamēr kuņģa gaisam nav; oglekļa dioksīda noteikšana ar kolorimetrisku plūdmaiņas oglekļa dioksīda ierīci vai ar kapnogrāfisku vilni apstiprina trahejas izvietojumu.
Tomēr ilgstoša sirdsdarbības apstāšanās laikā (ti, ar nelielu metabolisko aktivitāti vai bez tās) oglekļa dioksīds var būt nenosakāms pat pareizi ievietojot mēģeni. Šādos gadījumos var izmantot barības vada intubācijas detektoru.
Šīs ierīces izmanto piepūšamo spuldzi vai lielu šļirci, lai uz endotraheālās caurules izdarītu negatīvu spiedienu.
Elastīgais barības vads sadarbojas, un ierīcē iet maz gaisa plūsmas vai tās nav vispār; turpretī cietā traheja nesadarbojas, un iegūtā gaisa plūsma apstiprina trahejas izvietojumu.
Ja nav sirdsdarbības apstāšanās, caurules ievietošanu parasti apstiprina arī ar krūškurvja rentgenstaru.
Pēc pareizas pozicionēšanas apstiprināšanas caurule jānostiprina ar tirdzniecībā pieejamu ierīci vai līmlenti.
Adapteri savieno endotraheālo cauruli ar ventilācijas kolbu, ar T cauruli, kas nodrošina mitrināšanu un skābekli, vai ar mehānisku ventilatoru.
Endotraheālās caurules var kustēties, it īpaši haotiskajās reanimācijas situācijās, tāpēc caurules stāvoklis bieži jāpārbauda
Ja kreisajā pusē nav elpošanas skaņu, labā galvenā bronha intubācija ir daudz ticamāka nekā hipertensīvs pneimotorakss, taču jāņem vērā abi.
Nasotraheālā intubācija
Ja pacienti elpo spontāni, noteiktos ārkārtas gadījumos var izmantot nazotrahejas intubāciju, piemēram, ja pacientiem ir smagas mutes vai dzemdes kakla deformācijas (piemēram, bojājumi, tūska, kustību ierobežošana), kas apgrūtina laringoskopiju.
Nasotraheālā intubācija ir absolūti kontrindicēta pacientiem ar zināmiem vai iespējamiem vidusdaļas vai galvaskausa pamatnes lūzumiem.
Vēsturiski deguna intubāciju izmanto arī tad, ja ārstniecības līdzekļi nav pieejami vai ir aizliegti (piemēram, ārpus slimnīcas, dažās neatliekamās palīdzības nodaļās), kā arī pacientiem ar tahipnoi, hiperpnoju un piespiedu sēdus stāvokli (piem., Ar sirds mazspēju). var pakāpeniski virzīt mēģeni elpceļos.
Tomēr neinvazīvo ventilācijas līdzekļu pieejamība (piemēram, divu līmeņu pozitīvs elpceļu spiediens), uzlabota pieejamība un apmācība par intubācijas zāļu lietošanu, kā arī jaunas elpceļu ierīces ir ievērojami samazinājušas deguna intubācijas lietošanu.
Papildu apsvērumi ietver problēmas, kas saistītas ar deguna intubāciju, ieskaitot sinusītu (nemainīgs pēc 3 dienām), un faktu, ka pietiekoši liela izmēra caurules, kas ļauj veikt bronhoskopiju (piemēram, ≥ 8 mm), degunā reti var ievietot.
Veicot nazo-trahejas intubāciju, uz deguna gļotādas un balsenes jāpielieto vazokonstriktors (piemēram, fenilefrīns) un lokāla anestēzija (piemēram, benzokains, lidokaīns), lai novērstu asiņošanu un nomierinātu aizsargrefleksus.
Dažiem pacientiem var būt nepieciešami arī nomierinoši līdzekļi, opiāti vai disociatīvas EV zāles.
Pēc deguna gļotādas sagatavošanas jāievieto mīksta nazofaringeāla kanula, lai nodrošinātu izvēlētās deguna ejas pietiekamu caurlaidību un izveidotu vadu vietējām zālēm uz rīkli un balseni.
Deguna un rīkles kanulu var ievietot ar vienkāršu vai ar anestēziju bagātinātu želeju (piemēram, lidokainu).
Nazofaringeāla kanula tiek noņemta pēc tam, kad rīkles gļotāda ir saņēmusi zāļu aerosolu.
Pēc tam nazo-trahejas caurule tiek ievietota apmēram 14 cm dziļi (vairumam pieaugušo tieši virs balsenes adīta); šajā brīdī gaisa plūsmai jābūt auskultētai. Pacientam ieelpojot, atverot balss saites, caurule nekavējoties tiek iestumta trahejā.
Sākotnējs neveiksmīgs ievietošanas mēģinājums bieži izraisa pacienta klepu.
Operatoriem ir jāparedz šis notikums, kas dod otro iespēju cauruli izlaist caur atvērtu glottis.
Elastīgākas endotrahejas caurules ar regulējamu uzgali uzlabo veiksmes iespējas.
Daži glābēji mēģenes mīkstina, ievietojot siltā ūdenī, lai samazinātu asiņošanas risku un atvieglotu ievietošanu.
Nelielu, tirdzniecībā pieejamu svilpi var piestiprināt arī caurules proksimālajā savienotājā, lai akcentētu gaisa plūsmas skaņu, kad caurule atrodas pareizajā pozīcijā virs balsenes un trahejā.
Trahejas intubācijas komplikācijas
Komplikācijas ietver
- Tieša trauma
- Barības vada intubācija
- Trahejas erozija vai stenoze
Laringoskopija var sabojāt lūpas, zobus, mēli un supraglottic un subglottic zonas.
Caurules ievietošana barības vadā, ja tā nav atzīta, izraisa ventilācijas neveiksmi un potenciāli nāvi vai hipoksisku ievainojumu.
Sūkšana caur cauruli barības vadā izraisa regurgitāciju, kas var izraisīt ieelpošanu, apdraudēt turpmāku ventilāciju ar vārsta balonu un masku un neskaidru redzi turpmākajos intubācijas mēģinājumos.
Jebkura translaringeāla caurule zināmā mērā sabojās balss saites; dažreiz rodas čūlas, išēmija un ilgstoša balss saites paralīze.
Subglottiskā stenoze var rasties novēloti (parasti pēc 3-4 nedēļām).
Trahejas erozija ir reta. Parasti tas rodas no pārmērīgi augsta manšetes spiediena.
Reti rodas asiņošana no galvenajiem asinsvadiem (piemēram, anonīma artērija), fistulas (īpaši traheoesophageal) un trahejas stenoze.
Liela apjoma zema spiediena austiņu lietošana ar atbilstoša izmēra caurulēm un bieža manšetes spiediena mērīšana (ik pēc 8 stundām), turot to <30 cm-H2O, samazina išēmiskā spiediena nekrozes risku, bet pacienti, kas ir šokā, ar zemu sirds vai ar sepsi joprojām ir īpaši jutīgi.
Lasīt arī:
Ātrās terapijas seku intubācija intensīvās terapijas lidojumu paramedicīnās Viktorijā, Austrālijā