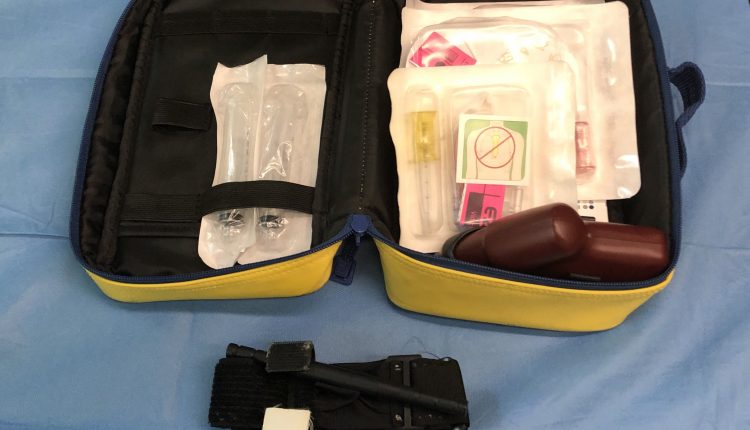
Tourniquet en intraossale toegang: enorm beheer van bloedingen
Bij grote bloedingen kan tijdige controle van de bloeding en onmiddellijke vasculaire toegang het verschil maken tussen leven en dood van een patiënt. In dit artikel zullen we een Italiaanse casestudy rapporteren over het gebruik van een tourniquet en intraossale toegang.
Het spoedeisende zorgsysteem 118 van Triëst (Italië) heeft besloten het EZ-IO® intraossale toegangsapparaat toe te wijzen aan alle ALS-ambulancediensten in het gebied. Het doel is om uit te rusten ambulances in het geval van ernstige bloedingen en om artsen die in de preklinische setting werken te trainen in de behandeling van massale junctionele en ledemaatbloedingen. Ze sloten zich aan bij de campagne 'Stop de bloeding', gepromoot door het American College of Surgeon en geïmporteerd in Italië door de Società Italiana di Chirurgia d'Urgenza e del Trauma (Italian Society of Emergency Surgery and Trauma). Het gebruik van een tourniquet en intraossale toegang kan een belangrijke verandering betekenen bij de behandeling van dergelijke gecompliceerde bloedingen.
Auteurs: Andrea Clemente, Mauro Milos, Alberto Peratoner SSD 118 Trieste - Department of Emergency (attività integrata di Emergenza, Urgenza ed Accettazione). Azienda Sanitaria Universitaria Giuliano Isontina
Intraosseous toegang: Tourniquet en enorme bloeding
Trauma is jaarlijks verantwoordelijk voor een aanzienlijk percentage van de sterfte wereldwijd. De Wereldgezondheidsorganisatie schatte dat in 2012 5.1 miljoen mensen stierven als gevolg van traumatische gebeurtenissen, wat neerkomt op 9.2% van de sterfgevallen wereldwijd (sterftecijfer geverifieerd in 83 gevallen per 100,000 inwoners). 50% van de sterfgevallen was tussen de 15 en 44 jaar, met een mannelijke sterfte die tweemaal zo hoog was als bij vrouwen (1).
In Italië zijn trauma's verantwoordelijk voor 5% van de totale jaarlijkse sterfgevallen (2). Het komt overeen met ongeveer 18,000 doden, waarvan:
- verkeersongevallen: 7,000 doden
- ongevallen thuis: 4,000 doden
- arbeidsongevallen: 1,300 doden
- delinquentie / of zelfverwonding: 5,000 doden
Velen worden veroorzaakt door meer dan 1 miljoen ziekenhuisopnames, wat overeenkomt met ongeveer 10% van de totale jaarlijkse opnames (3).
Hemorragische shock is de tweede belangrijkste doodsoorzaak na verwondingen aan het centrale zenuwstelsel, ongeacht het mechanisme 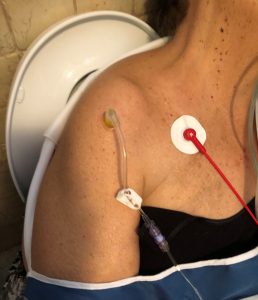 van trauma. Bloeding is verantwoordelijk voor 30-40% van de sterfgevallen door trauma's en 33-56% treedt op buiten het ziekenhuis (4).
van trauma. Bloeding is verantwoordelijk voor 30-40% van de sterfgevallen door trauma's en 33-56% treedt op buiten het ziekenhuis (4).
Om zo effectief mogelijk te zijn, moet de bloeding zo snel mogelijk nadat de schade is opgetreden worden gegeven. Massale bloedingen kunnen snel leiden tot de zogenaamde "traumatriade of death" of "dodelijke triade": onderkoeling, coagulopathie en metabole acidose.
Massale bloedingen verminderen het zuurstoftransport en kunnen onderkoeling veroorzaken met als gevolg een wijziging van de stollingscascade. Bij afwezigheid van zuurstof en voedingsstoffen die normaal door het bloed worden getransporteerd (hypoperfusie), schakelen cellen over op anaëroob metabolisme, waardoor melkzuur, ketonlichamen en andere zure componenten vrijkomen die de pH van het bloed verlagen, wat metabole acidose veroorzaakt. Verhoogde zuurgraad beschadigt weefsels en organen in het lichaam en kan de prestatie van het myocard verminderen door het zuurstoftransport verder in gevaar te brengen.
Tourniquet en intraossale toegang: levensreddende manoeuvres
Uit de conflicten in Irak en Afghanistan hebben we geleerd dat het onmiddellijke gebruik van een tourniquet en hemostatische verbanden essentieel zijn bij levensreddende manoeuvres. Een zeer efficiënte manier van reageren, diepgaand bestudeerd door het US Army Committee on Tactical Combat Casualty Care (C-TCCC). De implementatie van de TCCC-richtlijnen heeft geleid tot een significante vermindering van het aantal sterfgevallen door bloedingen in extremiteiten (5).
Dankzij een diepgaande ervaring die op militair niveau is ontwikkeld, beginnen deze behandelmethoden zich ook in de civiele setting te verspreiden, vooral na terroristische aanslagen zoals die plaatsvonden tijdens de Boston Marathon in 2013 (6).
Snelle levensreddende maatregelen voor de beheersing van de bloedingen door eerstehulpverleners, inclusief omstanders, kunnen een cruciaal punt betekenen in de vermindering van vermijdbare sterfgevallen (7). In de Verenigde Staten is een van de strategieën die effectief zijn gebleken bij het verminderen van de massale sterfte aan bloedingen, het uitrusten van zowel medisch personeel als eerstehulpverleners (politie en brandweerlieden) met bloedingsregelingsapparatuur en training (8).
Bij gewone en dagelijkse medische hulpdiensten is het compressieverband dat wordt gebruikt bij massale bloedingen vaak onvoldoende. Het is alleen effectief wanneer directe handmatige compressie wordt uitgevoerd, wat niet altijd kan worden gegarandeerd in het geval van meerdere verwondingen of maxi noodsituaties (5).
Daarom gebruiken veel hulporganisaties een tourniquet. Het heeft maar één doel: hemorragische shock en enorme bloeding uit een ledemaat voorkomen. Het is wetenschappelijk bewezen dat de toepassing ervan ongetwijfeld levensreddend is. Patiënten die een traumatische hypovolemische shock ervaren, hebben een statistisch ernstige prognose met lage overlevingskansen. Verzameld bewijsmateriaal op militair gebied heeft aangetoond dat gewonden bij wie tourniquet werd aangebracht voordat hypovolemische shock werd toegediend, een overlevingspercentage van 90% hadden, vergeleken met 20% toen de tourniquet werd aangebracht na de eerste symptomen van shock (9).
Vroeg gebruik van tourniquet vermindert de noodzaak van volemische re-integratie met kristalloïden in een extra-ziekenhuisomgeving (hemodilutie, onderkoeling) en hemoderivatieven in een ziekenhuisomgeving (coagulopathieën), waardoor verdere verslechtering van de factoren die betrokken zijn bij de dodelijke triade wordt vermeden (10).
Tijdens het conflict in Vietnam werd 9% van de sterfgevallen veroorzaakt door bloedingen. In de huidige conflicten is het teruggebracht tot 2% dankzij training in het gebruik van een tourniquet en de wijdverbreide verspreiding ervan. Het overlevingspercentage onder soldaten die zijn behandeld met tourniquet versus die waarbij het niet is toegepast, is 87% versus 0% (9). Uit de analyse van zes internationale onderzoeken bleek een amputatiegraad van 6% van de betrokken ledematen.
Deze amputaties werden waarschijnlijk veroorzaakt door het grote aantal primaire verwondingen en werden niet beschreven als secundaire complicaties bij het gebruik van tourniquets (11). In twee grote militaire onderzoeken werd vastgesteld dat het aantal complicaties als gevolg van het gebruik van tourniquets varieerde van 0.2% (12) tot 1.7% (9). Andere studies toonden aan dat er geen tourniquetcomplicaties waren die tussen 3 en 4 uur bleven bestaan (13.14).
We moeten 6 uur beschouwen als de maximale limiet voor overleving van ledematen (15). De "Stop the Bleed" -campagne werd in de Verenigde Staten gepromoot door een werkgroep van verschillende agentschappen, bijeengeroepen door het Department of Homeland Security van de "National Security Councill Staff" van het Witte Huis, met als doel de veerkracht onder de bevolking op te bouwen door de bevolking te vergroten bewustzijn van de basisacties om levensbedreigende bloedingen te stoppen, veroorzaakt door zowel toevallige gebeurtenissen in het dagelijks leven als door rampzalige gebeurtenissen van natuurlijke of terroristische aard.
De 'Committee on Trauma' van het American College of Surgeons en de Hartford Consensus behoren tot de belangrijkste promotors van deze campagne. Ongecontroleerde bloeding wordt beschouwd als de belangrijkste doodsoorzaak die door trauma kan worden voorkomen, terwijl de hoeksteen van tijdige interventie het gebruik van omstanders als eerstehulpverleners is om massale bloeding te behandelen tot de komst van professionele redding, nadat is vastgesteld dat de interventie effectief is binnen de eerste 5 -10 minuten.
De beoefenaars van het systeem van 118 Trieste namen deel aan de cursus "Stop the Bleed", die in Italië werd geïmporteerd door de Società Italiana di Chirurgia d'Urgenza e del Trauma. Het doel is om het gedrag bij het juiste gebruik van de tourniquet, momenteel beschikbaar op alle reddingsvoertuigen van de provincie, te standaardiseren.
Over tourniquet en intraossale toegang
In de pre-ziekenhuis setting is het vaak essentieel om snelle vasculaire toegang te verzekeren, maar de positionering is vaak 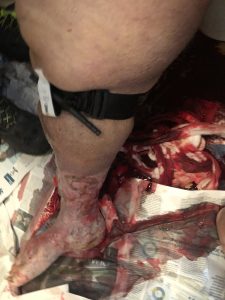 problematisch (16,17). Perifere veneuze toegang blijft de standaard, maar als de vitale functies in het gedrang komen, kan het vinden moeilijk zijn of kan het te lang duren.
problematisch (16,17). Perifere veneuze toegang blijft de standaard, maar als de vitale functies in het gedrang komen, kan het vinden moeilijk zijn of kan het te lang duren.
Omgevingsfactoren zoals slechte verlichting, beperkte ruimte, moeilijke patiënt of klinische factoren zoals perifere vaatvernauwing bij shock- of hypotherme patiënten, de slechte veneuze activa als gevolg van intraveneuze therapie of obesitas kunnen het moeilijk maken om perifere veneuze toegang te verkrijgen.
Slachtoffers van trauma met verhoogde dynamiek, hartstilstand of sepsis hebben mogelijk onmiddellijke vasculaire toegang nodig.
Bij pediatrische patiënten kan het verkrijgen van vasculaire toegang technisch moeilijk zijn (18). Het slagingspercentage bij het plaatsen van perifere veneuze toegang bij de eerste poging buiten het ziekenhuis is 74% (19.20) en wordt verlaagd tot minder dan 50% in geval van hartstilstand (20). Patiënten met hemorragische shock hebben gemiddeld 20 minuten nodig om perifere veneuze toegang te verkrijgen (21).
Tourniquet en intra-ossale toegang: het geldige alternatief voor perifere veneuze toegang is intra-ossale toegang: het wordt veel sneller verkregen dan het ophalen van perifere aderen (50 ± 9 s versus 70 ± 30 s) (22). In de intra-ziekenhuisomgeving bij ACR-patiënten met niet-beschikbare perifere aderen, heeft intraossale toegang een hoger slagingspercentage laten zien in minder tijd dan CVC plaatsing (85% vs 60%; 2 min vs 8 min) (23), bovendien vereist de procedure geen onderbreking van borstcompressies en kan bijgevolg de overleving van de patiënt verbeteren (24).
De European Resuscitation Council beveelt ook intraossale toegang aan als een geldig alternatief bij het niet vinden van de perifere ader bij de volwassen patiënt (25) en als de eerste keuze bij de pediatrische patiënt (26).
Vanaf april 2019 werd het EZ-IO® Intraosseous Access System operationeel gemaakt op alle ASUITS 118 Advanced Rescue Ambulances na training van verpleegkundigen en verspreiding van bedieningsprocedures, voorheen was alleen het zelfmedicatiesysteem uitgerust.
De verspreiding van de controle naar alle ambulances maakt het mogelijk om vasculaire toegang snel te garanderen, behandeltijden te verkorten en de kwaliteit van de dienstverlening aan burgers verder te verhogen. Verschillende onderzoeken hebben aangetoond dat EZ-IO® een effectief systeem voor het ophalen van intra-osseuze toegang is: het algehele slagingspercentage is zeer hoog (99.6% 27; 98.8% 28; 90% 29), evenals het slagingspercentage bij de eerste poging ( 85.9% 27; 94% 28; 85% 23) en wordt gekenmerkt door een zeer snelle leercurve (29). Intraosseuze toegang is equivalent aan perifere veneuze toegang in termen van farmacokinetiek en klinische werkzaamheid (30) en het percentage complicaties is minder dan 1% (24).
Over de intraossale toegang en het gebruik van tourniquet, casusrapport
Casusrapport:
6.35 uur: het 118 Trieste-systeem werd geactiveerd door de FVG Regionale Spoedeisende Hulpkamer om thuis te reageren op een traumatische gele code.
6.44 uur: de ambulance arriveerde ter plaatse en de bemanning werd vergezeld door de familieleden van de patiënt in de badkamer. Een 70-jarige zwaarlijvige vrouw, zittend op het toilet en bewusteloos (GCS 7 E 1 V2 M 4). Snurkademhaling, bleek, zweetdrijvend, nauwelijks waarneembare halsslagader, capillaire hervultijd > 4 seconden. Een grote bloedvlek aan de voeten van de patiënt; vasculaire ulcera waren duidelijk in de onderste ledematen en een handdoek, ook gedrenkt in bloed, werd om de rechterkuit gewikkeld.
6.46 uur: rode code. Er werd om zelfmedicatie gevraagd en ze moesten de brandweer om hulp vragen bij het vervoer van de patiënt, gezien haar gewichtstoestand en de beperkte beschikbare ruimte. Toen de handdoek werd verwijderd, werd een bloeding van een waarschijnlijke vaatbreuk gedetecteerd in de ulcuscruris, gelegen in het achterste deel van de kuit.
Het was onmogelijk om effectieve directe compressie te garanderen en hiervoor een operator in te zetten. Dus pasten ze onmiddellijk de Combat Application Tourniquet (CAT) toe, waardoor het bloeden werd gestopt. Daarna werden geen andere hemorragische monden gedetecteerd.
Het hoofd was hyper verlengd en bracht O2 aan met 100% FiO2 met het verdwijnen van snurkende adem.
Gezien de toestand van shock en obesitas was het onmogelijk om perifere veneuze toegang te vinden, dus na de eerste poging werd intraossale toegang in de rechter humeruskamer geplaatst met EZ-IO®-systeem met een 45 mm naald.
De juiste plaatsing van de toegang werd bevestigd: naaldstabiliteit, sereuze bloedaspiratie en gemakkelijke infusie van de 10 ml SF-push. Fysiologische oplossing Infusie van 500 ml met zakknijper werd gestart en de ledemaat werd geïmmobiliseerd met een mitella. Toen ECG-monitoring werd geplaatst, waren 80 ritmische HR, PA en SpO2 niet detecteerbaar.
Vervolgens werd een compressief medisch verband aangebracht op het bloedingspunt. Een snelle anamnestische verzameling toonde aan dat de patiënt leed aan hyperthyreoïdie, arteriële hypertensie, dyslipidemie, OSAS bij nachtelijke CPAP, atriumfibrilleren bij TAO. Ze werd ook gevolgd door plastische chirurgie en infectieziekten voor zweren in de onderste ledematen met dermohypodermiet door MRSA, P. Mirabilis en P. Aeruginosa en in therapie met tapazol 5 mg 8 uur, bisoprolol 1.25 mg h 8, diltiazem 60 mg elke 8 uur, coumadin volgens INR.
6.55 uur; de automedicator arriveerde ter plaatse. De patiënt presenteerde GCS 9 (E 2, V 2, M 5), FC 80r, PA 75/40, SpO2 98% met FiO2 100%. Er werd 1000 mg EV tranexaminezuur toegediend. Met hulp van de brandweer werd de patiënt gemobiliseerd met een stoel en dan op een brancard.
In de ambulance kreeg de patiënt GCS 13 (E 3, V 4, M 6), PA 105/80, FC 80r en SpO2 98% met FiO2 100%. De rechter humerus intraossale toegang bleek te zijn losgeraakt tijdens de mobilisatiefasen, dus een andere intraossale toegang werd onmiddellijk met succes geplaatst in de linker humerusstoel en de infusie van vloeistoffen ging door.
Gezien de verbetering van vitale parameters, werd analgetische therapie uitgevoerd met fentanest 0.1 mg en in totaal werd 500 ml zoutoplossing en 200 ml ringeracetaat toegediend. Om 7.25 uur de ambulance, met de dokter aan boord, links in code rood naar de Cattinara Eerste hulp.
Chirurg, reanimatieafdeling en bloedbank werden gealarmeerd. De ambulance arriveerde om 7.30 uur in PS
De eerste bloedtelling toonde: hemoglobine 5 g / dL, rode bloedcellen 2.27 x 103 µL, hematocriet 16.8%, terwijl voor coagulatie: INR 3.55, 42.3 seconden, verhouding 3.74. De patiënt werd opgenomen in de spoedeisende geneeskunde en onderging hemotransfusies gedurende in totaal 7 eenheden geconcentreerde hematocrieten en antibioticakuur met dalbavancin en cefepime.
Tourniquet, enorme bloeding en intraossale toegang: LEES HET ITALIAANSE ARTIKEL
LEES OOK
Tourniquet: Stop met bloeden na een schotwond
Interview met AURIEX - Tactische medische evacuatie, training en controle op massale bloedingen
Tourniquet of geen tourniquet? Twee deskundige orthopedie spreken over de totale knievervanging
Tactische veldzorg: hoe moeten paramedici worden beschermd tegen een oorlogsveld?
Tourniquet, enorme bloeding en intraossale toegang BIBLIOGRAFIE
1. Wereldgezondheidsorganisatie. De omvang en oorzaken van blessures. 2-18 (2014). doi: ISBN 978 92 4 150801 8
2. Giustini, M. OSSERVATORIO NAZIONALE AMBIENTE E TRAUMI (ONAT) Traumi: niet solo strada. in Salute e Sicurezza Stradale: l'Onda Lunga del Trauma 571–579 (CAFI Editore, 2007).
3. Balzanelli, MG Ondersteuning voor levenslang leven - Trauma Life Support (TLS). in Manuale di Medicina di Emergenza e Pronto Soccorso 263–323 (CIC Edizioni Internazionali, 2010).
4. Kauvar, DS, Lefering, R. & Wade, CE Impact van bloeding op trauma-uitkomst: een overzicht van epidemiologie, klinische presentaties en therapeutische overwegingen. J. Trauma60, S3-11 (2006).
5. Eastridge, BJ et al. Death on the battlefield (2001-2011): implicaties voor de toekomst van de bestrijding van ongevallenzorg. J. Trauma Acute Care Surg.73, 431–437 (2012).
6. Walls, RM & Zinner, MJ De reactie van de Boston Marathon: waarom werkte het zo goed? JAMA309, 2441-2 (2013).
7. Brinsfield, KH & Mitchell, E. De rol van het Department of Homeland Security bij het verbeteren en implementeren van de respons op gebeurtenissen met actieve schutters en opzettelijke massaslachtoffers. Stier. Ben. Coll. Surg.100, 24–6 (2015).
8. Holcomb, JB, Butler, FK & Rhee, P. Apparaten voor het beheersen van bloedingen: Tourniquets en hemostatische verbanden. Stier. Ben. Coll. Surg.100, 66-70 (2015).
9. Kragh, JF et al. Overleven met gebruik van een tourniquet voor noodgevallen om het bloeden te stoppen bij een ernstig trauma van de ledematen. Ann. Surg.249, 1-7 (2009).
10. Mohan, D., Milbrandt, EB & Alarcon, LH Black Hawk Down: de evolutie van reanimatiestrategieën bij massale traumatische bloeding. Crit. Care12, 1-3 (2008).
11. Bulger, EM et al. Een evidence-based preklinische richtlijn voor externe bloedingcontrole: American College of Surgeons Committee on Trauma. Prehosp. Emerg. Care18, 163–73
12. Brodie, S. et al. Tourniquetgebruik bij gevechtstrauma: Britse militaire ervaring. J. Spec. Oper. Med.9, 74–7 (2009).
13. Welling, DR, McKay, PL, Rasmussen, TE & Rich, NM Een korte geschiedenis van de tourniquet. J. Vasc. Surg.55, 286-290 (2012).
14. Kragh, JF et al. Vecht tegen het overleven van slachtoffers met gebruik van een tourniquet voor noodgevallen om het bloeden van ledematen te stoppen. J. Emerg. Med. 41, 590-597 (2011).
15. Walters, TJ, Holcomb, JB, Cancio, LC, Beekley, AC & Baer, DG Emergency Tourniquets. J. Am. Coll. Surg. 204, 185-186 (2007).
16. Zimmermann, A. & Hansmann, G. Intraossale toegang. Neonatale noodgevallen A Pract. Guid. Reanimeer. Transp. Crit. Care Newborn Infants39, 117–120 (2009).
17. Olaussen, A. & Williams, B. Intraossale toegang in de preklinische omgeving: literatuuronderzoek. Prehosp. Disaster Med.27, 468-472 (2012).
18. Lyon, RM & Donald, M. Intraossale toegang in de preklinische omgeving - Ideale eerstelijnsoptie of beste reddingsoperatie? Reanimatie84, 405-406 (2013).
19. Lapostolle, F. et al. Prospectieve evaluatie van perifere veneuze toegangsproblemen bij spoedeisende zorg. Intensive Care Med.33, 1452–1457 (2007).
20. Reades, R., Studnek, JR, Vandeventer, S. & Garrett, J. Intraossale versus intraveneuze vasculaire toegang tijdens hartstilstand buiten het ziekenhuis: een gerandomiseerde gecontroleerde studie. Ann. Emerg. Med. 58, 509-516 (2011).
21. Engels, PT et al. Gebruik van intraossale hulpmiddelen bij trauma: een onderzoek onder traumabeoefenaars in Canada, Australië en Nieuw-Zeeland. Kan. J. Surg.59, 374-382 (2016).
22. Lamhaut, L. et al .; Vergelijking van intraveneuze en intraossale toegang door medisch noodpersoneel vóór het ziekenhuis met en zonder CBRN-bescherming uitrusting. Reanimatie81, 65-68 (2010).
23. Leidel, BA et al. Vergelijking van intraossale versus centrale veneuze vasculaire toegang bij volwassenen onder reanimatie op de afdeling spoedeisende hulp met ontoegankelijke perifere aderen. Reanimatie83, 40–45 (2012).
24. Petitpas, F. et al. Gebruik van intra-ossale toegang bij volwassenen: een systematische review. Crit. Care20, 102 (2016).
25. Soar, J. et al. Richtlijnen voor reanimatie 2015 van de Europese Reanimatieraad: Sectie 3. Geavanceerde levensondersteuning voor volwassenen. Reanimatie 95, 100–47 (2015).
26. Maconochie, IK et al. Richtlijnen voor reanimatie 2015 van de Europese Reanimatieraad. Sectie 6. Pediatrische levensondersteuning. Reanimatie 95, 223–248 (2015).
27. Helm, M. et al. EZ-IO® implementatie van intraossale apparaten in de Duitse helikopter voor noodgevallen. Reanimatie88, 43-47 (2015).
28. Reinhardt, L. et al. Vier jaar EZ-IO®-systeem in de pre-en noodsituatie in het ziekenhuis. Cent. EUR. J. Med.8, 166–171 (2013).
29. Santos, D., Carron, PN, Yersin, B. & Pasquier, M. EZ-IO® intraossale apparaatimplementatie in een pre-ziekenhuis noodhulpdienst: een prospectieve studie en overzicht van de literatuur. Reanimatie84, 440-445 (2013).
30. Von Hoff, DD, Kuhn, JG, Burris, HA & Miller, LJ Is intraossale toediening gelijk aan intraveneuze toediening? Een farmacokinetische studie. Ben. J. Emerg. Med. 26, 31-38 (2008).



