
Har Uganda en EMS? En studie diskuterer ambulanseutstyret og trente fagpersoner mangler
9. juli 2020, Makerere University, School of Public Health gjennomførte en spesifikk undersøkelse om tilstanden til EMS og akutt helseinstitusjonspleie i Uganda. De fant ut at det på subnasjonalt nivå hovedsakelig var mangel på ambulanseutstyr, som ambulansebånd, ryggrad, og også mangel på trente fagfolk.
Bare 16 (30.8%) av 52 vurderte før-sykehusleverandører hadde standard utrykningskjøretøyer med nødvendig ambulanse utstyrmedisiner og personell for å svare riktig på et nødssituasjon. Dette er hva Makerere University forsto etter undersøkelsen i hele Uganda. Dette betyr at nesten 70% av ambulanser i Uganda har ikke kapasitet til medisinsk behandling i pre-hospital innstillinger.
På bakgrunn av undersøkelsen rapporterte de at helsedepartementet (MoH) anerkjente behovet for å forbedre ambulansetjenestene. Denne studien har som mål å etablere status for akuttmedisinske tjenester (EMS) og akutt helsetjenester i Uganda. De gjennomførte følgende vurdering både på nasjonalt og subnasjonalt nivå, med tanke på EMS-kapasiteten på pre-sykehus- og innretningsnivåene ved hjelp av Verdens helseorganisasjons (WHO) Emergency Care Systems Assessment (ECSSA) verktøy.
Mens noen få studier er gjort for å vurdere prehospitalt omsorg i Kampala [7,8,9], ser det ikke ut til at det er gjort noen studier for å vurdere status for EMS og akutt helseinstitusjonspleie i Uganda på nasjonalt nivå.
Målet med studien og det grunnleggende: rollen som fagpersoner og ambulanseutstyr i Uganda EMS
Som et akuttmedisinsk tjenestesystem (EMS), bør også ambulansetjenestene i Uganda organisere alle aspekter av omsorg som gis til pasienter i innlagte sykehus eller sykehus [1]. Paramedics og EMTs (også i rollen som ambulansesjåfører), må håndtere pasienter med spesifikt ambulanseutstyr. Målet bør være forbedring av resultatene hos pasienter med kritiske tilstander, som fødselshjelp, medisinske nødsituasjoner, alvorlige skader og andre alvorlige tidssensitive sykdommer.
Prehospital omsorg er ikke et felt utelukkende begrenset til helsesektoren, mens det kan involvere andre sektorer som politi og brannvesen. I tillegg til prehospital behandling, påvirkes pasientresultatene i stor grad av den akutte omsorgen som leveres ved mottakende helseinstitusjon [4]. Pasientens overlevelse og restitusjon er avhengig av tilstedeværelsen av passende opplært medisinsk personell, og tilgjengeligheten av nødvendig ambulanseutstyr, som bårer, spinal tavler, oksygensystem og så videre, medisiner og forsyninger i minuttene og timene etter ankomsten av en kritisk syk pasient til et helseinstitusjon [5].
EMS i Uganda: ambulanseutstyr og trente fagfolk mangler - Prøvestørrelse og prøvetakingsmetodikk
Uganda helsevesen er organisert i tre hovednivåer:
- nasjonale henvisningssykehus
- regionale henvisningssykehus
- generelle (distrikts) sykehus
I distriktet er det helsestasjoner med varierende evner:
Helsesenter I og II: det mest grunnleggende helsetilbudet. Ikke egnet for alvorlige medisinske tilstander [11];
Helsestasjon II og IV: de mest omfattende legetjenestene.
Makerere-universitetet oppnådde en prøvetaksramme av alle helsefasiliteter i Uganda fra MoH og stratifiserte listen etter helseregioner. Helseregionene ble videre gruppert i Ugandas 4 geo-administrative regioner [12] (dvs. Nord, Øst, Vest og Sentral) for å sikre at hver geo-administrative region var representert i utvalget. Innenfor hver geo-administrative region valgte studieteamet tilfeldig en helseregion (fig. 1 - nedenfor).
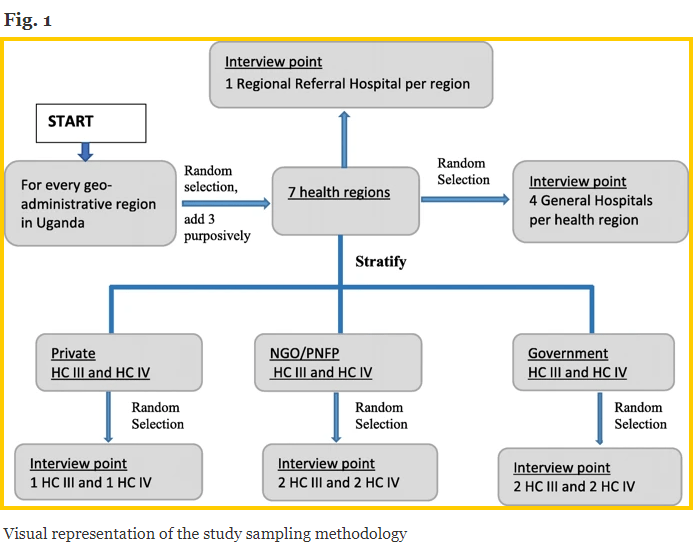
De inkluderte målbevisst tre ekstra helseregioner: Arua helseregion i West Nile siden det er vert for en stor flyktningpopulasjon, noe som kan påvirke tilgangen og tilgjengeligheten av EMS. En annen er helseområdet Karamoja siden det har en konflikthistorie og historisk har blitt vanskeliggjort med dårlig tilgang til alle sosiale tjenester. Den tredje er Kalangala-distriktet som består av 84 øyer og har derfor unike utfordringer med transporttilgang.
Makerere University-forskerteamet grupperte alle HC-er i de utvalgte helseregionene etter eierskap (dvs. statlig eid, privat ideell / ikke-statlig organisasjon (PNFP / NGO) og private for-profit HC-er). For hver helseregion valgte de tilfeldig to private helsestasjonssentre (dvs. 2 HC IV og 1 HC III), 1 PNFP / NGO-helsestasjoner (dvs. 4 HC IV og 2 HC III) og 2 statligeide helsestasjoner (dvs. 4 HC IV og 2 HC III). Der en privat-for-profit eller PNFP / NGO HC III eller HC IV ikke eksisterte i de utvalgte helseregionene, fylte de sporet (e) med et statlig eid HC III eller HC IV.
Deres prøvetakingsstrategi resulterte i en prøvestørrelse som inneholdt 7 regionale henvisningssykehus, 24 generelle (distriktssykehus), 30 HC IV og 30 HC III. I tillegg ble Kampala District betraktet som en spesiell region på grunn av sin status som hovedstad med en høy konsentrasjon av helseressurser. Av de tre RRH-ene (dvs. Rubaga, Nsambya og Naguru) i byen ble en RRH (Naguru) lagt til studieutvalget.
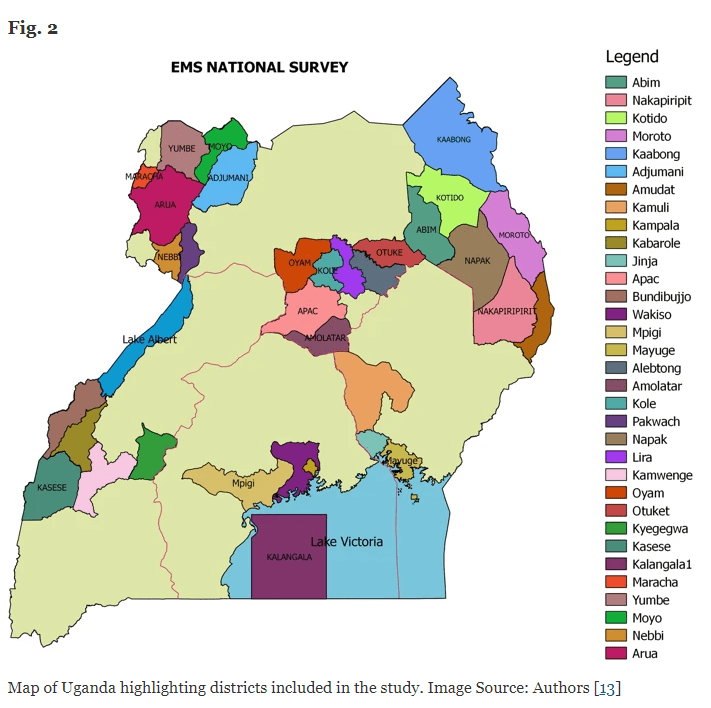
I tillegg inkluderte de politiet som omsorgsleverandører før sykehus fordi de ofte er de første som svarer på havaristeder og sørger for transport til ofre. Studien er en tverrsnittsnasjonal undersøkelse som inkluderer 7 helseregioner, 38 distrikter (fig. 2) [13], 111 helsetjenester og 52 omsorgspersoner før sykehus. Fra hvert av de 38 distriktene intervjuet forskere en senior distriktsoffiser, oftest distriktshelseansvarlig som er en beslutningstaker på distriktsnivå, og totalt 202 nøkkelpersoner involvert i EMS og akutt helseinstitusjonspleie.
Ambulanseutstyr og trente fagfolk mangler i Uganda: datainnsamling
Forskerne fra Makerere University tilpasset WHO Emergency Care Systems vurderingsverktøy [14] utviklet av Teri Reynolds og andre [10]. Dette hjalp dem med å samle inn data om EMS på nivået før sykehus og helseinstitusjoner. Verktøyet besto av sjekklister og strukturerte spørreskjemaer, som vurderte seks pilarer i helsesystemet: ledelse og styring; finansiering; informasjon; helse arbeidskraft; medisinske produkter; og tjenestelevering. De gjennomgikk også rapporter fra tidligere EMS-studier i Uganda [7,8,9] og fylte ut hull i informasjon takket være en viktig informant ansikt til ansikt-intervju med en senior MOH-funksjonær.
EMS i Uganda: Resultatoversikt om ambulanseutstyr og trente fagfolk mangler
Tabellen nedenfor oppsummerer resultatene som finnes på de forskjellige feltene både på nasjonalt og undernasjonalt nivå. Mer detaljerte resultater på lenkene på slutten av artikkelen.

Data om EMS i Uganda: diskusjon
Uganda viste seg å ha en dyp mangel på nasjonal politikk, retningslinjer og standarder innen det akuttmedisinske feltet. Denne mangelen gjenspeiles i noen sektor i helsevesenet: finansiering; medisinske produkter, og koordinering.
Akuttområder i helsefasiliteter manglet det mest grunnleggende ambulanseutstyr og medisiner både for å overvåke og for å behandle ulike akuttmedisinske forhold. Denne alvorlige mangelen på utstyr og medisiner ble observert på alle nivåer i helsesystemet. Selv om private helsetjenester og ambulanser var relativt bedre utstyrt enn myndighetene. Den begrensede tilgjengeligheten og funksjonaliteten til ambulanseutstyr for å reagere på akuttmedisinske forhold, medførte at pasienter fikk svært begrenset omsorg i før-sykehusfasen, og deretter ble fraktet til helsetjenester som bare var marginalt bedre rustet til å håndtere sine akutte hendelser.
Ambulansetjenester ble plaget av dårlig utstyr, koordinering og kommunikasjon. Minst 50% av de intervjuede EMS-leverandørene rapporterte at de aldri varslet helsetjenester før de overførte nødhjelp dit. At sykehus, inkludert regionale henvisningssykehus, ikke hadde EMS tilgjengelig 24 ha dagen. Tilskuere og pårørende er faktisk ofte de eneste som medisinsk hjelper pasienter. Og politipatruljekjøretøyer var den vanligste (for 36 av 52 tilbydere) transportmidler av pasienter med behov for legevakt.
Studien hadde definert en ambulanse som et utrykningskjøretøy som ga både nødtransport og pleie mens de var på sykehuset, og det betydde at flertallet av leverandører før sykehus ikke hadde ambulanser, men de var leverandører av nødtransport. Dessuten var det på alle nivåer bevis på utilstrekkelig finansiering av EMS.
Grensene for denne studien er målefeil fra avhengighet av egenrapporter for noen av resultatene (f.eks. Databruk for planlegging). Imidlertid ble hoveddelen av nøkkelutfallene (tilgjengelighet og funksjonalitet av medisinske produkter) i studien målt ved direkte observasjon. Forskernes funn bekrefter de fra andre studier ved bruk av en lignende metodikk som fant mangel på ledelse, lovgivning og finansiering som sentrale barrierer for utviklingen av EMS i utviklingsland [16].
Den som ble rapportert i denne artikkelen var en nasjonal undersøkelse, og derfor kunne funnene generaliseres til hele Uganda. Funnene kan også generaliseres til andre lav- og mellominntektsland i Afrika som ikke har noen EMS-systemer [1], og kan derfor brukes til å lede innsatsen som tar sikte på å forbedre EMS-systemer innenfor disse innstillingene.
For å konkludere…
Uganda har et flerlagssystem med helsefasiliteter som pasienter kan gå til medisinsk behandling til. Imidlertid kan mange av funnene ovenfor spørre 'Har Uganda en EMS?'. Vi må spesifisere at denne studien ble utført på et tidspunkt da det ikke var noen EMS-policy, ingen standarder og veldig dårlig koordinering på nasjonalt og subnasjonalt nivå.
I følge Makerere-universitetets funn virker det derfor forsvarlig å konkludere med at det faktisk ikke var noen EMS, men en rekke viktige komponenter på plass som kunne omstruktureres som utgangspunkt for etableringen av systemet. Dette vil forklare årsaken til ambulanseutstyret og mangelfullt trent personell. Imidlertid var det en prosess i gang for å utvikle retningslinjer og retningslinjer for etablering av EMS.
REFERANSER
- Mistovich JJ, Hafen BQ, Karren KJ, Werman HA, Hafen B. Prehospital legevakt: Brady prentice hall helse; 2004.
- Mold-Millman NK, Dixon JM, Sefa N, Yancey A, Hollong BG, Hagahmed M, et al. Systemer for akuttmedisinske tjenester (EMS) i Afrika. Prehosp Disaster Med. 2017; 32 (3): 273-83.
- Plummer V, Boyle M. EMS-systemer i land med lavere mellominntekt: en litteraturgjennomgang. Prehosp Disaster Med. 2017; 32 (1): 64-70.
- Hirshon JM, Risko N, Calvello EJ, SSd R, Narayan M, Theodosis C, et al. Helsesystemer og tjenester: rollen som akutt omsorg. Bull World Health Organ. 2013; 91: 386-8.
- Mock C, Lormand JD, Goosen J, Joshipura M, Peden M. Retningslinjer for essensiell traumepleie. Genève: Verdens helseorganisasjon; 2004.
- Kobusingye OC, Hyder AA, Bishai D, Joshipura M, Hicks ER, Mock C. Akuttmedisinske tjenester. Dis Control-prioriteringer Dev-land. 2006, 2 (68): 626-8.
- Bayiga Zziwa E, Muhumuza C, Muni KM, Atuyambe L, Bachani AM, Kobusingye OC. Veitrafikkskader i Uganda: tidsintervaller fra sykehus til sykehus og relaterte faktorer fra Uganda-politiet. Int J Inj Contr Saf Promot. 2019; 26 (2): 170-5.
- Mehmood A, Paichadze N, Bayiga E, et al. 594 Utvikling og pilot-testing av hurtigvurderingsverktøy for sykehusbehandling i Kampala, Uganda. Forebygging av skader. 2016; 22: A213.
- Balikuddembe JK, Ardalan A, Khorasani-Zavareh D, Nejati A, Raza O. Svakheter og kapasiteter som påvirker prehospital akuttomsorgen for ofre for veitrafikkulykker i større Kampala storbyområde: en tverrsnittsstudie. BMC Emerg Med. 2017; 17 (1): 29.
- Reynolds TA, Sawe H, Rubiano AM, Do Shin S, Wallis L, Mock CN. Styrke helsesystemer for å yte akuttomsorg. Sykdomskontrollprioriteringer: Forbedring av helse og redusering av fattigdom 3. utgave: Den internasjonale banken for gjenoppbygging og utvikling / Verdensbanken; 2017.
- Acup C, Bardosh KL, Picozzi K, Waiswa C, Welburn SC. Faktorer som påvirker passiv overvåking for T. b. rhodesiense menneskelig afrikansk trypanosomiasis i Uganda. Acta Trop. 2017; 165: 230-9.
- Wang H, Kilmartin L. Sammenligning av sosial og økonomisk atferd i landlig og urban by i Uganda: innsikt fra bruk av mobil taletjeneste. J Urban Technol. 2014; 21 (2): 61-89.
- QGIS Development Team. QGIS Geographic Information System 2018. Tilgjengelig fra: http://qgis.osgeo.org.
- Verdens helseorganisasjon. Akutt- og traumepleie Genève, Sveits. 2018. Tilgjengelig fra: https://www.who.int/emergencycare/activities/en/.
- Hartung C, Lerer A, Anokwa Y, Tseng C, Brunette W, Borriello G. Åpent datasett: verktøy for å bygge informasjonstjenester for utviklingsregioner. I: Proceedings of the 4th ACM / IEEE International Conference on Information and Communication Technologies and Development. London: ACM; 2010. s. 1-12.
- Nielsen K, Mock C, Joshipura M, Rubiano AM, Zakariah A, Rivara F. Vurdering av status som prehospital care i 13 lav- og mellominntektsland. Prehosp Emerg Care. 2012; 16 (3): 381-9.
FORFATTERE
Albert Ningwa: Institutt for sykdomskontroll og miljøhelse, Makerere University School of Public Health, Kampala, Uganda
Kennedy Muni: Institutt for epidemiologi, University of Washington, Seattle, WA, USA
Frederick Oporia: Institutt for sykdomskontroll og miljøhelse, Makerere University School of Public Health, Kampala, Uganda
Joseph Kalanzi: Institutt for akuttmedisinske tjenester, Helsedepartementet, Kampala, Uganda
Esther Bayiga Zziwa: Institutt for sykdomskontroll og miljøhelse, Makerere University School of Public Health, Kampala, Uganda
Claire Biribawa: Institutt for sykdomskontroll og miljøhelse, Makerere University School of Public Health, Kampala, Uganda
Oliven Kobusingye: Institutt for sykdomskontroll og miljøhelse, Makerere University School of Public Health, Kampala, Uganda
LES OGSÅ
EMS I Uganda - Uganda Ambulance Service: When Passion Meets Offer
Uganda for graviditet med Boda-Boda, motorsykkeltaxier som brukes som motorsykkelambulanser
Uganda: 38 nye ambulanser for paven Francis
KILDER
BMS: BioMed Central - Tilstanden for akuttmedisinske tjenester og akutt helsetjenester i Uganda: funn fra en nasjonal tverrsnittsundersøkelse
Peer vurderinger: Tilstanden for akuttmedisinske tjenester og akutt helsetjenester i Uganda: funn fra en nasjonal tverrsnittsundersøkelse
School of Public Health College of Health Sciences, Makerere University
WHO: legevakt



