Kapnografi i ventilasjonspraksis: hvorfor trenger vi en kapnografi?
Ventilasjon må utføres riktig, tilstrekkelig overvåking er nødvendig: kapnografen spiller en presis rolle i dette
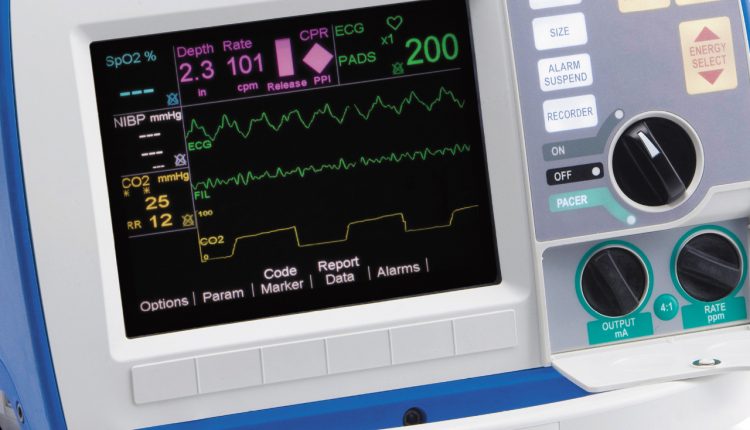
Kapnografen i den mekaniske ventilasjonen til pasienten
Ved behov skal mekanisk ventilasjon i prehospital fase utføres korrekt og med omfattende overvåking.
Det er viktig ikke bare å få pasienten til sykehus, men også for å sikre høy sjanse for bedring, eller i det minste ikke å forverre alvorlighetsgraden av pasientens tilstand under transport og pleie.
Dagene med enklere ventilatorer med minimale innstillinger (frekvens-volum) er en saga blott.
De fleste pasienter som trenger mekanisk ventilasjon har delvis bevart spontan pusting (bradypné og hypoventilasjon), som ligger midt i "intervallet" mellom fullstendig apné og spontan pusting, hvor oksygeninnånding er tilstrekkelig.
ALV (Adaptiv lungeventilasjon) generelt bør være normoventilasjon: hypoventilasjon og hyperventilering er begge skadelige.
Effekten av utilstrekkelig ventilasjon på pasienter med akutt hjernepatologi (slag, hodetraume, etc.) er spesielt skadelig.
Skjult fiende: hypokapni og hyperkapni
Det er velkjent at pusting (eller mekanisk ventilasjon) er nødvendig for å forsyne kroppen med oksygen O2 og fjerne karbondioksid CO2.
Skaden av oksygenmangel er åpenbar: hypoksi og hjerneskade.
Overskudd av O2 kan skade epitelet i luftveiene og alveolene i lungene, men når man bruker en oksygenkonsentrasjon (FiO2) på 50 % eller mindre, vil det ikke være noen betydelig skade fra "hyperoksygenering": det ikke-assimilerte oksygenet vil ganske enkelt bli fjernet med utpust.
CO2-utskillelse avhenger ikke av sammensetningen av den tilførte blandingen og bestemmes av minuttventilasjonsverdien MV (frekvens, f.eks. tidalvolum, Vt); jo tykkere eller dypere pusten er, jo mer CO2 skilles ut.
Ved manglende ventilasjon ('hypoventilasjon') – bradypné/overfladisk pust hos pasienten selv eller mekanisk ventilasjon 'mangler' hyperkapni (overskudd av CO2) i kroppen, hvor det er en patologisk utvidelse av cerebrale kar, en økning i intrakraniell trykk, hjerneødem og dens sekundære skade.
Men med overdreven ventilasjon (takypné hos en pasient eller overdreven ventilasjonsparametere), observeres hypokapni i kroppen, der det er patologisk innsnevring av hjernekarene med iskemi i seksjonene, og dermed også sekundær hjerneskade, og respiratorisk alkalose forverrer også alvorlighetsgraden av pasientens tilstand. Derfor bør mekanisk ventilasjon ikke bare være 'antihypoksisk', men også 'normokapnisk'.
Det finnes metoder for teoretisk å beregne mekaniske ventilasjonsparametere, slik som Darbinyans formel (eller andre tilsvarende), men de er veiledende og tar kanskje ikke hensyn til pasientens faktiske tilstand, for eksempel.
Hvorfor et pulsoksymeter ikke er tilstrekkelig
Selvsagt er pulsoksymetri viktig og danner grunnlaget for ventilasjonsovervåking, men SpO2-overvåking er ikke tilstrekkelig, det er en rekke skjulte problemer, begrensninger eller farer, nemlig: I de beskrevne situasjonene blir bruken av et pulsoksymeter ofte umulig. .
– Ved bruk av oksygenkonsentrasjoner over 30 % (vanligvis brukes FiO2 = 50 % eller 100 % med ventilasjon), kan reduserte ventilasjonsparametere (hastighet og volum) være tilstrekkelig for å opprettholde "normoksi" ettersom mengden O2 som leveres per respirasjonshandling øker. Derfor vil ikke pulsoksymeteret vise skjult hypoventilasjon med hyperkapni.
– Pulsoksymeteret viser ikke skadelig hyperventilering på noen måte, konstante SpO2-verdier på 99-100 % beroliger feilaktig legen.
– Pulsoksymeteret og metningsindikatorene er svært inerte, på grunn av tilførsel av O2 i det sirkulerende blodet og det fysiologiske døde rommet i lungene, samt på grunn av gjennomsnittet av avlesninger over et tidsintervall på det pulsoksymeterbeskyttede transportpuls, i tilfelle en nødhendelse (kretsutkobling, mangel på ventilasjonsparametere, etc.) n.) metning avtar ikke umiddelbart, mens en raskere respons fra legen er nødvendig.
– Pulsoksymeteret gir feil SpO2-avlesninger ved karbonmonoksid (CO)-forgiftning på grunn av at lysabsorpsjonen av oksyhemoglobin HbO2 og karboksyhemoglobin HbCO er lik, overvåking i dette tilfellet er begrenset.
Bruk av kapnografen: kapnometri og kapnografi
Ytterligere overvåkingsmuligheter som redder pasientens liv.
Et verdifullt og viktig tillegg til kontrollen av tilstrekkeligheten av mekanisk ventilasjon er konstant måling av CO2-konsentrasjonen (EtCO2) i utåndingsluften (kapnometri) og en grafisk fremstilling av syklisiteten til CO2-utskillelsen (kapnografi).
Fordelene med kapnometri er:
– Tydelige indikatorer i alle hemodynamiske tilstander, selv under HLR (ved kritisk lavt blodtrykk gjøres overvåking via to kanaler: EKG og EtCO2)
– Øyeblikkelig endring av indikatorer for eventuelle hendelser og avvik, for eksempel når respirasjonskretsen er frakoblet
– Vurdering av initial respirasjonsstatus hos en intubert pasient
– Sanntidsvisualisering av hypo- og hyperventilering
Ytterligere trekk ved kapnografi er omfattende: luftveisobstruksjon vises, pasientens forsøk på å puste spontant med behov for å utdype anestesi, hjertesvingninger på kartet med takyarytmi, en mulig økning i kroppstemperatur med økning i EtCO2 og mye mer.
Hovedmål med bruk av kapnograf i prehospital fase
Overvåking av suksessen til trakeal intubasjon, spesielt i situasjoner med støy og vanskeligheter med auskultasjon: det normale programmet med syklisk CO2-utskillelse med god amplitude vil aldri fungere hvis røret settes inn i spiserøret (auskultasjon er imidlertid nødvendig for å kontrollere ventilasjonen av de to lungene)
Overvåking av gjenoppretting av spontan sirkulasjon under HLR: metabolisme og CO2-produksjon øker betydelig i den "gjenopplivede" organismen, et "hopp" vises på kapnogrammet og visualiseringen forverres ikke med hjertekompresjoner (i motsetning til EKG-signalet)
Generell kontroll av mekanisk ventilasjon, spesielt hos pasienter med hjerneskade (slag, hodeskade, kramper, etc.)
Måling "i hovedstrømmen" (MAINSTREAM) og "i sidestrømmen" (SIDESTRAM).
Kapnografer er av to tekniske typer, ved måling av EtCO2 'i hovedstrømmen' plasseres en kort adapter med sidehull mellom endotrakealrøret og kretsen, en U-formet sensor plasseres på den, den passerende gassen skannes og bestemmes EtCO2 måles.
Ved måling 'i sidestrøm', blir en liten del av gassen tatt fra kretsen gjennom et spesielt hull i kretsen av sugekompressoren, matet gjennom et tynt rør inn i kapnografens kropp, hvor EtCO2 måles.
Flere faktorer påvirker nøyaktigheten av målingen, som konsentrasjonen av O2 og fuktighet i blandingen og måletemperaturen. Føleren må forvarmes og kalibreres.
I denne forstand ser sidestrømmålingen ut til å være mer nøyaktig, siden den reduserer påvirkningen av disse forvrengningsfaktorene i praksis.
Portabilitet, 4 versjoner av kapnografen:
- som en del av en nattbordsmonitor
- som en del av en multifunksjonell Defibrillator
- en minidyse på kretsen ('enheten er i sensoren, ingen ledning')
- en bærbar lommeenhet ('kropp + sensor på ledningen').
Vanligvis, når det refereres til kapnografi, forstås EtCO2-overvåkingskanalen som en del av en multifunksjonell 'nattbordsmonitor'; på intensivavdelingen er den permanent festet på utstyr hylle.
Selv om monitorstativet er avtakbart og kapnografmonitoren drives av et innebygd batteri, er det fortsatt vanskelig å bruke det når du flytter til leiligheten eller mellom redningskjøretøyet og intensivavdelingen, på grunn av vekten og størrelsen på monitorkoffert og umuligheten av å feste den til en pasient eller til en vanntett båre, hvor transporten fra leiligheten hovedsakelig ble utført.
Et mye mer bærbart instrument er nødvendig.
Lignende vanskeligheter oppstår når du bruker en kapnograf som en del av en profesjonell multifunksjonell defibrillator: dessverre har nesten alle fortsatt en stor størrelse og vekt, og tillater i realiteten ikke at for eksempel en slik enhet komfortabelt plasseres på en vanntett båre ved siden av pasienten når du går ned trapper fra en høy etasje; selv under drift oppstår ofte forvirring med et stort antall ledninger i enheten.
Les også
Emergency Live enda mer...Live: Last ned den nye gratisappen til avisen din for iOS og Android
Hva er hyperkapni og hvordan påvirker det pasientintervensjon?
Ventilasjonssvikt (hyperkapni): årsaker, symptomer, diagnose, behandling
Hvordan velge og bruke et pulsoksymeter?
Utstyr: Hva er et metningsoksymeter (pulsoksymeter) og hva er det for?
Grunnleggende forståelse av pulsoksymeteret
Tre daglige praksiser for å holde respiratorpasientene dine trygge
Medisinsk utstyr: Hvordan lese en vitale tegnmonitor
Ambulanse: Hva er en nødaspirator og når bør den brukes?
Livreddende teknikker og prosedyrer: PALS VS ACLS, hva er de vesentlige forskjellene?
Hensikten med å suge pasienter under sedasjon
Supplerende oksygen: Sylindre og ventilasjonsstøtter i USA
Grunnleggende luftveisvurdering: en oversikt
Ventilatorstyring: Ventilasjon av pasienten
Nødutstyr: Emergency Carry Sheet / VIDEO TUTORIAL
Defibrillatorvedlikehold: AED og funksjonsverifisering
Åndenød: Hva er tegnene på åndedrettsvansker hos nyfødte?
Sugeenhet for akutthjelp, løsningen i et nøtteskall: Spencer JET
Luftveisstyring etter en trafikkulykke: en oversikt
Trakealintubasjon: Når, hvordan og hvorfor lage en kunstig luftvei for pasienten
Hva er forbigående takypné hos nyfødte, eller neonatalt våtlungesyndrom?
Traumatisk pneumotoraks: Symptomer, diagnose og behandling
Diagnose av spenningspneumotoraks i felten: sug eller blåsing?
Pneumothorax og Pneumomediastinum: Redde pasienten med lungebarotraume
ABC, ABCD og ABCDE-regel i akuttmedisin: Hva redningsmannen må gjøre
Multippel ribbeinfraktur, slagebryst (ribbvolet) og pneumothorax: en oversikt
Intern blødning: definisjon, årsaker, symptomer, diagnose, alvorlighetsgrad, behandling
Forskjellen mellom AMBU ballong og pusteballnød: fordeler og ulemper med to essensielle enheter
Vurdering av ventilasjon, respirasjon og oksygenering (pust)
Oksygen-ozonterapi: For hvilke patologier er det indisert?
Forskjellen mellom mekanisk ventilasjon og oksygenterapi
Hyperbarisk oksygen i sårhelingsprosessen
Venøs trombose: fra symptomer til nye medikamenter
Hva er intravenøs kanylering (IV)? De 15 trinnene i prosedyren
Nesekanyle for oksygenterapi: hva det er, hvordan det er laget, når det skal brukes
Nesesonde for oksygenterapi: hva det er, hvordan det er laget, når det skal brukes
Oksygenredusering: Driftsprinsipp, bruk
Hvordan velge medisinsk sugeenhet?
Holter Monitor: Hvordan fungerer det og når er det nødvendig?
Hva er pasienttrykkbehandling? Et overblikk
Head Up Tilt Test, hvordan testen som undersøker årsakene til Vagal Syncope fungerer
Hjertesynkope: hva det er, hvordan det diagnostiseres og hvem det påvirker
Cardiac Holter, egenskapene til 24-timers elektrokardiogrammet



