Koinfekcje bakteryjne u pacjentów z COVID-19: jakie konsekwencje dla obrazu klinicznego i leczenia?
Koinfekcje bakteryjne u pacjentów z COVID-19: artykuł „Kiedy dwa w cenie jednego to nie okazja: oszacowanie chorobowości i mikrobiologia koinfekcji bakteryjnych u pacjentów z COVID-19” (PDF na końcu), z której zaczerpnięto część tytułu, prowadzi do trafnych refleksji na temat koinfekcji i COVID-19, które należy pogłębić i sugeruje lekturę przeglądu literatury przedmiotu.
Częstość występowania i mikrobiologia współistniejących zakażeń bakteryjnych u pacjentów z zakażeniem SARS-CoV-2 nie są jeszcze dobrze poznane.
Wiemy, że u osób z wirusowymi infekcjami dróg oddechowych obecność współistniejącej infekcji bakteryjnej wiązała się ze słabymi wynikami klinicznymi.
Na przykład u pacjentów z grypą nakładające się zakażenie bakteryjne występuje u 20-30% pacjentów i wiąże się ze zwiększonym wstrząsem, wentylacją mechaniczną i śmiertelnością.
Podobnie, u dzieci z ciężką infekcją syncytialnym wirusem oddechowym (RSV), liczne badania wykazały nakładanie się częstości występowania bakteryjnego zapalenia płuc w ponad 30%, co wiązało się ze zwiększonym czasem trwania wentylacji mechanicznej.
Badanie wskaźników i mikrobiologii współzakażeń bakteryjnych u pacjentów z wirusowymi infekcjami dróg oddechowych może pomóc w ustaleniu empirycznej antybiotykoterapii, zrozumieniu rokowań i rozpoznaniu patogenezy koinfekcji wirusowo-bakteryjnych.
Koinfekcje i COVID-19: „żywy szybki przegląd” z metaanalizą do ciągłej aktualizacji
Living Reviews to recenzje, które są stale aktualizowane poprzez uwzględnianie odpowiednich nowych dowodów, gdy tylko staną się dostępne.
Langford i jego koledzy przeprowadzili żywy, szybki przegląd badań („Koinfekcja bakteryjna i wtórna infekcja u pacjentów z COVID-19: żywy szybki przegląd i metaanaliza” / PDF) badań, w których oceniano wskaźniki bakteryjnego zapalenia płuc lub infekcji przepływu krwi u pacjentów z COVID-19.
Badania zostały włączone do przeglądu, jeśli:
- ocenili pacjentów z potwierdzonym COVID-19 i
- zgłosili częstość występowania ostrej infekcji bakteryjnej.
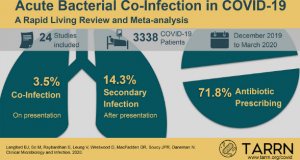
Spośród 1308 początkowo wybranych badań 24 kwalifikowały się i włączono do przeglądu, w sumie 3338 pacjentów z COVID-19 ocenianych pod kątem ostrej infekcji bakteryjnej.
W metaanalizie koinfekcja bakteryjna (oszacowana w momencie prezentacji) stwierdzono u 3.5% pacjentów (95% CI 0.4-6.7%), a wtórne zakażenie bakteryjne u 14.3% pacjentów (95% CI 9.6-18.9%).
Ogólny odsetek pacjentów z COVID-19 z zakażeniem bakteryjnym wyniósł 6.9% (95% CI 4.3-9.5%). Infekcja bakteryjna występowała częściej u krytycznych pacjentów (8.1%, 95% CI 2.3-13.8%).
W 11/24 badaniach (45.8%) odnotowano osobliwe gatunki bakteryjnych współpatogenów, co stanowi mniej niż 14% pacjentów ze zgłoszonymi zakażeniami.
Najczęściej zgłaszanymi organizmami były Mycoplasma (11 pacjentów, 3 zaznaczono jako M. pneumoniae), Haemophilus influenzae (5 pacjentów) i Pseudomonas aeruginosa (5 pacjentów).
W 14 badaniach odnotowano odsetek pacjentów otrzymujących antybiotyki. W tych badaniach większość pacjentów otrzymywała antybiotyki (71.8%, CI 95% 56.1 i 87.7%).
Przepisywane antybiotyki miały na ogół szerokie spektrum działania, z fluorochinolonami i cefalosporynami trzeciej generacji, które stanowią 74% przepisywanych antybiotyków.
Zdaniem autorów koinfekcja bakteryjna występuje stosunkowo rzadko u pacjentów hospitalizowanych z powodu COVID-19, a większość z nich może nie wymagać empirycznego leczenia przeciwbakteryjnego.
 Toronto Antimicrobial Resistance Research Network (TARRN) przygotowało na razie specjalną część swojej strony internetowej z nieoptymalną grafiką, w której aktualizacje tej żywej recenzji zostaną opublikowane.
Toronto Antimicrobial Resistance Research Network (TARRN) przygotowało na razie specjalną część swojej strony internetowej z nieoptymalną grafiką, w której aktualizacje tej żywej recenzji zostaną opublikowane.
Niski odsetek pacjentów z COVID-19 z koinfekcjami bakteryjnymi: kolejna synteza danych
Kolejny przegląd systematyczny i metaanaliza Koinfekcje u osób z COVID-19: przegląd systematyczny i metaanaliza opublikowana w sierpniu, ale obejmująca badania zidentyfikowane do kwietnia, podkreśla między innymi:
- koinfekcje bakteryjne były związane ze śmiertelnością w poprzednich pandemiach grypy
- odsetek chorych na COVID-19 ze współzakażeniem bakteryjnym jest niższy niż w przypadku pandemii grypy
- wyższy odsetek krytycznych pacjentów ma koinfekcje bakteryjne
- profile współpatogenów bakteryjnych są inne niż w przypadku koinfekcji grypy
- rozpoznanie koinfekcji grzybiczej jest trudne, ale u pacjentów w stanach krytycznych istnieje silne podejrzenie
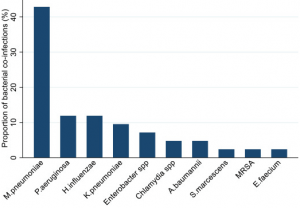
Rysunek przedstawia patogeny bakteryjne wykryte u pacjentów z COVID-19 jako procent (%) całkowitej liczby wykryć (n = 27).
Legenda: M pneumoniae - Mycoplasma pneumoniae; P aeruginosa – Pseudomonas aeruginosa; H influenzae –Haemophilus influenzae; K pneumoniae –Klebsiella pneumoniae, A baumannii –Acinetobacter baumannii, S marcescens - Serratia marcescens, MRSA - Staphylococcus aureus resistente alla meticillina; E faecium –Enterococcus faecium.
Syntetyzowane są również inne koinfekcje wirusowe.
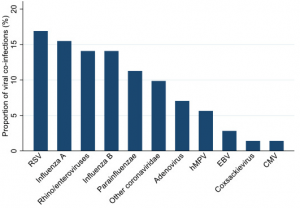 Metaanaliza wykazała, że ogółem 7% hospitalizowanych pacjentów COVID-19 miało współistniejącą infekcję bakteryjną, co wzrosło do 14% w badaniach obejmujących tylko pacjentów intensywnej terapii.
Metaanaliza wykazała, że ogółem 7% hospitalizowanych pacjentów COVID-19 miało współistniejącą infekcję bakteryjną, co wzrosło do 14% w badaniach obejmujących tylko pacjentów intensywnej terapii.
Również w tym przypadku autorzy doszli do wniosku, że niewielki odsetek pacjentów z COVID miał współistniejącą infekcję bakteryjną: mniejszą niż w przypadku poprzednich pandemii grypy.
Wyniki te nie potwierdzają rutynowego stosowania antybiotyków w leczeniu potwierdzonej infekcji COVID-19.
COVID-19 i koinfekcje: uogólnione stosowanie antybiotyków i czyhający wróg
Autorzy badania „Koinfekcje bakteryjne w COVID-19: niedoceniany przeciwnik” (PDF) zwracają uwagę, że wtórne infekcje bakteryjne, chociaż rzadziej niż w poprzednich pandemiach grypy, nadal dotykają niektórych pacjentów z COVID-19.
Mycoplasma pneumoniae, Staphylococcus aureus, Legionella pneumophila, Streptococcus pneumoniae, Haemophilus i Klebsiella spp. są głównymi izolowanymi gatunkami, które przytaczają autorzy; należy również wspomnieć o współzakażeniu Mycobacterium tuberculosis.
Częstość współzakażeń bakteryjnych wzrasta u pacjentów przyjętych na oddziały intensywnej terapii, a choroby te mogą być spowodowane nadkażeniami przez oporne na antybiotyki bakterie szpitalne.
Podkreśla to pilną potrzebę dokonania przeglądu częstych i empirycznych recept na antybiotyki o szerokim spektrum działania u pacjentów z COVID-19, zwracając większą uwagę na badania oparte na dowodach i poszanowaniu zasad zarządzania środkami przeciwdrobnoustrojowymi.
Kiedy dwa w cenie jednego to nie okazja: szacowanie częstości i mikrobiologii koinfekcji bakteryjnych u pacjentów z COVID-19 ″
Kiedy dwie w cenie jednej to nie okazja szacująca częstość występowania i mikrobiologię koinfekcji bakteryjnych u pacjentów z COVID-19Bakteryjne koinfekcje w COVID-19: niedoceniany przeciwnik
Koinfekcje bakteryjne w COVID-19Czytaj także:
COVID-19 u osób z zespołem Downa: śmiertelność do 10 razy wyższa. Studium ISS
Bakterie oporne na antybiotyki: ważne odkrycie Australii