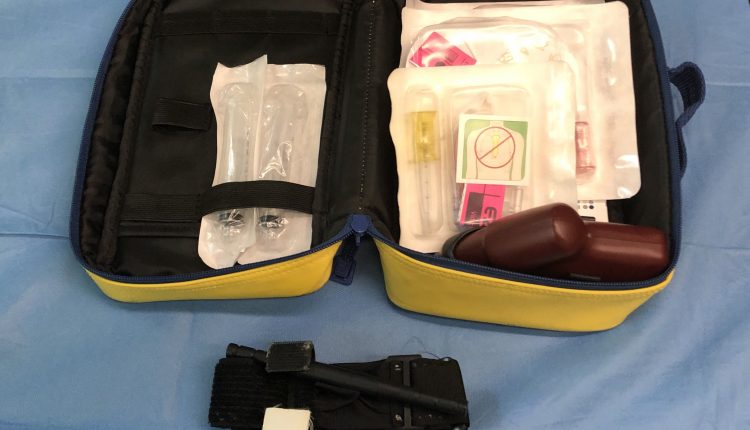
Torniquete e acesso intraósseo: controle maciço do sangramento
Em caso de sangramento maciço, o controle oportuno do sangramento e o acesso vascular imediato podem fazer a diferença entre a vida e a morte de um paciente. Neste artigo, relataremos um estudo de caso italiano sobre o uso de um torniquete e acesso intraósseo.
O sistema de atendimento de emergência 118 de Trieste (Itália) decidiu atribuir o dispositivo de acesso intraósseo EZ-IO® a todos os serviços de ambulância ALS da área. O objetivo é equipar ambulâncias em caso de hemorragia grave e para treinar os médicos que trabalham no ambiente pré-hospitalar no tratamento de hemorragias juncionais e de membros maciças. Eles aderiram à campanha “Stop the bleed”, promovida pelo American College of Surgeon e importada para a Itália pela Società Italiana di Chirurgia d'Urgenza e del Trauma (Sociedade Italiana de Cirurgia de Emergência e Trauma). O uso de um torniquete e o acesso intraósseo pode significar uma mudança importante no tratamento de sangramentos tão complicados.
Autores: Andrea Clemente, Mauro Milos, Alberto Peratoner SSD 118 Trieste - Departamento de Emergência (attività integrata di Emergenza, Urgenza ed Accettazione). Azienda Sanitaria Universitaria Giuliano Isontina
Acesso intraósseo: torniquete e sangramento maciço
Todos os anos, o trauma é responsável por uma porcentagem significativa da mortalidade em todo o mundo. A Organização Mundial da Saúde estimou que em 2012, 5.1 milhões de pessoas morreram por causa de eventos traumáticos, o que corresponde a 9.2% das mortes no mundo (taxa de mortalidade verificada em 83 casos por 100,000 habitantes). 50% das mortes ocorreram entre 15 e 44 anos, com uma taxa de mortalidade masculina duas vezes maior que a das mulheres (1).
Na Itália, os eventos de trauma são responsáveis por 5% do total de mortes anuais (2). Corresponde a cerca de 18,000 mortes, das quais:
- acidentes de viação: 7,000 mortes
- acidentes domésticos: 4,000 mortes
- acidentes de trabalho: 1,300 mortes
- atos de delinqüência / ou automutilação: 5,000 mortes
Muitos são causados por mais de 1 milhão de internações hospitalares, o equivalente a cerca de 10% do total de internações anuais (3).
O choque hemorrágico é a segunda principal causa de morte após lesões no sistema nervoso central, independentemente do mecanismo 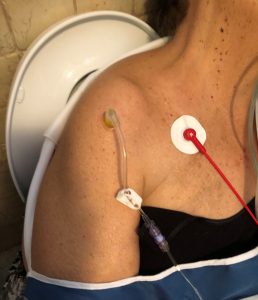 de trauma. A hemorragia é responsável por 30-40% das mortes por trauma e 33-56% ocorrem em ambiente extra-hospitalar (4).
de trauma. A hemorragia é responsável por 30-40% das mortes por trauma e 33-56% ocorrem em ambiente extra-hospitalar (4).
Para ser o mais eficaz possível, o tratamento da hemorragia deve ser realizado o mais rápido possível após a ocorrência do dano. O sangramento maciço pode levar rapidamente à chamada "tríade da morte por trauma" ou "tríade letal": hipotermia, coagulopatia e acidose metabólica.
O sangramento maciço diminui o transporte de oxigênio e pode causar hipotermia com consequente alteração da cascata de coagulação. Na ausência de oxigênio e nutrientes normalmente transportados pelo sangue (hipoperfusão), as células mudam para o metabolismo anaeróbico, causando a liberação de ácido lático, corpos cetônicos e outros componentes ácidos que diminuem o pH do sangue causando acidose metabólica. A acidez aumentada danifica tecidos e órgãos do corpo e pode reduzir o desempenho do miocárdio, comprometendo ainda mais o transporte de oxigênio.
Torniquete e acesso intraósseo: manobras que salvam vidas
Com os conflitos no Iraque e no Afeganistão, aprendemos que o uso imediato de um torniquete e bandagens hemostáticas é essencial em manobras que salvam vidas. Uma maneira muito eficiente de responder, estudada em profundidade pelo Comitê de Tratamento Tático de Acidentes de Combate do Exército dos EUA (C-TCCC). A implementação das diretrizes do TCCC levou a uma redução significativa no número de mortes por hemorragias nas extremidades (5).
Graças a uma profunda experiência desenvolvida em nível militar, esses métodos de tratamento começaram a se espalhar também no cenário civil, acima de tudo, após ataques terroristas como o ocorrido durante a Maratona de Boston em 2013 (6).
Ações rápidas de salvar vidas para o controle das hemorragias por socorristas, incluindo os participantes, podem significar um ponto crucial na redução de mortes evitáveis (7). Nos Estados Unidos, uma das estratégias que se mostrou eficaz na redução da mortalidade por hemorragia maciça foi equipar o pessoal de saúde e os socorristas (polícia e bombeiros) com dispositivos de controle de hemorragia e treinamento (8).
Nos serviços médicos de emergência comuns e diários, o curativo de compressão usado em hemorragias maciças geralmente é inadequado. Só é eficaz quando a compressão manual direta é realizada, o que nem sempre pode ser garantido no caso de múltiplas lesões ou maxi emergências (5).
É por isso que muitas organizações de emergência usam um torniquete. Ele tem apenas um objetivo: evitar choque hemorrágico e sangramento maciço de um membro. Foi cientificamente comprovado que sua aplicação é, sem dúvida, salva vidas. Pacientes que sofrem choque hipovolêmico traumático têm um prognóstico estatisticamente grave com baixas taxas de sobrevida. Evidências coletadas no campo militar mostram que as pessoas feridas às quais o torniquete foi aplicado antes do início do choque hipovolêmico têm uma taxa de sobrevivência de 90%, em comparação com 20% quando o torniquete foi aplicado após os primeiros sintomas de choque (9).
O uso precoce de torniquete reduz a necessidade de reintegração volêmica com cristaloides em ambiente extra-hospitalar (hemodiluição, hipotermia) e hemoderivados em ambiente hospitalar (coagulopatias), evitando agravar ainda mais os fatores envolvidos na tríade letal (10).
Durante o conflito no Vietnã, 9% das mortes foram causadas por sangramento. Nos conflitos de hoje, foi reduzido para 2% graças ao treinamento sobre o uso de um torniquete e sua difusão generalizada. A taxa de sobrevivência entre soldados tratados com torniquete vs. aqueles em que não foi aplicado é de 87% vs. 0% (9). A análise de 6 estudos internacionais relatou uma taxa de amputação de 19% dos membros envolvidos.
Essas amputações foram provavelmente causadas pela grande extensão de lesões primárias e não descritas como complicações secundárias ao uso de torniquete (11). Em dois grandes estudos militares, verificou-se que a taxa de complicações devido ao uso de torniquete variou de 0.2% (12) a 1.7% (9). Outros estudos mostraram uma ausência de complicações de torniquete permanecendo no local entre 3 e 4 horas (13.14).
Temos que considerar 6 horas como o limite máximo para a sobrevivência do membro (15). A campanha "Stop the Bleed" foi promovida nos EUA por um grupo de trabalho entre várias agências convocadas pelo Departamento de Segurança Interna da "Equipe do Conselho Nacional de Segurança" da Casa Branca, com o objetivo de aumentar a resiliência da população, aumentando conscientização das ações básicas para impedir o sangramento com risco de vida causado por eventos acidentais da vida cotidiana e por eventos desastrosos de natureza natural ou terrorista.
O “Comitê de Trauma” do Colégio Americano de Cirurgiões e o Consenso de Hartford estão entre os principais promotores desta campanha. O sangramento não controlado é considerado a principal causa de morte evitável por trauma, enquanto a pedra angular da intervenção oportuna é o uso de espectadores como socorristas para gerenciar sangramentos maciços até a chegada do resgate profissional, depois de ter verificado que a intervenção é eficaz nos primeiros 5 anos. -10 minutos.
Os praticantes do sistema 118 Trieste participaram do curso "Stop the Bleed", importado para a Itália pela Sociedade Italiana de Cirurgia de Urgência e Trauma. O objetivo é padronizar o comportamento no uso correto do torniquete, atualmente disponível em todos os veículos de resgate da Província.
Sobre torniquete e acesso intraósseo
No ambiente pré-hospitalar, muitas vezes é essencial garantir um acesso vascular rápido, mas o posicionamento geralmente é 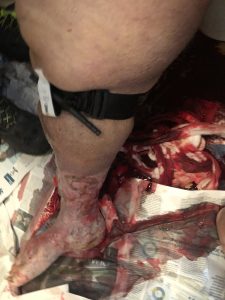 problemático (16,17). O acesso venoso periférico permanece o padrão, mas se as funções vitais estiverem comprometidas, sua recuperação pode ser difícil ou pode demorar muito.
problemático (16,17). O acesso venoso periférico permanece o padrão, mas se as funções vitais estiverem comprometidas, sua recuperação pode ser difícil ou pode demorar muito.
Fatores ambientais como pouca iluminação, espaço limitado, paciente difícil ou fatores clínicos, como vasoconstrição periférica em pacientes em choque ou hipotérmicos, os pobres ativos venosos devido à terapia intravenosa ou obesidade podem dificultar a obtenção de acesso venoso periférico.
Vítimas de trauma com dinâmica aumentada, parada cardíaca ou sepse podem requerer acesso vascular imediato.
Em pacientes pediátricos, obter acesso vascular pode ser tecnicamente difícil (18). A taxa de sucesso no posicionamento do acesso venoso periférico na primeira tentativa fora do hospital é de 74% (19.20) e é reduzida para menos de 50% em caso de parada cardíaca (20). Pacientes em choque hemorrágico requerem, em média, 20 minutos para obter acesso venoso periférico (21).
Torniquete e acesso intraósseo: a alternativa válida ao acesso venoso periférico é o acesso intraósseo: é obtido muito mais rapidamente do que a recuperação da veia periférica (50±9 s vs 70±30 s) (22). No ambiente intra-hospitalar em pacientes com RAC com veias periféricas indisponíveis, o acesso intraósseo mostrou maior taxa de sucesso em menos tempo do que CVC colocação (85% vs 60%; 2 min vs 8 min) (23), além disso o procedimento não requer a interrupção das compressões torácicas e, consequentemente, pode melhorar a sobrevida do paciente (24).
O Conselho Europeu de Reanimação também recomenda o acesso intraósseo como uma alternativa válida em caso de falha em encontrar a veia periférica no paciente adulto (25) e como a primeira escolha no paciente pediátrico (26).
Em abril de 2019, o sistema de acesso intraósseo EZ-IO® foi operacionalizado em todas as ambulâncias de resgate avançadas ASUITS 118 após o treinamento de enfermeiros e a disseminação dos procedimentos operacionais, anteriormente apenas o sistema de automedicação estava equipado.
A difusão do controle para todas as ambulâncias permite garantir rapidamente o acesso vascular, reduzir o tempo de tratamento e aumentar ainda mais a qualidade dos serviços prestados aos cidadãos. Vários estudos demonstraram que o EZ-IO® é um sistema eficaz de recuperação de acesso intra-ósseo: a taxa geral de sucesso é muito alta (99.6% 27; 98.8% 28; 90% 29), bem como a taxa de sucesso na primeira tentativa ( 85.9% 27; 94% 28; 85% 23) e é caracterizada por uma curva de aprendizado muito rápida (29). O acesso intraósseo é equivalente ao acesso venoso periférico em termos de farmacocinética e eficácia clínica (30) e a taxa de complicações é inferior a 1% (24).
Sobre o acesso intraósseo e o uso de torniquete, relato de caso
Relato de caso:
6.35h118: o sistema XNUMX Trieste foi ativado pela Sala Regional de Operações Médicas de Emergência da FVG para responder a um código amarelo traumático em casa.
6.44h70: a ambulância chegou ao local e a equipe foi acompanhada pelos familiares do paciente no banheiro. Uma mulher obesa de XNUMX anos, sentada no vaso sanitário e inconsciente (GCS 7 E 1 V2 M 4). Respiração roncando, palidez, sudorese, pulso carotídeo pouco perceptível, tempo de enchimento capilar > 4 segundos. Uma grande mancha de sangue aos pés do paciente; úlceras vasculares eram evidentes nos membros inferiores e uma toalha, também encharcada de sangue, era enrolada na panturrilha direita.
6.46hXNUMX: código vermelho. A automedicação foi solicitada e eles tiveram que pedir assistência aos bombeiros para auxiliar o transporte da paciente, considerando sua condição de peso e o espaço limitado disponível. Quando a toalha foi removida, uma hemorragia de provável ruptura vascular foi detectada na ulcuscruris, localizada na parte posterior da panturrilha.
Era impossível garantir compressão direta eficaz e dedicar um operador para esse fim. Então, eles imediatamente aplicaram o Torniquete de Aplicação de Combate (CAT), interrompendo o sangramento. Depois disso, nenhuma outra boca hemorrágica foi detectada.
A cabeça foi hiperestendida e aplicou O2 com 100% de FiO2 com o desaparecimento do ronco.
Dado o estado de choque e obesidade, era impossível encontrar acesso venoso periférico; portanto, após a primeira tentativa, o acesso intraósseo foi colocado na câmara umeral direita com sistema EZ-IO® com agulha de 45 mm.
O posicionamento correto do acesso foi confirmado: estabilidade da agulha, aspiração serosa de sangue e facilidade de infusão do impulso de 10 ml de SF. Solução fisiológica Iniciou-se a infusão de 500 ml com espremedor de bolsas e o membro foi imobilizado com uma mitela. Quando a monitorização do ECG foi realizada, 80 FC rítmica, AF e SpO2 não foram detectáveis.
Um curativo médico compressivo foi então aplicado no ponto de sangramento. Uma rápida coleta anamnéstica mostrou que o paciente sofria de hipertireoidismo, hipertensão arterial, dislipidemia, SAOS no CPAP noturno, fibrilação atrial no TAO. Também foi seguida de Cirurgia Plástica e Doenças Infecciosas para úlceras nos membros inferiores com dermo-hipodermita por MRSA, P. Mirabilis e P. Aeruginosa e em terapia com tapazol 5mg 8 horas, bisoprolol 1.25mg h 8, diltiazem 60mg a cada 8 horas, coumadina segundo EM R.
6.55h9; o automedicador chegou ao local. O paciente apresentou GCS 2 (E 2, V 5, M 80), FC 75r, PA 40/2, SpO98 2% e FiO100 1000%. Foi administrado XNUMX mg de ácido tranexâmico. Com a ajuda do Corpo de Bombeiros, o paciente foi mobilizado com um cadeira e depois em uma maca.
Na ambulância, o paciente recebeu GCS 13 (E 3, V 4, M 6), PA 105/80, FC 80r e SpO2 98% com FiO2 100%. Verificou-se que o acesso intraósseo do úmero direito havia deslocado durante as fases de mobilização; portanto, outro acesso intraósseo foi imediatamente colocado com sucesso na sede umeral esquerda e a infusão de fluidos continuou.
Diante da melhora dos parâmetros vitais, foi realizada terapia analgésica com fentanest 0.1mg e foram infundidos um total de 500ml de soro fisiológico e 200ml de ringeracetato. Às 7.25hXNUMX a ambulância, com o médico borda, deixado em código vermelho para o Cattinara Sala de emergência.
Cirurgião, departamento de ressuscitação e banco de sangue foram alertados. A ambulância chegou ao PS às 7.30hXNUMX.
O primeiro hemograma mostrou: hemoglobina 5 g / dL, hemácias 2.27 x 103µL, hematócrito 16.8%, enquanto para coagulação: INR 3.55, 42.3 segundos, razão 3.74. O paciente foi internado em medicina de emergência e submetido a hemotransfusões, totalizando 7 unidades de hematócritos concentrados e ciclo de antibióticos com dalbavancina e cefepima.
Garrote, sangramento maciço e acesso intraósseo: LEIA O ARTIGO ITALIANO
LEIA TAMBÉM
Torniquete: Pare de sangrar após um ferimento de bala
Entrevista com AURIEX - Evacuação médica tática, treinamento e controle de sangramento em massa
Torniquete ou nenhum torniquete? Dois especialistas em ortopedia falam sobre a substituição total do joelho
Cuidado tático em campo: como os paramédicos devem ser protegidos para enfrentar um campo de guerra?
Garrote, sangramento maciço e acesso intraósseo BIBLIOGRAFIA
1. Organização Mundial da Saúde. A magnitude e as causas das lesões. 2–18 (2014). doi: ISBN 978 92 4 150801 8
2. Giustini, M. OSSERVATORIO NAZIONAL AMBIENTE E TRAUMI (ONAT) Traumi: strada não solo. em Salute e Sicurezza Stradale: Inda Lunga del Trauma 571-579 (CAFI Editore, 2007).
3. Balzanelli, MG O suporte de funções vitais na paz política - Trauma Life Support (TLS). em Manual de Medicina de Emergência e Pronto Socorro 263–323 (CIC Edizioni Internazionali, 2010).
4. Kauvar, DS, Lefering, R. & Wade, CE Impacto da hemorragia no resultado do trauma: uma visão geral da epidemiologia, apresentações clínicas e considerações terapêuticas. J. Trauma60, S3-11 (2006).
5. Eastridge, BJ et al. Morte no campo de batalha (2001-2011): implicações para o futuro dos cuidados de combate a vítimas. J. Trauma Acute Care Surg.73, 431–437 (2012).
6. Walls, RM & Zinner, MJ A resposta da Maratona de Boston: por que funcionou tão bem? JAMA309, 2441-2 (2013).
7. Brinsfield, KH & Mitchell, E. O papel do Departamento de Segurança Interna em melhorar e implementar a resposta a atiradores ativos e eventos de vítimas em massa intencionais. Touro. Sou. Coll. Surg.100, 24–6 (2015).
8. Holcomb, JB, Butler, FK & Rhee, P. Dispositivos de controle de hemorragia: Torniquetes e curativos hemostáticos. Touro. Sou. Coll. Surg.100, 66–70 (2015).
9. Kragh, JF et al. Sobrevivência com o uso de torniquete de emergência para interromper o sangramento em traumas graves nos membros. Ann. Surg.249, 1-7 (2009).
10. Mohan, D., Milbrandt, EB & Alarcon, LH Black Hawk Down: A evolução das estratégias de ressuscitação em hemorragia traumática maciça. Crit. Care12, 1-3 (2008).
11. Bulger, EM et al. Uma diretriz pré-hospitalar baseada em evidências para controle de hemorragia externa: Comitê de Trauma do American College of Surgeons. Prehosp. Emerg. Care18, 163–73
12. Brodie, S. et al. Uso de torniquete em trauma de combate: experiência militar do Reino Unido. J. Spec. Oper. Med.9, 74-7 (2009).
13. Welling, DR, McKay, PL, Rasmussen, TE & Rich, NM Uma breve história do torniquete. J. Vasc. Surg.55, 286–290 (2012).
14. Kragh, JF et al. Lute contra a sobrevivência de vítimas com o uso de torniquete de emergência para parar o sangramento dos membros. J. Emerg. Med.41, 590-597 (2011).
15. Walters, TJ, Holcomb, JB, Cancio, LC, Beekley, AC & Baer, DG Emergency Tourniquets. Geléia. Coll. Surg.204, 185-186 (2007).
16. Zimmermann, A. & Hansmann, G. Intraosseous access. Emergências Neonatais A Pract. Guid. Resusc. Transp. Crit. Care Newborn Infants39, 117-120 (2009).
17. Olaussen, A. & Williams, B. Acesso intraósseo no ambiente pré-hospitalar: Revisão da literatura. Prehosp. Disaster Med.27, 468–472 (2012).
18. Lyon, RM & Donald, M. Acesso intra-ósseo no ambiente pré-hospitalar - opção de primeira linha ideal ou melhor resgate? Resuscitation84, 405–406 (2013).
19. Lapostolle, F. et al. Avaliação prospectiva da dificuldade de acesso venoso periférico em atendimento de emergência. Intensive Care Med.33, 1452–1457 (2007).
20. Reades, R., Studnek, JR, Vandeventer, S. & Garrett, J. Intraosseous versus intravenous vascular access durante a parada cardíaca fora do hospital: um ensaio controlado randomizado. Ann. Emerg. Med.58, 509-516 (2011).
21. Engels, PT et al. Uso de dispositivos intraósseos em trauma: uma pesquisa com praticantes de trauma no Canadá, Austrália e Nova Zelândia. Lata. J. Surg.59, 374-382 (2016).
22. Lamhaut, L. et al. Comparação do acesso intravenoso e intraósseo por equipes de emergência médica pré-hospitalar com e sem proteção contra QBRN equipamento. Reanimação81, 65–68 (2010).
23. Leidel, BA et al. Comparação do acesso vascular venoso intraósseo versus central em adultos sob ressuscitação no pronto-socorro com veias periféricas inacessíveis. Reanimação83, 40-45 (2012).
24. Petitpas, F. et al. Uso do acesso intra-ósseo em adultos: uma revisão sistemática. Crit. Care20, 102 (2016).
25. Soar, J. et al. Diretrizes do Conselho Europeu de Reanimação para Reanimação 2015: Seção 3. Suporte avançado à vida de adultos. Reanimação95, 100-47 (2015).
26. Maconochie, IK et al. Diretrizes do Conselho Europeu de Reanimação para Reanimação 2015. Seção 6. Suporte à vida pediátrica. Reanimação95, 223-248 (2015).
27. Helm, M. et ai. Implementação do dispositivo intraósseo EZ-IO® no Serviço Médico de Emergência em Helicópteros da Alemanha. Reanimação88, 43-47 (2015).
28. Reinhardt, L. et al. Quatro anos de sistema EZ-IO® no cenário de emergência pré-hospitalar. Cent. EUR. J. Med.8, 166-171 (2013).
29. Santos, D., Carron, PN, Yersin, B. & Pasquier, M. EZ-IO® implementação de dispositivo intraósseo em um serviço de emergência pré-hospitalar: Um estudo prospectivo e revisão da literatura. Resuscitation84, 440–445 (2013).
30. Von Hoff, DD, Kuhn, JG, Burris, HA & Miller, LJ O intraósseo é igual ao intravenoso? Um estudo farmacocinético. Sou. J. Emerg. Med.26, 31-38 (2008).



