Medical Corner - Tratamento das arritmias taquicardíacas na gravidez
Em comparação com a população não grávida, as arritmias cardíacas são raras na gravidez, com uma incidência de cerca de 1.2 por 1000 mulheres grávidas. No entanto, eles podem afetar negativamente a saúde da mãe e da criança, especialmente se levarem à hipoperfusão.
Portanto, abordá-los de forma emergencial é importante. Além disso, é importante entender que o manejo das arritmias na gravidez pode variar consideravelmente da paciente não grávida devido aos efeitos potenciais dos medicamentos antiarrítmicos e da eletroterapia com sedação. Portanto, esta é uma breve revisão da avaliação e do manejo da paciente grávida que pode se apresentar ao pronto-socorro com taquiarritmia. A bradicardia patológica é muito rara na gravidez e não será abordada neste artigo.
Manejo de arritmias taquicárdicas na gravidez: três casos
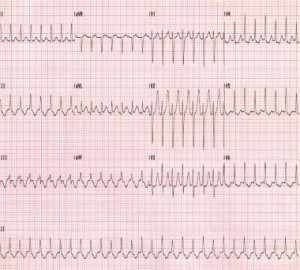
Caso 1: Uma mulher de 37 anos, G1P0, com aproximadamente 17 semanas de idade gestacional, se apresenta ao pronto-socorro (ED) com a queixa principal de coração acelerado. Ela nega qualquer história médica anterior. Sua frequência cardíaca é de 180 batimentos por minuto (bpm), mas, fora isso, seus sinais vitais estão dentro dos limites normais. Ela nega dor no peito. Seu eletrocardiograma (EKG) é mostrado abaixo:
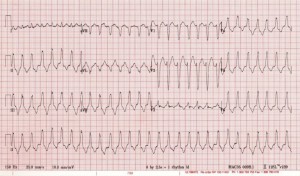
Caso 2: Uma mulher G21P1 de um ano de 0 com aproximadamente uma semana de idade gestacional 16 apresenta uma queixa principal de síncope. Ela chega ao pronto-socorro com uma queixa de tontura, mas está alerta, orientada e capaz de conversar. Ela se queixa de uma leve dor no peito. Sua frequência cardíaca é 160 bpm e sua pressão arterial é 85 / 60 mmHg. Seus outros sinais vitais estão dentro dos limites normais.
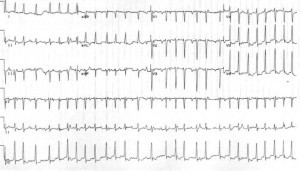
Caso 3: Uma mulher G40P4 de 10 anos da 3, com idade gestacional de aproximadamente 12 semanas, apresenta-se após sentir palpitações nos últimos dias. Ela nega dor no peito, síncope ou falta de ar. Ela nega qualquer histórico médico passado e nega tomar qualquer medicamento. Sua frequência cardíaca inicial é 165 bpm (irregular) e sua pressão arterial é 130 / 80 mmHg. O eletrocardiograma é mostrado da seguinte forma:
Fisiologia Geral: Breve Revisão
As arritmias na gravidez podem ser devidas a várias causas, incluindo doenças cardíacas congênitas, canalopatias e outras doenças cardíacas estruturais. Os exemplos incluem doença de Wolff Parkinson White, hipertensão pulmonar, síndrome de Marfan com uma raiz aórtica dilatada, displasia arritmogênica do ventrículo direito e até doença arterial coronariana.
Eles também podem ser causados por razões comumente vistas em pacientes não grávidas, como idiopática, infecção / sepse, anormalidades eletrolíticas, medicamentos, toxinas, êmbolos pulmonares e hipertireoidismo. Semelhante à população em geral, essas causas também devem ser consideradas ao avaliar a causa subjacente da arritmia.
Para algumas pacientes grávidas, uma arritmia pode ser recorrente de uma doença cardíaca previamente diagnosticada ou de uma apresentação pela primeira vez. Devido às muitas mudanças fisiológicas e tensões no sistema cardiovascular, a gravidez pode provocar arritmias em algumas mulheres com doença (s) cardíaca (s) estrutural (is) não diagnosticada (s).
Além disso, em mulheres com taquiarritmias conhecidas, a gravidez pode causar um risco aumentado de recorrência ou agravamento da disritmia. Uma história familiar e pessoal completa de doença cardíaca estrutural deve ser obtida, além de uma história familiar de morte súbita ou inexplicada.
As palpitações são geralmente benignas e as arritmias com risco de vida são raras em pacientes grávidas, mas a avaliação de arritmias mais graves é sempre necessária do ponto de vista da medicina de emergência. Como mencionado anteriormente, é importante avaliar causas reversíveis subjacentes, como infecção, hipertireoidismo e toxinas. No entanto, se nenhuma causa subjacente puder ser encontrada e / ou se o paciente estiver instável, o tratamento médico e / ou elétrico será necessário.
Ritmos instáveis
Em qualquer paciente instável, a American Heart Association (AHA) faz as seguintes recomendações (todas as recomendações de nível C - opinião de consenso de especialistas, estudos de caso ou padrão de atendimento):
(a) Coloque o paciente na posição de decúbito lateral esquerdo para aliviar a compressão aortocaval.
(b) Administre o 100% de oxigênio por máscara facial para tratar e prevenir a hipoxemia.
(c) Idealmente, o acesso intravenoso (IV) deve ser estabelecido acima do diafragma para garantir que os medicamentos possam ser adequadamente distribuídos na circulação (não obstruídos pelo útero gravídico)
(d) Avalie as causas subjacentes dos sintomas do paciente.
Porém, assim como em pacientes não grávidas com taquicardia instável que causa comprometimento hemodinâmico, a cardioversão por corrente contínua (CD) imediata está indicada. Em geral, a cardioversão com CD foi considerada segura em todos os trimestres da gravidez, mas apresenta um pequeno risco de induzir uma arritmia fetal. Portanto, é altamente recomendável que, quando possível, a cardioversão seja realizada com monitoramento fetal concomitante e disponibilidade de cesariana de emergência (cesariana). Mulheres em estágios mais avançados da gravidez devem ter sua pelve inclinada para a esquerda para aliviar a compressão da veia cava; entretanto, o processo, incluindo a dosagem de eletricidade, é o mesmo que em pacientes não grávidas. Doses mais altas de energia (até 360 J) em casos refratários ainda permanecem seguras para a mãe e o feto.
Opções de medicação para sedação (para cardioversão)
Este artigo também não pretende ser uma revisão da sedação segura na gravidez. No entanto, alguns excelentes artigos sobre sedação na gravidez incluem:
Neuman G, Koren G. ROTA DE MOTHERISK: Segurança da sedação processual na gravidez. J Obstet Gynaecol Can 2013; 35 (2): 168-73.
Shergill AK, Ben-Menachem T, Chandrasekhara V, et al. Diretrizes para endoscopia em mulheres grávidas e lactantes. Gastrointest Endosc. 2012; 76 (1): 18-24.
Taquiarritmias estáveis
A maioria das arritmias durante a gravidez é estável e pode ser tratada com terapias conservadoras. A terapia medicamentosa deve ser considerada em pacientes sintomáticos e / ou com taquiarritmias que podem levar a complicações hemodinâmicas ou fisiológicas negativas. Obviamente, qualquer comprometimento hemodinâmico agudo significativo deve levar o profissional a considerar a cardioversão, conforme mencionado na seção acima.
Além disso, como discutido anteriormente, uma história e um exame físico completos devem ser realizados para descartar quaisquer causas reversíveis da arritmia, como embolia pulmonar, hipertireoidismo, hemorragia ou infecções. Também é importante obter um histórico de episódios anteriores e / ou histórico de doenças cardíacas estruturais. Uma vez descartadas as causas reversíveis e uma história completa, uma arritmia estável primária que requer terapia medicamentosa pode ser considerada.
O risco de qualquer medicamento para a mãe e o feto deve ser revisto antes de sua administração. A maioria dos medicamentos antiarrítmicos não foi estudada sistematicamente na gravidez e, portanto, todos devem ser vistos como potencialmente prejudiciais na gravidez.
A maioria desses medicamentos é rotulada como uma categoria C da Food and Drug Administration (FDA), exceto para amiodarona e atenolol, que são rotulados como categoria D. Como uma revisão, a categoria C significa que o risco não pode ser descartado e qualquer medicamento da categoria C deve ser usado somente se os benefícios potenciais superarem quaisquer riscos potenciais para o feto. Categoria D significa que há evidência de risco. Pode haver um benefício deste medicamento, mas os pacientes devem ser informados de todos os riscos do medicamento antes de administrá-lo.
Deve-se observar que, a partir de junho de 2015, o FDA iniciou uma mudança na rotulagem da categoria de gravidez e que o uso de letras será eliminado gradualmente. No lugar das letras, será fornecido um resumo narrativo baseado no risco de cada medicamento.
Qualquer medicamento submetido ao FDA após 30 de junho de 2015 usará o novo formato imediatamente e que qualquer medicamento de prescrição anterior aprovado após junho de 2001 terá nova rotulagem dentro de 3-5 anos. Portanto, a partir de agora, a maioria desses medicamentos antiarrítmicos ainda está sob o rótulo da antiga categoria de letras, mas pode mudar no futuro.
O risco teratogênico também é o mais alto nas primeiras oito semanas após a fertilização e, portanto, deve-se considerar especialmente as mulheres no início da gravidez que recebem terapia medicamentosa (18). Isso não quer dizer que não haja risco nos outros estágios da gravidez, mas o risco para o feto é reduzido significativamente após as primeiras oito semanas.
Finalmente, deve-se lembrar que muitas das mudanças fisiológicas da gravidez afetarão o metabolismo das drogas. Algumas dessas alterações incluem aumento do volume plasmático, redução das proteínas plasmáticas, alterações na depuração renal de medicamentos e absorção gastrointestinal alterada. Os níveis de progesterona também aumentam, o que pode afetar o metabolismo hepático. Assim, é prudente administrar a menor dose efetiva de um medicamento nessa população de pacientes.
Conclusões
Embora existam algumas diferenças, o tratamento das arritmias taquicárdicas na gravidez é bastante semelhante ao da não gestante. A cardioversão DC deve sempre ser realizada em pacientes com instabilidade hemodinâmica. A cardioversão farmacológica das arritmias supraventriculares e ventriculares é possível no paciente. Nenhum medicamento é completamente seguro na gravidez, mas a maioria é classificada como categoria C na gravidez e se o benefício exceder o risco, o medicamento pode ser administrado. Amiodarona e atenolol são dois medicamentos que devem ser evitados na gestante, principalmente no primeiro trimestre. O controle da frequência com betabloqueadores ou bloqueadores dos canais de cálcio é uma opção em pacientes com taquicardia supraventricular que não são candidatos imediatos à cardioversão. O risco de derrame ainda deve ser considerado e os pacientes em risco devem ser anticoagulados com HBPM antagonistas da vitamina K (apenas no 2nd e 3rd trimestres e não no último mês de gravidez). Finalmente, monitoramento cardíaco próximo da mãe e do feto e disponibilidade de cesariana de emergência devem estar disponíveis sempre que indicação de medicação ou cardioversão. Finalmente, mas importante, consulta de obstetrícia e cardiologia é prudente sempre que uma paciente grávida com uma arritmia taquicárdica anormal se apresentar ao TA.
Resolução de caso
Caso 1: O paciente neste caso tem novo início AVNRT. Seus eletrólitos estão normais, sua função tireoidiana está normal e o diagnóstico de infecção é negativo. Como seus sinais vitais estão estáveis e ela nega dor no peito, impulso da adenosina 6mg IV é administrado. Seu ritmo volta ao ritmo sinusal normal e recebe alta com acompanhamento cardiológico e obstétrico rigoroso.
Caso 2: Este paciente tem taquicardia ventricular instável. Ela é cardioversão imediata com corrente contínua. No final, descobriu-se que ela apresentava taquicardia do trato de saída do ventrículo direito (VD). Foram consultadas obstetrícia e cardiologia e a paciente foi internada para acompanhamento cardíaco materno e fetal. Ela recebeu alta com um betabloqueador para acompanhamento profilático e cardiológico.
Caso 3: O último paciente tem fibrilação atrial com resposta ventricular rápida. Seu exame de infecção também é negativo e seus testes de função tireoidiana e eletrólitos são normais. Como seus sintomas estavam presentes há vários dias, o controle da taxa foi escolhido. Metoprolol foi dado e ela alcançou um controle adequado da taxa. Ela foi internada para um eco transesofágico antes da cardioversão e, eventualmente, foi cardiovertida de volta ao ritmo sinusal normal.