Síndrome do choque tóxico em emergências: o que é?
A síndrome do choque tóxico é uma condição clínica caracterizada pelo início rápido de febre, erupção cutânea, pressão arterial baixa e dor muscular
É causada principalmente por substâncias, chamadas toxinas, produzidas por bactérias como os estafilococos, que são capazes de causar uma grande reação inflamatória em todo o corpo.
O início dos sintomas da síndrome do choque tóxico é repentino, com:
- Febre;
- Calafrios;
- Mal-estar generalizado;
- Fraqueza;
- Dores de cabeça;
- Dor de garganta;
- Dores e dores musculares;
- Dor abdominal;
- vómitos e diarreia;
- Aparecimento em 24 horas de vermelhidão difusa e uniforme da pele seguida de descamação.
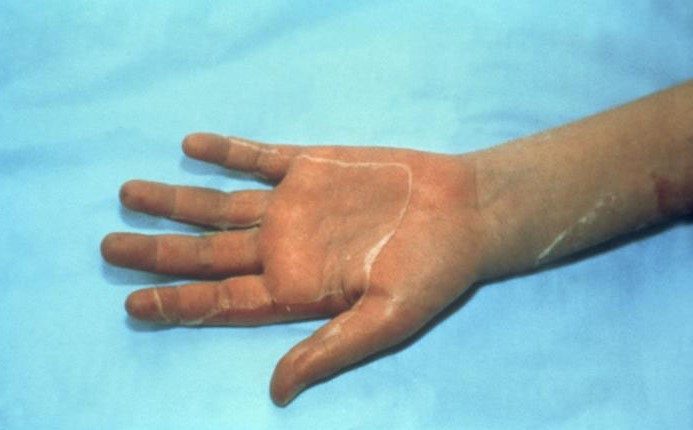
Dentro de 3 a 7 dias após o início, a descamação afeta as palmas das mãos e as solas dos pés.
O estado geral pode piorar progressivamente com envolvimento de múltiplos órgãos, caracterizado pelo aparecimento de:
- Pressão arterial baixa;
- insuficiência renal com eliminação de urina reduzida;
- Insuficiência hepática;
- Baixa contagem de plaquetas;
- Fluxo sanguíneo insuficiente para o cérebro, que pode se manifestar como sonolência, confusão, irritabilidade, agitação e alucinações.
O diagnóstico da síndrome do choque tóxico deve ser suspeitado em crianças saudáveis nas quais o início súbito de febre, erupção cutânea, pressão arterial baixa e sofrimento de múltiplos órgãos é observado
Os fatores de risco incluem:
- Em adolescentes pós-púberes pelo uso de tampões internos;
- história de cirurgia recente;
- infecções recentes da pele e dos tecidos moles, as partes mais superficiais do corpo.
O diagnóstico da síndrome do choque tóxico é baseado em critérios clínicos: febre, hipertensão, eritema difuso e descamação com envolvimento de pelo menos três órgãos e / ou aparelhos.
Deve ser demonstrado por exames de sangue e culturas que a doença não é causada por uma infecção.
Deve-se sempre obter sangue, tecido ou cultura vaginal em meninas menstruadas, mas o isolamento de Staphylococcus não é necessário para o diagnóstico: o isolamento da bactéria é observado em apenas 5% dos casos.
O monitoramento contínuo da função dos rins, fígado, medula óssea, coração e pulmões é essencial.
Investigações instrumentais (ressonância magnética e tomografia computadorizada) são necessárias em caso de isquemia ou edema cerebral.
Síndrome semelhante ao choque tóxico ou síndrome do choque tóxico estreptocócico (STSS) é uma variante muito semelhante à síndrome do choque tóxico (SST)
É causada pela toxina eritrogênica tipo A produzida por um tipo de Streptococcus, beta hemolítico A (SBEA). A porta de entrada é geralmente uma infecção cutânea de propagação rápida.
A síndrome do choque tóxico estreptocócico causa mais frequentemente a morte de células dos tecidos moles, erupção cutânea eritemato-máculo-papular generalizada, problemas de coagulação do sangue e danos ao fígado, enquanto a síndrome do choque tóxico estafilocócico causa mais frequentemente vômito, diarreia, erupção cutânea difusa, vermelhidão da mucosa, confusão mental, trombocitopenia .
A doença de Kawasaki tem várias características em comum com a síndrome do choque tóxico, mas geralmente é menos grave
Ambos estão associados a febre que não cede com antibióticos, vermelhidão das membranas mucosas e erupção cutânea eritematosa e descamação associada.
Muitos sintomas de choque tóxico s. no entanto, são raros ou ausentes na doença de Kawasaki, incluindo dor muscular difusa, vômitos, dor abdominal, diarreia, pressão arterial baixa e choque.
Síndrome inflamatória multissistêmica pediátrica relacionada a COVID-19:
Síndrome inflamatória de múltiplos órgãos caracterizada por febre, choque, inflamação do músculo cardíaco (miocardite), dor abdominal, quadro clínico semelhante à doença de Kawasaki.
Testes positivos para COVID-19 foram observados em alguns, mas não em todos os pacientes com essa síndrome clínica.
Febre das Montanhas Rochosas:
Causada pela Rickettsia rickettsii, é transmitida por carrapatos ixodidae.
Os sintomas básicos são febre alta, forte dor de cabeça e erupção na pele.
Pacientes com suspeita de choque tóxico s. deve ser internado imediatamente em terapia intensiva para terapia de suporte com infusão intravenosa e vasopressores para auxiliar a circulação sanguínea e, possivelmente, com intubação e ventilação assistida.
O tratamento com antibióticos intravenosos é altamente recomendado para todos os pacientes.
A antibioticoterapia deve ser prolongada até que o paciente não tenha mais febre, geralmente após 10-14 dias.
Em casos graves de síndrome do choque estafilocócico tóxico que não se resolvem com fluidos e medicamentos vasopressores, recomenda-se a terapia com imunoglobulina intravenosa.
Corticosteróides não são recomendados.
Leia também:
Acesso intraósseo, uma técnica que salva vidas no gerenciamento de choque de emergência



