
Ouganda are un SME? Un studiu discută despre echipamentul ambulanței și lipsesc profesioniști instruiți
Pe 9 iulie 2020, MUniversitatea akerere, Școala de Sănătate Publică a efectuat un sondaj specific asupra stării EMS și îngrijirilor acute de sănătate în Uganda. Au aflat că, la nivel sub-național, lipseau în principal echipamentele de ambulanță, cum ar fi întinzătorile de ambulanță, plăcile spinării și, de asemenea, lipsa unor profesioniști pregătiți.
Doar 16 (30.8%) din cei 52 de furnizori pre-spitalici evaluați aveau vehicule de urgență standard cu ambulanța necesară echipament, medicamente și personal pentru a răspunde corect la un scenariu de urgență. Așa a înțeles Universitatea Makerere după sondajul său din Uganda. Aceasta înseamnă că aproape 70% din ambulanţe în Uganda nu au capacitatea de îngrijire medicală în medii pre-spitalicești.
În fondul sondajului, ei au raportat că Ministerul Sănătății (MS) a recunoscut necesitatea îmbunătățirii serviciilor de ambulanță. Acest studiu are scopul de a stabili starea serviciilor medicale de urgență (EMS) și a îngrijirilor acute de sănătate în Uganda Aceștia au efectuat următoarea evaluare atât la nivel național, cât și la nivel sub-național, luând în considerare capacitatea EMS la nivel pre-spital și la unități, folosind instrumentul Organizației Mondiale a Sănătății (OMS) de evaluare a sistemelor de îngrijire de urgență (ECSSA).
Deși s-au făcut câteva studii pentru evaluarea asistenței pre-spitalicești din Kampala [7,8,9], nu se pare că nu s-a făcut niciun studiu pentru a evalua starea SM și a serviciilor de asistență acută în Uganda la nivel național.
Scopul studiului și elementele de bază: rolul profesioniștilor și al echipamentelor de ambulanță în EMS din Uganda
Ca sistem de servicii medicale de urgență (EMS), de asemenea, serviciile de ambulanță din Uganda ar trebui să organizeze toate aspectele de îngrijire oferite pacienților în mediul pre-spital sau în afara spitalului [1]. Paramedicii și EMT-urile (de asemenea, în rolul șoferilor de ambulanță) trebuie să gestioneze pacienții cu echipamente specifice de ambulanță. Scopul ar trebui să fie îmbunătățirea rezultatelor la pacienții cu afecțiuni critice, cum ar fi obstetrică, urgențe medicale, răni grave și alte boli grave sensibile la timp.
Îngrijirea prespitalicească nu este un domeniu limitat exclusiv la sectorul sănătății, în timp ce poate implica alte sectoare, cum ar fi poliția și pompierii. Pe lângă îngrijirea pre-spitalicească, rezultatele pacienților sunt foarte influențate de îngrijirea acută oferită la unitatea de sănătate primitoare [4]. Supraviețuirea și recuperarea pacientului depind de prezența personalului medical instruit corespunzător și de disponibilitatea echipamentului necesar de ambulanță, cum ar fi brancardie, spinal plăci, sistem de oxigen și așa mai departe, medicamente și consumabile în minutele și orele de la sosirea unui pacient în stare critică la o unitate medicală [5].
EMS din Uganda: lipsesc echipamentele de ambulanță și profesioniștii instruiți - Mărimea eșantionului și metodologia de eșantionare
Sistemul de sănătate din Uganda este organizat pe trei niveluri principale:
- spitale naționale de recomandare
- spitale regionale de recomandare
- spitale generale (raionale)
În raion, există centre de sănătate cu diferite capacități:
Centrul de sănătate I și II: cea mai de bază unitate medicală. Nu este potrivit pentru afecțiuni medicale grave [11];
Centrul de sănătate II și IV: cele mai cuprinzătoare servicii medicale.
Universitatea Makerere a obținut din MoH un cadru de eșantionare a tuturor instalațiilor de sănătate din Uganda și a stratificat lista pe regiuni de sănătate. Regiunile de sănătate au fost grupate în continuare în cele 4 regiuni geo-administrative ale Ugandei [12] (adică Nord, Est, Vest și Central) pentru a se asigura că fiecare regiune geo-administrativă a fost reprezentată în eșantion. În fiecare regiune geo-administrativă, echipa de studiu a selectat la întâmplare o regiune de sănătate (Fig. 1 - mai jos).
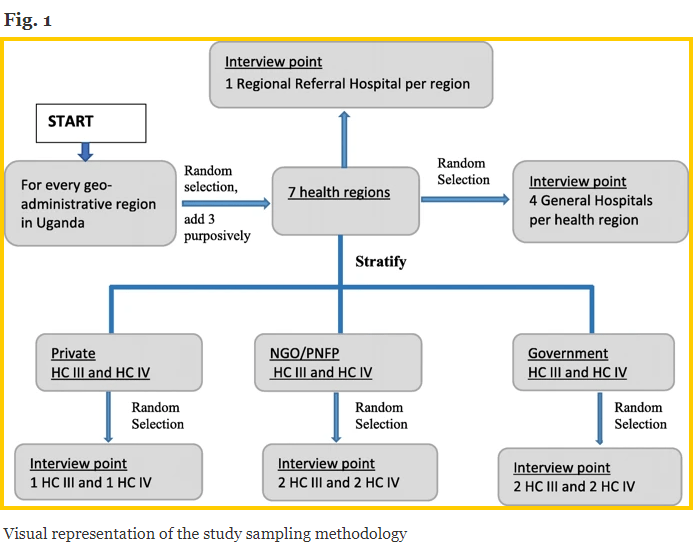
Ele au inclus în mod intenționat trei regiuni suplimentare de sănătate: regiunea de sănătate Arua din Nilul de Vest, deoarece găzduiește o populație mare de refugiați, ceea ce poate afecta accesul și disponibilitatea SM. Altă este regiunea de sănătate Karamoja, deoarece are un istoric de conflicte și a fost dezavantajată istoric, având un acces slab la toate serviciile sociale. Al treilea este districtul Kalangala, format din 84 de insule și, prin urmare, are provocări unice de acces la transport.
Echipa de cercetători de la Universitatea Makerere a grupat toate HC-urile din regiunile de sănătate selectate în funcție de proprietate (adică, deținute de guvern, organizație privată non-profit / non-guvernamentale (PNFP / ONG) și HC-uri private pentru profit). Pentru fiecare regiune de sănătate, au selectat la întâmplare 2 centre de sănătate private pentru profit (adică 1 HC IV și 1 HC III), 4 centre de sănătate PNFP / ONG (adică 2 HC IV și 2 HC III) și 4 deținute de guvern. centre de sănătate (adică 2 HC IV și 2 HC III). În cazul în care nu există un regim privat cu scop lucrativ sau PNFP / ONG HC III sau HC IV în regiunile de sănătate selectate, acestea au umplut sloturile cu un HC III sau HC IV de stat.
Strategia lor de eșantionare a dus la o dimensiune a eșantionului care conține 7 spitale regionale de trimitere, 24 de spitale generale (district), 30 HC IV și 30 HC III. În plus, districtul Kampala a fost considerat o regiune specială datorită statutului său de capitală, cu o concentrare ridicată a resurselor de sănătate. Din cele trei RRH (adică Rubaga, Nsambya și Naguru) din oraș, a fost adăugat un RRH (Naguru) la proba de studiu.
În plus, aceștia au inclus poliția ca furnizori de îngrijiri pre-spitale, deoarece aceștia sunt adesea primii respondenți la scenele de accidente și asigură transportul victimelor. Studiul este un sondaj național transversal care include 7 regiuni de sănătate, 38 de districte (Fig. 2) [13], 111 unități de sănătate și 52 de furnizori de îngrijiri pre-spitale. Din fiecare dintre cele 38 de districte, cercetătorii au intervievat un ofițer de district, cel mai adesea ofițerul de sănătate al districtului, care este un factor de decizie la nivel de district și un total de 202 de personal-cheie implicați în EMS și în îngrijirile acute de sănătate.
Nu există echipamente de ambulanță și profesioniști instruiți în Uganda: colectarea datelor
Cercetătorii de la Universitatea Makerere au adaptat instrumentul OMS de evaluare a îngrijirii de urgență [14] dezvoltat de Teri Reynolds și alții [10]. Acest lucru i-a ajutat să colecteze date despre SME la nivel pre-spital și la unitățile sanitare. Instrumentul constă din liste de verificare și chestionare structurate, care au evaluat șase piloni ai sistemului de sănătate: leadership și guvernare; finanțare; informație; forța de muncă pentru sănătate; produse medicale; și prestarea de servicii. De asemenea, au revizuit rapoartele din studiile anterioare EMS în Uganda [7,8,9] și au completat lacunele de informații datorită unui informator cheie față în față cu un oficial senior MOH.
EMS din Uganda: lipsă de ansamblu a rezultatelor privind echipamentele de ambulanță și profesioniști instruiți
Tabelul următor rezumă rezultatele găsite în diferite domenii atât la nivel național, cât și la nivel național. Rezultate mai detaliate la linkurile de la sfârșitul articolului.

Date despre EMS în Uganda: discuții
Uganda s-a dovedit a avea o lipsă profundă de politică națională, orientări și standarde în domeniul medical de urgență. Această lipsă se reflectă asupra oricărui sector din domeniul sănătății: finanțare; produse medicale și coordonare.
Zonele de urgență din unitățile sanitare nu aveau cele mai de bază echipamente de ambulanță și medicamente, atât pentru a monitoriza, cât și pentru a trata diverse afecțiuni medicale de urgență. Această lipsă severă de echipament și medicamente a fost observată la toate nivelurile sistemului de sănătate. Deși, instalațiile private de sănătate și ambulanțele erau relativ mai bine echipate decât cele guvernamentale. Disponibilitatea și funcționalitatea limitată a echipamentelor de ambulanță pentru a răspunde la condițiile medicale de urgență au însemnat că pacienții primeau îngrijiri foarte limitate în faza pre-spital, și apoi erau transportați la unități de sănătate care erau doar marginal mai bine echipate pentru a-și gestiona evenimentele acute.
Serviciile de ambulanță au fost afectate de echipamente slabe, coordonare și comunicare. Cel puțin 50% dintre furnizorii EMS intervievați au raportat că nu au notificat niciodată instalațiile de sănătate înainte de transferul situațiilor de urgență acolo. Că spitalele, inclusiv spitalele regionale de recomandare, nu au avut SME disponibile 24 de zile pe zi. Într-adevăr, participanții și rudele sunt adesea singurii care asistă medical pacienții. Iar vehiculele de patrulare ale poliției au fost cel mai obișnuit (pentru 36 din 52 de furnizori) mod de transportare a pacienților care au nevoie de îngrijiri de urgență.
Studiul a definit o ambulanță ca un vehicul de urgență care asigură atât transport de urgență, cât și îngrijiri în timp ce se aflau în spațiul pre-spital, însemna că majoritatea furnizorilor de pre-spital nu aveau ambulanțe, dar erau furnizori de transport de urgență. Mai mult, la toate nivelurile, există dovezi ale unei finanțări insuficiente pentru EMS.
Limitele acestui studiu sunt erorile de măsurare din dependența de auto-rapoarte pentru unele dintre rezultate (de exemplu, utilizarea datelor pentru planificare). Cu toate acestea, majoritatea rezultatelor cheie (disponibilitatea și funcționalitatea produselor medicale) din studiu au fost măsurate prin observare directă. Rezultatele cercetătorilor le coroborează pe cele din alte studii folosind o metodologie similară care a constatat lipsa de conducere, legislație și finanțare ca bariere cheie în dezvoltarea EMS în țările în curs de dezvoltare [16].
Cel raportat în acest articol a fost un sondaj național și, prin urmare, rezultatele ar putea fi generalizate pentru întreaga Uganda. Descoperirile ar putea fi, de asemenea, generalizate către alte țări cu venituri mici și medii din Africa care nu au sisteme EMS [1] și, prin urmare, pot fi utilizate pentru a ghida eforturile care vizează îmbunătățirea sistemelor EMS din aceste setări.
In concluzie…
Uganda are un sistem cu mai multe niveluri de facilități de sănătate la care pacienții pot merge pentru îngrijiri medicale. Cu toate acestea, din concluziile de mai sus, mulți ar putea întreba „Are Uganda o EMS?”. Trebuie să precizăm că acest studiu a fost realizat într-un moment în care nu exista o politică EMS, niciun standard și o coordonare foarte slabă la nivel național și sub-național.
Conform concluziilor Universității Makerere, se pare, deci, prudent să concluzionăm că, de fapt, nu exista EMS, ci o serie de componente importante care ar putea fi restructurate ca punct de plecare pentru înființarea sistemului. Acest lucru ar explica motivul lipsei echipamentului ambulanței și a lipsei de personal instruit corespunzător. Cu toate acestea, a existat un proces în curs de elaborare a politicilor și a orientărilor pentru înființarea EMS.
REFERINȚE
- Mistovich JJ, Hafen BQ, Karren KJ, Werman HA, Hafen B. Îngrijire de urgență prehospitalară: starea de sănătate a primăriei Brady; 2004.
- Mold-Millman NK, Dixon JM, Sefa N, Yancey A, Hollong BG, Hagahmed M, și colab. Starea sistemelor de servicii medicale de urgență (EMS) în Africa. Prehosp Disaster Med. 2017; 32 (3): 273-83.
- Plummer V, Boyle M. Sisteme EMS din țările cu venituri medii mici: o revizuire a literaturii. Prehosp Disaster Med. 2017; 32 (1): 64-70.
- Hirshon JM, Risko N, Calvello EJ, SSd R, Narayan M, Theodosis C și colab. Sisteme și servicii de sănătate: rolul îngrijirii acute. Bull World Health Organ. 2013; 91: 386-8.
- Mock C, Lormand JD, Goosen J, Joshipura M, Peden M. Orientări pentru îngrijirea esențială a traumelor. Geneva: Organizația Mondială a Sănătății; 2004.
- Kobusingye OC, Hyder AA, Bishai D, Joshipura M, Hicks ER, Mock C. Servicii medicale de urgență. Priorități de control al țărilor Dev țări. 2006; 2 (68): 626-8.
- Bayiga Zziwa E, Muhumuza C, Muni KM, Atuyambe L, Bachani AM, Kobusingye OC. Leziuni rutiere în Uganda: intervale de timp de îngrijire pre-spital de la locul accidentului până la spital și factori conexi de către poliția din Uganda. Int J Inj Contr Saf Promot. 2019; 26 (2): 170-5.
- Mehmood A, Paichadze N, Bayiga E și colab. 594 Dezvoltarea și testarea pilot a instrumentului de evaluare rapidă pentru îngrijirea pre-spitalicească din Kampala, Uganda. Prevenirea vătămărilor. 2016; 22: A213.
- Balikuddembe JK, Ardalan A, Khorasani-Zavareh D, Nejati A, Raza O. Slăbiciunile și capacitățile care afectează asistența de urgență prehospitalară pentru victimele incidentelor de trafic rutier din zona metropolitană din Kampala: un studiu transversal. BMC Emerg Med. 2017; 17 (1): 29.
- Reynolds TA, Sawe H, Rubiano AM, Do Shin S, Wallis L, Mock CN. Consolidarea sistemelor de sănătate pentru a oferi îngrijiri de urgență. Priorități pentru controlul bolilor: îmbunătățirea sănătății și reducerea sărăciei ediția a treia: Banca Internațională pentru Reconstrucție și Dezvoltare / Banca Mondială; 3.
- Acup C, Bardosh KL, Picozzi K, Waiswa C, Welburn SC. Factorii care influențează supravegherea pasivă pentru T. b. Trypanosomiaza umană rhodesiense africană în Uganda. Acta Trop. 2017; 165: 230-9.
- Wang H, Kilmartin L. Compararea comportamentului social și economic din mediul rural și urban din Uganda: informații despre utilizarea serviciilor de voce mobile. J Urban Technol. 2014; 21 (2): 61-89.
- Echipa de dezvoltare QGIS Sistemul de informații geografice QGIS 2018. Disponibil de pe: http://qgis.osgeo.org.
- Organizația Mondială a Sănătății. Îngrijiri de urgență și traume Geneva, Elveția. 2018. Disponibil de la: https://www.who.int/emergencycare/activities/en/.
- Hartung C, Lerer A, Anokwa Y, Tseng C, Bruneta W, Borriello G. Kit de date deschis: instrumente pentru crearea serviciilor de informații pentru regiunile în curs de dezvoltare. În: Lucrările celei de-a 4-a Conferințe internaționale ACM / IEEE privind tehnologiile informației și comunicării și dezvoltării Londra: ACM; 2010. pag. 1-12.
- Nielsen K, Mock C, Joshipura M, Rubiano AM, Zakariah A, Rivara F. Evaluarea stării îngrijirii prehospitalare în 13 țări cu venituri mici și medii. Îngrijiri urgente Prehosp. 2012; 16 (3): 381-9.
AUTORI
Albert Ningwa: Departamentul de Control al Bolilor și Sănătății Mediului, Școala Universității de Sănătate Publică Makerere, Kampala, Uganda
Kennedy Muni: Departamentul de Epidemiologie, Universitatea din Washington, Seattle, WA, SUA
Frederic Oporia: Departamentul de Control al Bolilor și Sănătății Mediului, Școala Universității de Sănătate Publică Makerere, Kampala, Uganda
Iosif Kalanzi: Departamentul serviciilor medicale de urgență, Ministerul Sănătății, Kampala, Uganda
Esther Bayiga Zziwa: Departamentul de Control al Bolilor și Sănătății Mediului, Școala Universității de Sănătate Publică Makerere, Kampala, Uganda
Claire Biribawa: Departamentul de Control al Bolilor și Sănătății Mediului, Școala de Sănătate Publică a Universității Makerere, Kampala, Uganda
Olive Kobusingye: Departamentul de Control al Bolilor și Sănătății Mediului, Școala Universității de Sănătate Publică Makerere, Kampala, Uganda
CITIȚI, DE ASEMENEA
EMS în Uganda - Uganda Serviciul de Ambulanță: Când pasiunea îndeplinește sacrificiul
Uganda Pentru Sarcina Cu Boda-Boda, Taxiuri Motociclete utilizate ca Ambulanțe Motociclete
Uganda: 38 de noi ambulanțe pentru vizita papei Francisc
SURSE
BMS: BioMed Central - Situația serviciilor medicale de urgență și a îngrijirilor acute de asistență medicală în Uganda: constatări ale unui studiu trans-secțional național
Evaluări de la egal la egal: Situația serviciilor medicale de urgență și a îngrijirii acute a unităților de sănătate în Uganda: constatări ale unui sondaj național intersecțional
Școala de sănătate publică Colegiul de Științe ale Sănătății, Universitatea Makerere
OMS: îngrijiri de urgență



