
У Уганды есть EMS? Исследование обсуждает оборудование скорой помощи и нехватку обученных специалистов
9 июля 2020 г., мВ Университете Акерере при Школе общественного здравоохранения был проведен специальный опрос о состоянии СУП и неотложной медицинской помощи в Уганде. Они выяснили, что на субнациональном уровне в основном отсутствовало оборудование для скорой помощи, такое как носилки для скорой помощи, доски для позвоночника, а также нехватка квалифицированных специалистов.
Только 16 (30.8%) из 52 обследованных доврачебных заведений имели стандартные автомобили скорой помощи с необходимой машиной скорой помощи. Оборудование, лекарства и персонал, чтобы должным образом отреагировать на сценарий чрезвычайной ситуации. Это то, что Университет Макерере понял после исследования, проведенного в Уганде. Это означает, что почти 70% машины скорой помощи в Уганде не имеют возможности получить добольничную медицинскую помощь.
В ходе опроса они сообщили, что Министерство здравоохранения признало необходимость улучшения служб скорой помощи. Это исследование имеет целью установить статус служб неотложной медицинской помощи (СМП) и неотложной медицинской помощи в Уганде. Они провели следующую оценку как на национальном, так и на субнациональном уровнях с учетом возможностей СУП на догоспитальном и медицинском уровнях, используя инструмент оценки систем неотложной помощи (ECSSA) Всемирной организации здравоохранения (ВОЗ).
Хотя было проведено несколько исследований для оценки догоспитальной помощи в Кампале [7,8,9, XNUMX, XNUMX], по-видимому, не было проведено никакого исследования для оценки состояния СУП и неотложной медицинской помощи в Уганде на национальном уровне.
Цель исследования и основы: роль специалистов и оборудования скорой помощи в EMS Уганды
В качестве системы неотложной медицинской помощи (СМП) службы скорой помощи в Уганде должны организовать все аспекты оказания помощи пациентам в предбольничных или внебольничных условиях [1]. Парамедики и ЕМТ (также в роли водителей скорой помощи) должны управлять пациентами с помощью специального оборудования для скорой помощи. Целью должно быть улучшение результатов у пациентов с критическими состояниями, такими как акушерство, неотложные состояния, тяжелые травмы и другие серьезные хронические заболевания.
Догоспитальная помощь не является областью, ограниченной исключительно сектором здравоохранения, хотя она может включать и другие сектора, такие как полиция и пожарная служба. Помимо догоспитальной помощи, на результаты лечения пациентов большое влияние оказывает неотложная помощь, оказываемая в принимающем медицинском учреждении [4]. Выживание и выздоровление пациента зависят от наличия надлежащим образом обученного медицинского персонала и наличия необходимого оборудования скорой помощи, такого как носилки, спинномозговой доски, кислородная система и т. д., лекарства и расходные материалы в течение нескольких минут и часов после поступления тяжелобольного пациента в лечебное учреждение [5].
СЭМ в Уганде: не хватает оборудования для скорой помощи и квалифицированных специалистов. Размер выборки и методология выборки
Система здравоохранения Уганды состоит из трех основных уровней:
- национальные справочные больницы
- областные справочные больницы
- общие (районные) больницы
В районе есть медицинские центры с различными возможностями:
Поликлиника I и II: основное медицинское учреждение. Не подходит для серьезных заболеваний [11];
Санаторий II и IV: самые комплексные медицинские услуги.
Университет Макерере получил выборочную совокупность всех медицинских учреждений в Уганде от Министерства здравоохранения и разделил список по областям здравоохранения. Регионы здравоохранения были далее сгруппированы в 4 геоадминистративных региона Уганды [12] (т. Е. Север, восток, запад и центр), чтобы гарантировать, что каждый геоадминистративный регион был представлен в выборке. В каждом гео-административном регионе исследовательская группа случайным образом выбрала один регион здоровья (рис. 1 - ниже).
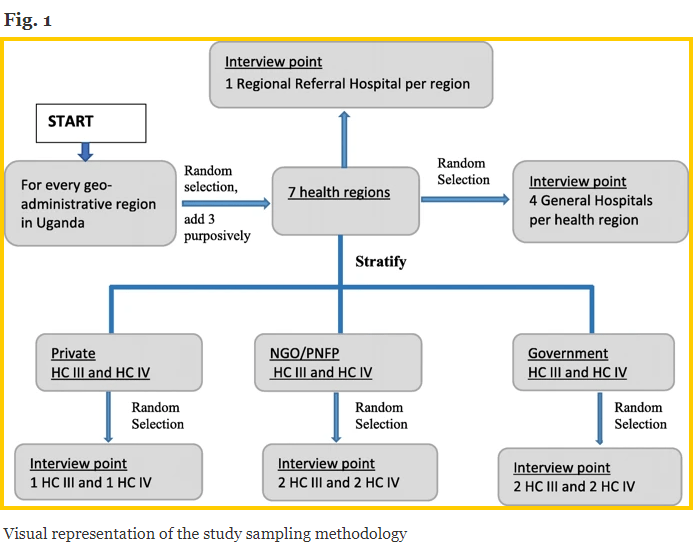
Они целенаправленно включали в себя три дополнительных региона здравоохранения: регион здравоохранения Аруа в Западном Ниле, поскольку там проживает большое число беженцев, что может повлиять на доступ и доступность СУП. Другим является район здравоохранения Карамоджа, поскольку он имеет конфликтную историю и исторически находился в невыгодном положении из-за плохого доступа ко всем социальным услугам. Третий - район Калангала, который состоит из 84 островов и поэтому имеет уникальные проблемы с транспортным доступом.
Команда исследователей из Университета Макерере сгруппировала все HC в выбранных регионах здравоохранения по формам собственности (т.е. государственная, частная некоммерческая / неправительственная организация (PNFP / NGO) и частные коммерческие HC). Для каждого региона здравоохранения они случайным образом выбрали 2 частных коммерческих медицинских центра (т.е. 1 HC IV и 1 HC III), 4 медицинских центра PNFP / NGO (т.е. 2 HC IV и 2 HC III) и 4 государственных учреждения. медицинские центры (т.е. 2 HC IV и 2 HC III). В тех случаях, когда в выбранных регионах здравоохранения не существовало частной коммерческой организации или PNFP / NGO HC III или HC IV, они заполняли ячейку (и) государственным HC III или HC IV.
Их стратегия выборки привела к тому, что размер выборки включал 7 региональных больниц направления, 24 больницы общего профиля (районные), 30 HC IV и 30 HC III. Кроме того, Кампальский район считался особым регионом из-за его статуса столицы с высокой концентрацией ресурсов здравоохранения. Из трех RRH (то есть Rubaga, Nsambya и Naguru) в городе один RRH (Naguru) был добавлен к выборке исследования.
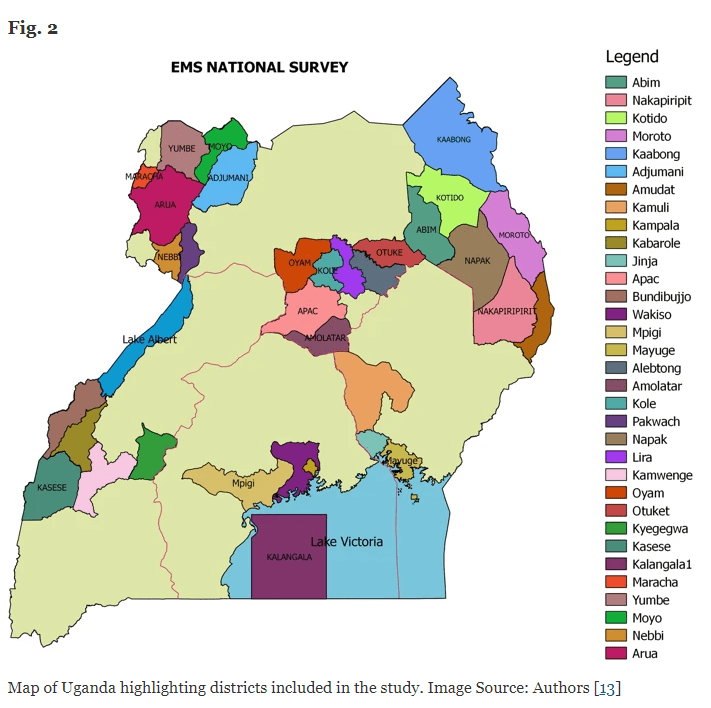
Кроме того, они включили полицию в качестве поставщиков услуг до госпитализации, потому что они часто являются первыми, кто реагирует на случаи несчастных случаев и обеспечивают транспортировку жертв. Исследование представляет собой перекрестное национальное обследование, которое включает в себя 7 областей здравоохранения, 38 районов (рис. 2) [13], 111 медицинских учреждений и 52 поставщика медицинских услуг, работающих на догоспитальном этапе. Из каждого из 38 округов исследователи опросили одного старшего районного сотрудника, чаще всего районного сотрудника здравоохранения, который принимает решения на районном уровне, и в общей сложности 202 ключевых сотрудника, участвующих в СУП и неотложной медицинской помощи.
В Уганде не хватает оборудования для скорой помощи и квалифицированных специалистов: сбор данных
Исследователи из Университета Макерере адаптировали инструмент оценки систем неотложной помощи ВОЗ [14], разработанный Тери Рейнольдс и другими [10]. Это помогло им собрать данные о СЭМ на догоспитальном и медицинском уровнях. Инструмент состоял из контрольных списков и структурированных вопросников, в которых оценивались шесть основных компонентов системы здравоохранения: лидерство и управление; финансирование; Информация; рабочая сила здравоохранения; изделия медицинского назначения; и сервис доставки. Они также рассмотрели отчеты о предыдущих исследованиях EMS в Уганде [7,8,9] и восполнили пробелы в информации благодаря личному интервью ключевого информатора со старшим должностным лицом Министерства здравоохранения.
СУП в Уганде: обзор результатов по оборудованию скорой помощи и нехватке квалифицированных специалистов
В следующей таблице приведены результаты, полученные в различных областях как на национальном, так и на субнациональном уровнях. Более подробные результаты по ссылкам в конце статьи.

Данные по СЭМ в Уганде: обсуждение
В Уганде, как выяснилось, существует глубокая нехватка национальной политики, руководящих принципов и стандартов в области неотложной медицинской помощи. Этот недостаток отражается на любом секторе здравоохранения: финансирование; медицинские продукты и координация.
В зонах чрезвычайных ситуаций в медицинских учреждениях отсутствовало самое основное оборудование для скорой помощи и медикаменты для мониторинга и лечения различных неотложных состояний. Этот серьезный недостаток оборудования и лекарств наблюдался на всех уровнях системы здравоохранения. Хотя частные медицинские учреждения и машины скорой помощи были относительно лучше оснащены, чем государственные. Ограниченная доступность и функциональность оборудования скорой помощи для реагирования на неотложные медицинские состояния означали, что пациенты получали очень ограниченную помощь на этапе, предшествующем госпитализации, а затем транспортировались в медицинские учреждения, которые были лишь немного лучше оснащены для ведения своих острых состояний.
Службы скорой помощи страдали из-за плохого оборудования, координации и связи. По меньшей мере, 50% опрошенных поставщиков услуг EMS сообщили, что они никогда не уведомляли медицинские учреждения до передачи там чрезвычайных ситуаций. Чтобы в больницах, в том числе в региональных больницах, не было EMS, доступной 24 часа в сутки. Действительно, свидетели и родственники часто являются единственными, кто оказывает медицинскую помощь пациентам. А полицейские патрульные машины были самым распространенным (для 36 из 52 поставщиков) способом транспортировки пациентов, нуждающихся в неотложной помощи.
В исследовании была определена машина скорой помощи в качестве машины скорой помощи, обеспечивающей как экстренную транспортировку, так и медицинскую помощь, находясь в предбольничном пространстве, это означало, что большинство поставщиков услуг до больницы не имели машин скорой помощи, но они были поставщиками скорой помощи. Более того, на каждом уровне были доказательства недостаточного финансирования EMS.
Пределы этого исследования - ошибки измерения из-за зависимости от самоотчетов по некоторым результатам (например, использование данных для планирования). Тем не менее, большинство ключевых результатов (доступность и функциональность лекарственных препаратов) в исследовании были измерены с помощью прямого наблюдения. Выводы исследователей подтверждают результаты других исследований, использующих аналогичную методологию, которая показала отсутствие лидерства, законодательства и финансирования в качестве ключевых барьеров на пути развития СУП в развивающихся странах [16].
Тот, о котором сообщается в этой статье, был общенациональным опросом, и, следовательно, результаты могут быть обобщены на всю Уганду. Результаты также могут быть обобщены для других стран Африки с низким и средним уровнем дохода, которые не имеют систем EMS, и, следовательно, могут быть использованы для направления усилий, направленных на улучшение систем EMS в этих условиях.
В заключение…
В Уганде существует многоуровневая система медицинских учреждений, в которую пациенты могут обращаться за медицинской помощью. Тем не менее, из приведенных выше выводов многие могут спросить «Есть ли в Уганде СЭМ?». Мы должны указать, что это исследование было проведено в то время, когда не было политики СЭМ, стандартов и очень плохой координации на национальном и субнациональном уровнях.
Согласно выводам Университета Макерере, представляется разумным заключить, что на самом деле не было СЭМ, но имеется ряд важных компонентов, которые можно было бы реструктурировать в качестве отправной точки для создания системы. Это объясняет причину отсутствия оборудования скорой помощи и должным образом обученного персонала. Однако в настоящее время идет процесс разработки политики и руководящих принципов для создания СЭМ.
Ссылки
- Мистович Дж.Дж., Хафен Б.К., Каррен К.Дж., Верман Х.А., Хафен Б. Неотложная помощь на догоспитальном этапе: здоровье Зала Брейди; 2004.
- Молд-Миллман Н.К., Диксон Дж.М., Сефа Н., Янси А., Холлонг Б.Г., Хагамед М. и др. Состояние систем неотложной медицинской помощи (СМП) в Африке. Prehosp Бедствие Мед. 2017; 32 (3): 273-83.
- Пламмер В., Бойл М. Системы EMS в странах с доходами ниже среднего: обзор литературы. Prehosp Бедствие Мед. 2017; 32 (1): 64-70.
- Hirshon JM, Risko N, Calvello EJ, SSd R, Narayan M, Theodosis C, et al. Системы и услуги здравоохранения: роль неотложной помощи. Бык Мир Здоровья Орган. 2013; 91: 386-8.
- Mock C, Lormand JD, Goosen J, Joshipura M, Peden M. Руководство по неотложной помощи при травмах. Женева: Всемирная организация здравоохранения; 2004.
- Кобусингей О.С., Хайдер А.А., Бишай Д., Джошипура М., Хикс Е.Р., Мок С. Неотложная медицинская помощь. Dis Control Приоритеты Dev Страны. 2006; 2 (68): 626-8.
- Bayiga Zziwa E, Muhumuza C, Muni KM, Atuyambe L, Bachani AM, Kobusingye OC. Дорожно-транспортные происшествия в Уганде: интервалы времени до госпитализации от места аварии до больницы и связанные с этим факторы полицией Уганды. Int J Inj Contr Saf Promot. 2019; 26 (2): 170-5.
- Мехмуд А., Пайчадзе Н., Байга Е. и др. 594 Разработка и экспериментальное тестирование инструмента экспресс-оценки для догоспитальной помощи в Кампале, Уганда. Предотвращение травм. 2016; 22: A213.
- Баликдембе Д.К., Ардалан А., Хорасани-Заваре Д., Неджати А., Раза О. Слабые стороны и возможности, влияющие на неотложную неотложную помощь жертвам дорожно-транспортных происшествий в столичном районе Большого Кампалы: перекрестное исследование. BMC Emerg Med. 2017; 17 (1): 29.
- Рейнольдс Т.А., Сэйв Н, Рубиано А.М., До Шин С., Уоллис Л., Мок С. Укрепление систем здравоохранения для оказания неотложной помощи. Приоритеты контроля заболеваний: улучшение здоровья и сокращение бедности 3-е издание: Международный банк реконструкции и развития / Всемирный банк; 2017.
- Acup C, Bardosh KL, Picozzi K, Waiswa C, Welburn SC. Факторы, влияющие на пассивное наблюдение за Т. б. Родезийский африканский трипаносомоз человека в Уганде. Acta Trop. 2017; 165: 230-9.
- Ван Х., Килмартин Л. Сравнение сельского и городского социально-экономического поведения в Уганде: взгляд на использование мобильных голосовых услуг. J Urban Technol. 2014; 21 (2): 61-89.
- Команда разработчиков QGIS. Географическая информационная система QGIS 2018. Доступно по адресу: http://qgis.osgeo.org.
- Всемирная организация здравоохранения. Неотложная помощь и травматология Женева, Швейцария. 2018. Доступно по адресу: https://www.who.int/emergencycare/activities/en/.
- Хартунг С, Лерер А, Аноква Й, Ценг С, Брюнет У, Борриелло Дж. Набор открытых данных: инструменты для создания информационных служб для развивающихся регионов. В кн .: Материалы 4-й Международной конференции ACM / IEEE по информационно-коммуникационным технологиям и развитию. Лондон: ACM; 2010. с. 1-12.
- Нильсен К., Мок С., Джошипура М., Рубиано А. М., Закария А., Ривара Ф. Оценка состояния догоспитальной помощи в 13 странах с низким и средним уровнем дохода. Prehosp Emerg Care. 2012; 16 (3): 381-9.
АВТОРЫ
Альберт Нингва: Отдел контроля заболеваний и гигиены окружающей среды, Школа общественного здравоохранения Университета Макерере, Кампала, Уганда
Кеннеди Муни: Департамент эпидемиологии, Вашингтонский университет, Сиэтл, Вашингтон, США
Фредерик Опория: Отдел контроля заболеваний и гигиены окружающей среды, Школа общественного здравоохранения Университета Макерере, Кампала, Уганда
Джозеф Каланзи: Департамент скорой медицинской помощи, Министерство здравоохранения, Кампала, Уганда
Эстер Байга Ззива: Отдел контроля заболеваний и гигиены окружающей среды, Школа общественного здравоохранения Университета Макерере, Кампала, Уганда
Клэр Бирибава: Кафедра контроля заболеваний и гигиены окружающей среды, Школа общественного здравоохранения Университета Макерере, Кампала, Уганда
Олив Кобусингье: Отдел контроля заболеваний и гигиены окружающей среды, Школа общественного здравоохранения Университета Макерере, Кампала, Уганда
ПРОЧИТАТЬ ТАКЖЕ
EMS в Уганде - скорая помощь в Уганде: когда страсть встречается с жертвой
Уганда для беременных с Бода-Бода, мотоциклетные такси, используемые в качестве мотоциклетных машин скорой помощи
Уганда: 38 новых машин скорой помощи для визита Папы Франциска
ИСТОЧНИКИ
BMS: BioMed Central - Состояние служб неотложной медицинской помощи и неотложной медицинской помощи в Уганде: результаты национального перекрестного обследования
Обзоры коллег: Состояние служб неотложной медицинской помощи и неотложной медицинской помощи в Уганде: результаты национального перекрестного обследования
Школа общественного здравоохранения Колледж медицинских наук, Университет Макерере
ВОЗ: неотложная помощь



