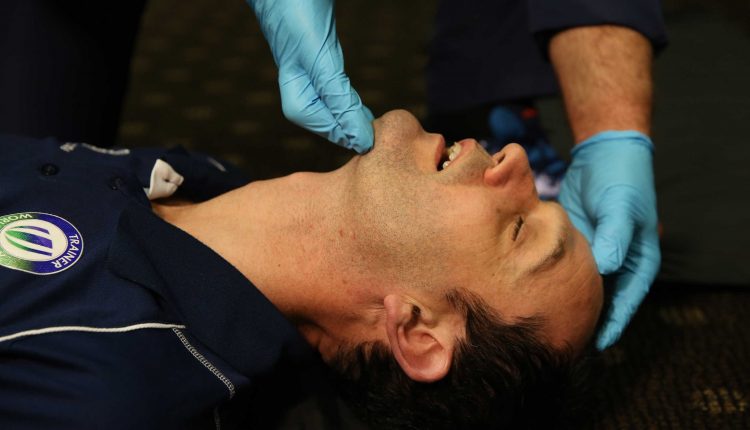
Osnovna ocena dihalnih poti: pregled
Osnovna ocena vsakega pacienta, »ABC«, se začne z dihalno potjo, ogrožena dihalna pot je eden najhitrejših ubijalcev v vsej medicini, zato je natančna ocena prednostna naloga.
Ta razdelek bo pregledal oceno neodzivnega bolnika, odzivnega bolnika in več posebnih situacij, ki spremenijo tipično zdravljenje.
Ocena dihalnih poti: bolnik se ne odziva
Neodzivnim bolnikom je treba ročno odpreti in vzdrževati dihalne poti.
Netravmatični mehanizmi poškodbe morajo voditi k uporabi tehnike nagiba glave in dviga brade.
Medtem ko so bolniki s travmatičnimi poškodbami, ki lahko ogrozijo C-hrbtenico, omejeni na tehniko potiska čeljusti.
To prepreči morebitno poslabšanje nestabilnosti hrbtenica škode.
Če dihalne poti ni mogoče vzdrževati s potiskom čeljusti pri pacientu s poškodbo hrbtenice, je primerno, da previdno izvedete manever dviga brade in ročno zadržite poravnavo C-hrbtenice z nagnjeno glavo.
To je dovoljeno, ker je prehodnost dihalnih poti eden ključnih vidikov preživetja.
STATUS DIHALNE POTI:
Edini absolutni pokazatelj stanja dihalnih poti pri neodzivnih bolnikih je gibanje zraka.
Opazovanje kondenzacije v kisikovih maskah, občutek gibanja zraka in uporaba monitorjev CO2 ob koncu plimovanja so dobri načini za zagotavljanje prezračevanja.
DIHALNA POT, ZNAKI ZA NEVARNOST:
Smrčanje, klokotanje, dušenje in kašljanje so možni znaki ogroženih dihalnih poti pri nezavestnih bolnikih.
Če se ti pojavijo, bi bilo pametno bolnika prestaviti ali razmisliti o posegih, povezanih z dihalnimi potmi.
Ocena dihalnih poti: odzivni bolnik
Najboljši znak prehodnosti dihalnih poti pri odzivnih bolnikih je sposobnost vzdrževanja pogovora brez sprememb v glasu ali občutka zasoplosti.
Vendar pa so lahko bolnikove dihalne poti še vedno ogrožene, tudi če se pogovarjajo.
Tujki ali snovi v ustih lahko kasneje ovirajo dihalne poti in jih je treba odstraniti.
ODSTRANITEV TUJKA:
Tehniki za odstranjevanje tujkov ali snovi sta pomet s prstom in odsesavanje.
Zamah s prstom se uporablja le, ko se neposredno vidi trden predmet, sesanje pa se uporablja, ko se vidijo ali sumijo tekočine.
Stridor je pogost znak zožitve dihalnih poti, običajno zaradi delne obstrukcije s tujkom, otekline ali poškodbe.
Opredeljen je kot visok žvižgajoč zvok ob vdihu.
Stopnja dihanja
Frekvenca dihanja je pomemben del primarne preiskave.
Medtem ko na splošno velja za del "B" v "ABC", se frekvenca dihanja običajno oceni hkrati z dihalno potjo.
Normalna frekvenca dihanja pri odraslih v mirovanju je 12 do 20 vdihov na minuto (BPM).
Prepočasi (bradipneja), prehitro (tahipneja) ali dihanje brez (apneja) so pogosta stanja na terenu.
BRADIPNEJA:
Počasen RR je na splošno posledica nevrološkega kompromisa, ker je RR natančno nadzorovan s strani hipotalamusa, je to na splošno znak hudega stanja.
Sumite na preveliko odmerjanje drog, poškodbo hrbtenice, poškodbo možganov ali resno zdravstveno stanje, ko naletite na počasen RR.
TAHIPNEA:
Hiter RR je največkrat posledica fizičnega napora. Druga pogosta vzroka sta zdravstvena bolezen in obstrukcija dihalnih poti.
Tahipneja lahko povzroči neravnovesje kislinsko-bazičnega stanja telesa ali izčrpanost dihalnih mišic.
APNEA:
Odsotnost dihanja je treba zdraviti s ponovno oceno dihalnih poti, ki ji sledi hitra uvedba mehanske ventilacije, običajno prek maske z ventilom z vrečo.
Bolnike, ki občasno zadihajo, je treba obravnavati kot apneične, dokler se ne dokaže nasprotno.
Upravljanje dihalnih poti
Nenormalno dihanje je treba zdraviti.
Opredelitev nenormalnega je široka, poiščite naslednje:
- Plitvo dviganje in spuščanje prsnega koša
- Hrupno dihanje (klokotanje, sopenje, smrčanje)
- Težko dihanje (uporaba mišic v vratu/rebra/trebuh, širitev nosu ali položaj stativa.)
Upravljanje nenormalnega dihanja poteka v naslednjih korakih:
(V večini primerov bo zdravljenje obsegalo redne ponovne ocene dihalnih poti in dajanje kisika do premestitve na višjo raven oskrbe.)
- odpiranje dihalne poti
- ocena prehodnosti (pretok zraka in prisotnost ovire)
- dovajanje kisika preko nosne kanile ali maske
Pomoč pri dihanju z BVM, če se bolnik ne odziva ali če je koža modra (cianotična)
Posebne populacije
Pediatrični bolniki in geriatrični bolniki imajo drugačne potrebe po kisiku v primerjavi s povprečnimi odraslimi srednjih let.
To vodi do razlik v normalnih vrednostih za stopnjo, globino in kakovost dihanja.
PEDIATRIJ:
Pediatrični bolniki dihajo veliko hitreje kot odrasli srednjih let, vendar imajo pri vsakem vdihu manjši volumen.
Natančna pričakovana frekvenca dihanja se močno spreminja s starostjo.
Vedite, da naj bi bili pri novorojenčkih 30 do 50 utripov na minuto, otroci od enega meseca do 12 let pa med 30 in 20.
Pediatrični bolniki z nenormalnim dihanjem lahko hitro dekompenzirajo in postanejo smrtno nevarni nestabilni brez opozorila.
GERIATRIJSKI:
Starejši bolniki imajo običajno povečano potrebo po kisiku zaradi naravnega upadanja pljučne funkcije in pogoste prisotnosti osnovnih zdravstvenih težav.
To vodi do širokega normalnega razpona.
Zdravi starejši bolniki bi morali imeti stopnjo od 12 do 18, medtem ko so lahko nezdravi bolniki celo do 25 in se še vedno štejejo za normalne, če so sicer asimptomatski.
Tako kot pri pediatričnih bolnikih lahko tudi pri starejših bolnikih z nenormalnim dihanjem pride do hitre dekompenzacije, tudi če je na videz stabilen.
UPRAVLJANJE DIHALNIH POTI MED NOSEČNOSTJO:
Nosečnost oteži dihanje.
Povečan pritisk navzgor zaradi rastočega ploda omejuje gibanje diafragme navzdol, seveda se težave z dihanjem povečujejo, čim dlje je ženska v nosečnosti.
V tretjem trimesečju veliko žensk poveča uporabo pomožnih mišic, kar lahko povzroči kostohondritis.
Ležeči (ležeči ali ležeči) položaji poslabšajo težave z dihanjem, povezane z nosečnostjo.
Težko dihanje zaradi nosečnosti je prav tako mogoče olajšati tako, da bolnico posedete ali dvignete vzglavje postelje pod kotom 45° ali več.
Bolnice z dvojčki ali trojčki lahko potrebujejo dodaten kisik zaradi znatne rasti maternice.
To se lahko pojavi že v drugem trimesečju.
Preberite tudi:
Upravljanje dihalnih poti po prometni nesreči: pregled
Intubacija sapnika: kdaj, kako in zakaj ustvariti umetno dihalno pot za pacienta
Kaj je prehodna tahipneja novorojenčka ali neonatalni sindrom mokrih pljuč?
Travmatski pnevmotoraks: simptomi, diagnoza in zdravljenje
Diagnoza napetostnega pnevmotoraksa na polju: sesanje ali pihanje?
Pnevmotoraks in pnevmomediastinum: reševanje pacienta s pljučno barotravmo
Pravila ABC, ABCD in ABCDE v urgentni medicini: kaj mora storiti reševalec
Večkratni zlomi reber, prsni koš (reber Volet) in pnevmotoraks: pregled
Notranja krvavitev: definicija, vzroki, simptomi, diagnoza, resnost, zdravljenje
Razlika med balonom AMBU in žogico za dihanje v sili: prednosti in slabosti dveh bistvenih naprav
Naprava za ekstrakcijo KED za ekstrakcijo travme: kaj je in kako jo uporabljati
Kako poteka triaža v urgentni ambulanti? Metoda START in CESIRA
Trauma prsnega koša: klinični vidiki, terapija, pomoč pri dihanju in ventilaciji



