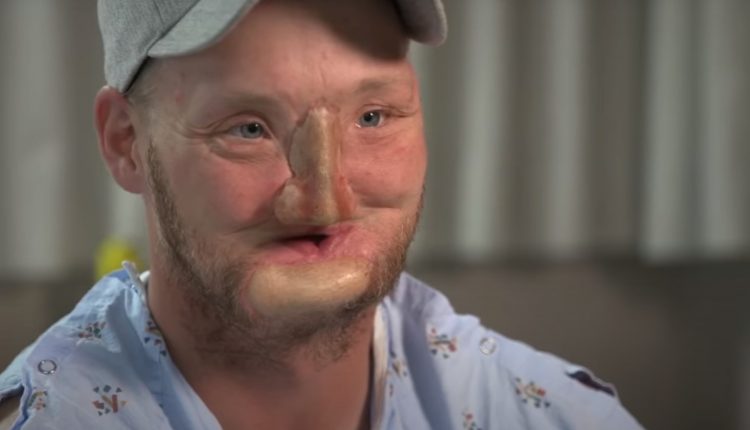
Како се изводи трансплантација лица? - ВИДЕО
Трансплантација лица је медицинска операција која укључује замену свих или одређених делова лица помоћу ткива лица друге особе (донора)
Део области која се зове васкуларизована алотрансплантација композитног ткива (ВЦА) укључује трансплантације коже лица, структуре носа, усана, мишића лица који се користе за изражавање, нерва који пружају осећај и костију које подржавају лице.
Комплетна трансплантација лица омогућава трансплантацију другој особи апсолутно свих ткива, мишића, као и неколико елемената скелета лица, васкуларних и нервних влакана.
Међутим, прималац трансплантације лица ће узимати доживотне лекове за сузбијање имунолошког система и борбу против одбацивања.
НАЈБОЉА НОСИЛА НА ТРЖИШТУ? ПОСЕТИТЕ СПЕНЦЕРОВЕ ШТАНДИЦЕ НА ЕМЕРГЕНЦИ ЕКСПО
Када се може извршити трансплантација лица?
Трансплантације лица (трансплантације) се раде само у изузетним околностима када се пацијент суочава са озбиљним анатомским и естетским проблемима.
Иако је до 2021. већ урађено више од 45 таквих операција (ПРС, 2021), трансплантација лица се и даље сматра експерименталном медицинском операцијом.
У оквиру комплетне трансплантације лица, лекари и специјалисти трансплантирају сва ткива, мишиће, нерве и васкуларна влакна, као и неколико елемената фацијалног скелета другој особи.
Прва потпуна трансплантација лица урађена је 2010. године у Шпанији
Пацијент је добио трансплантацију коже, носа, јагодица, вилице са зубима и грла на лицу прострелне ране.
Индикације за ову најкомплекснију хируршку интервенцију су тешка оштећења ткива и коштаних структура лица, која су последица различитих поремећаја.
Понекад то може бити генетски поремећај, на пример, неурофиброматоза, у којој су вишеструки туморски фокуси укључени у лице. Али чешће је то механичко оштећење.
Статистички, 90% свих пацијената који су били подвргнути трансплантацији лица имали су ужасан догађај.
Људи су изгубили не само неке одвојене делове (усне, нос или образе), већ су потпуно изгубили свој нормалан изглед.
Стога је обична пластична хирургија била неопходна, а само их је трансплантација лица могла „спасити“.
Главна потешкоћа било које трансплантације органа је ризик да га тело одбаци.
Наш имуни систем природно не прихвата нове ћелије и ткива и почиње да их активно напада антителима, лимфоцитима и макрофагима.
У најбољем случају, пацијент ће бити веома болестан и узимати лекове.
У најгорем случају, доћи ће до некрозе и смрти.
Нажалост, више од половине свих трансплантација лица је фатално.
Трансплантација лица је више од пуког уклањања „маске“ са донатора (органа који даје) и наношења на примаоца (орган који прима).
Ово је најсложенија манипулација, укључујући пренос мишића, крвних судова и, што је најважније, нервних завршетака.
Методологија трансплантације лица
Прво, почињу припреме за операцију.
Пацијенту се уклања кожа, масно ткиво, мишићно ткиво и потенцијално хрскавица ушију и носа.
Донорски материјал се затим постепено преноси на лице.
Медицински конац само шије нерве – остатак се лепи или обрађује посебним зеленим ласером како би се спречило стварање ожиљака и развој упале.
Због тога је немогуће у потпуности вратити изразе лица.
Ако изоставимо све хируршке карактеристике такве операције, онда је њена суштина у преносу одређених подручја лица на примаоца.
Донаторски материјал се може повезати са ткивом пацијента на један од неколико начина:
- Шивање (користе се најфинији хируршки упијајући шавови)
- Лепљење медицинским полимерним лепковима
- Везивање помоћу ласерског зрака који заптива тканине
Начин повезивања није унапред изабран. Одређује се током операције за трансплантацију подручја лица.
Обично се користе комбиноване технике јер се све врсте тканина повезују на различите начине.
На пример, боље је зашити нервне завршетке шавним материјалом.
А мишићи су обично лемљени ласером.
Операција трансплантације лица може трајати више од једног дана, па се неколико специјалиста у тиму смењују.
Прво се зашивају вене и артерије како би се трансплантирана особа одмах нахранила.
По ружичастој боји коже лекари утврђују да све иде добро и могу да почну да комбинују друге елементе.
После операције трансплантације лица
Рехабилитација се не завршава након отпуста. Након извршене операције, пацијенту се прописује имуносупресивна терапија како би се спречило да имуни систем одбаци ново ткиво.
Да би се избегле све врсте суппуратиона и инфекција, пацијенту се прописује неколико антибиотика.
Ако се операција изводи према плану, под условом да се елиминишу узроци развоја некрозе и трофичних улкуса, онда су резултати пресађивања коже веома добри.
Правилно изведена операција завршава се успешно у 95% случајева.
У постоперативном периоду трансплантирана кожа се постепено замењује њеним епидермом, што се манифестује појавом малих кора, испод којих је уочљива млада кожа.
Ауто-дермопластика може бити дефинитивна метода затварања ране ако се рана не налази на потпорној површини или великом зглобу.
На таквим местима, млада кожа може бити оштећена стресом са формирањем трофичних улкуса.
За потпорне и коштане површине, боље је користити дермални калем пуне дебљине са васкуларним преклопима педикула.
Праћење након третмана
Оперативни хирург треба да посматра пацијента до потпуне епителизације трофичног улкуса или ране на коју је пресађена кожа.
Исход операције пресађивања коже зависи од тока васкуларне болести која је изазвала настанак трофичног улкуса или некротичне ране.
Стога се главно посматрање спроводи на резултатима васкуларне фазе лечења.
Трансплантација лица: видео
Прочитајте такође:
Патрицк Хардисон, Прича о пресађеном лицу ватрогасца са опекотинама
Извор:
Дмитриј Дорофејев – Невс Медицал
Референце:
- Г. Диеп., ет ал. (мај 2021.) Ажурирање трансплантације лица за 2020.: 15-годишњи компендијум. Глобал Опен: мај 2021. – 9. том – 5. издање
- Девауцхелле Б, Бадет Л, Ленгеле Б, ет ал. (2006) Први алографт људског лица: рани извештај. Ланцет.
- Шифман, Мелвин (септембар 2012). Естетска хирургија: уметност и технике. Спрингер
- Алберти, Фаие Боунд (април 2020). Трансплантација лица као хируршки и психосоцијални процес
- Алберти, Фаи Боунд; Хојл, Викторија. (фебруар 2021). „Први амерички прималац трансплантације лица умире, остављајући важно наслеђе. Разговор. ]]
- Цхамберс ЈА, Раи ПД (новембар 2009). Постизање раста и изврсности у медицини: историјат случаја оружаног сукоба и модерне реконструктивне хирургије.



