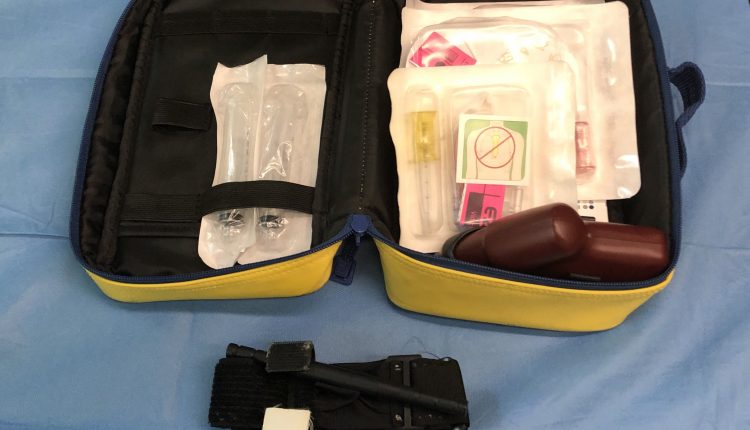
Турникет и интраозални приступ: масивно управљање крварењем
У случају масовног крварења, правовремена контрола крварења и непосредан васкуларни приступ могу да направе разлику између живота и смрти пацијента. У овом чланку извештавамо италијанску студију случаја о употреби штапа и интраозитомом приступу.
Систем хитне неге 118 из Трста (Италија) одлучио је да додели уређај за интраосеални приступ ЕЗ-ИО® свим службама хитне помоћи АЛС у тој области. Циљ је опремање амбуланте у случају тешког крварења и да обучи лекаре који раде у прехоспиталном окружењу за збрињавање масивних хеморагија у зглобовима и удовима. Придружили су се кампањи „Заустави крварење“, коју је промовисао Амерички колеџ хирурга и коју је у Италију увезло Социета Италиана ди Цхирургиа д'Ургенза е дел Траума (Италијанско друштво за хитну хирургију и трауму). Употреба а турникует а интраоссеални приступ може значити важну промену у лечењу овако компликованог крварења.
Аутори: Андреа Цлементе, Мауро Милос, Алберто Ператонер ССД 118 Трст - Одељење за ванредне ситуације (активна интеграција у Емергензи, Ургенза и Аццеттазионе). Азиенда Санитариа Университариа Гиулиано Исонтина
Интраоскозни приступ: Турникуе и масовно крварење
Сваке године траума је одговорна за значајан проценат смртности у целом свету. Светска здравствена организација проценила је да је 2012. године 5.1 милиона људи умрло услед трауматичних догађаја, што је 9.2% смртних случајева широм света (стопа смртности верификована у 83 случаја на 100,000 становника). 50% смртних случајева било је у доби од 15 до 44 године, са стопом смртности мушкараца двоструко већом од женских (1).
У Италији су траума узроковали 5% укупних годишњих случајева смрти (2). То одговара око 18,000 смртних случајева, од чега:
- саобраћајне несреће: 7,000 смртних случајева
- домаће несреће: 4,000 смртних случајева
- незгоде на раду: 1,300 смртних случајева
- дела делинквенције / или самоповреде: 5,000 смрти
Многе узрокује преко милион пријема у болнице, што је око 1% од укупног годишњег пријема (10).
Хеморагични шок је други водећи узрок смрти након повреде централног нервног система, без обзира на механизам 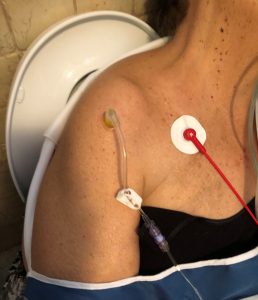 од трауме. Крварење је одговорно за 30-40% смрти од трауме, а 33-56% у ванболничком окружењу (4).
од трауме. Крварење је одговорно за 30-40% смрти од трауме, а 33-56% у ванболничком окружењу (4).
Да би био што ефикаснији, лечење крварења мора се обезбедити што је пре могуће након оштећења. Масивно крварење може брзо довести до такозване „трауме триаде смрти“ или „смртоносне тријаде“: хипотермије, коагулопатије и метаболичке ацидозе.
Масивно крварење смањује транспорт кисеоника и може изазвати хипотермију са последичном променом каскаде коагулације. У недостатку кисеоника и хранљивих материја које нормално преноси крв (хипоперфузија), ћелије прелазе у анаеробни метаболизам, изазивајући ослобађање млечне киселине, кетонских тела и других киселих компоненти које снижавају пХ у крви што изазива метаболичку ацидозу. Повећана киселост оштећује ткива и органе у телу и може смањити рад миокарда додатно компромитујући транспорт кисеоника.
Турникет и интраозални приступ: маневри за спашавање живота
Из сукоба у Ираку и Авганистану сазнали смо да је тренутна употреба завоја и хемостатских завоја од суштинског значаја за животне маневре. Веома ефикасан начин реаговања, који је дубоко проучавао Комитет за тактичку борбу против незгода (Ц-ТЦЦЦ), Војска САД. Примјена смјерница ТЦЦЦ довела је до значајног смањења броја смртних случајева од крварења у екстремитетима (5).
Захваљујући дубоком искуству развијеном на војном нивоу, ове методе лечења почеле су да се шире и у цивилном окружењу, пре свега, после терористичких напада попут оних који су се догодили током Бостонског маратона 2013. године (6).
Брзе акције спасавања живота за контролу крварења од стране првих лека, укључујући и пролазнике, могу значити пресудну тачку за смањење смртности која се може спречити (7). У Сједињеним Државама, једна од стратегија која се показала ефикасном у смањењу масовног смртности од крварења била је опремање здравственог особља и радника хитне помоћи (полиција и ватрогасци) са уређајима за контролу крварења и обуком (8).
У уобичајеним и свакодневним медицинским службама, компресијски завој који се користи у масовном крварењу често је неадекватан. Делотворан је само када се врши директна ручна компресија, што не може увек бити гарантовано у случају вишеструких повреда или максималних ванредних ситуација (5).
Зато многе организације за хитне случајеве користе жетон. Има само једну сврху: спречити хеморагични шок и масовно крварење из екстремитета. Научно је доказано да је његова примена несумњиво спасилачка. Пацијенти који доживе трауматични хиповолемички шок имају статистички тешку прогнозу са ниским степеном преживљавања. Прикупљени докази на војном пољу показали су да повређене особе на које је примењен штапић пре почетка хиповолемијског шока имају стопу преживљавања од 90%, у поређењу са 20% када је примењен штапић после првих симптома шока (9).
Рана употреба штака смањује потребу за волемичном реинтеграцијом с кристалоидима у ванболничком окружењу (хемодилукција, хипотермија) и хемодеривативима у болничком окружењу (коагулопатије), избегавајући даље погоршање фактора који учествују у смртоносној тријади (10).
Током сукоба у Вијетнаму, 9% смрти проузроковано је крварењем. У данашњим сукобима смањен је на 2% захваљујући обуци о употреби штапа и широкој распрострањености. Стопа преживљавања међу војницима третираним штапом у односу на оне у којима није примењен је 87% у односу на 0% (9). Анализа 6 међународних студија показала је стопу ампутације од 19% укључених удова.
Ове ампутације вероватно су проузроковане великим обимом примарних повреда и нису описане као секундарне компликације при кориштењу штапа (11). У две велике војне студије установљено је да се стопа компликација услед употребе штапа креће од 0.2% (12) до 1.7% (9). Остале студије су показале да недостатак компликација џигерице остаје на месту између 3 и 4 сата (13.14).
Морамо размотрити 6 сати као максималну границу за преживљавање удова (15). Кампању „Стоп крварењу“ промовисала је у САД радна група међу разним агенцијама које је сазвало Министарство за унутрашњу безбедност „Стожера за националну безбедност“ Беле куће, са циљем да се повећа отпорност становништва повећањем. свијест о основним радњама за заустављање крварења опасних по живот узрокованих случајним догађајима из свакодневног живота и катастрофалним догађајима природне или терористичке природе.
„Одбор за трауму“ Америчког колеџа хирурга и Хартфорд консензус су међу главним промоторима ове кампање. Неконтролисано крварење сматра се водећим узроком смрти који се може спречити траумом, док је камен темељац правовремене интервенције употреба посматрача као првих лица за управљање масовним крварењима до доласка професионалног спасавања, након што се утврди да је интервенција ефикасна у првих 5 -10 минута.
Вести из Трста са 118 система у Трсту учествовали су на курсу „Стоп крварењу“, који је у Италију увела Социета Италиана ди Цхирургиа д'Ургенза е дел Траума. Циљ је да се стандардизује понашање правилне употребе штапа, који је тренутно доступан на свим провинцијским спасилачким возилима.
О штапићу и интраозусном приступу
У претклиничкој установи често је неопходно да се осигура брзи васкуларни приступ, али позиционирање је често 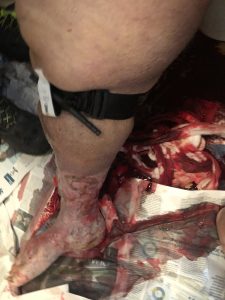 проблематично (16,17). Периферни венски приступ остаје стандард, али ако су виталне функције угрожене, његово проналажење може бити тешко или може трајати предуго.
проблематично (16,17). Периферни венски приступ остаје стандард, али ако су виталне функције угрожене, његово проналажење може бити тешко или може трајати предуго.
Фактори из окружења као што су лоше осветљење, ограничен простор, тежак пацијент или клинички фактори, попут периферне вазоконстрикције код шока или хипотермичних пацијената, лоша венска средства услед интравенске терапије или гојазности могу отежати приступ периферном венском приступу.
Жртвама трауме с повећаном динамиком, срчаним застојем или сепсом може бити потребан тренутни васкуларни приступ.
Код педијатријских пацијената добијање васкуларног приступа може бити технички тешко (18). Успех у постављању периферног венског приступа при првом покушају изван болнице је 74% (19.20) и смањује се на мање од 50% у случају застоја срца (20). Пацијентима у хеморагичном шоку потребно је, у просеку, 20 минута да добију периферни венски приступ (21).
Турникет и интракоштани приступ: важећа алтернатива периферном венском приступу је интракоштани приступ: добија се много брже од вађења периферне вене (50±9 с наспрам 70±30 с) (22). У интра-болничком окружењу код пацијената са АЦР са недоступним периферним венама, интраоссеални приступ је показао већу стопу успеха за мање времена од ЦВЦ постављање (85% наспрам 60%; 2 мин наспрам 8 мин) (23), штавише, процедура не захтева прекид компресија грудног коша и самим тим може побољшати преживљавање пацијента (24).
Европски савет за реанимацију такође препоручује интраозални приступ као ваљану алтернативу у случају да се код одраслог пацијента не нађе периферна вена (25) и као први избор у педијатријског пацијента (26).
Од априла 2019. године, ЕЗ-ИО® интраозни систем приступа почео је са радом на свим АСУИТС 118 Адванцед Ресцуе Амбуладама након обуке медицинских сестара и ширења оперативних процедура, претходно је био опремљен само систем за лек.
Распрострањеност контроле у свим возилима хитне помоћи омогућава брзо гарантовање васкуларног приступа, смањење времена лечења и додатно повећавање квалитета услуга за грађане. Неколико студија показало је да је ЕЗ-ИО® ефикасан систем за проналажење интра-оссеуса: укупна стопа успеха је врло висока (99.6% 27; 98.8% 28; 90% 29) као и стопа успеха из првог покушаја ( 85.9% 27; 94% 28; 85% 23) и одликује га врло брзом кривуљом учења (29). Интраоскозни приступ је еквивалентан периферном венском приступу у погледу фармакокинетике и клиничке ефикасности (30), а стопа компликација је мања од 1% (24).
О интраозусном приступу и употреби штака, извештај случаја
Извештај случаја:
6.35 сати: Регионални центар за хитну медицинску помоћ ФВГ активирао је систем 118 Трста да одговори на трауматично жуту шифру код куће.
6.44: Хитна помоћ је стигла на лице места, а у купатилу је екипа била у пратњи рођака пацијента. 70-годишња гојазна жена, која седи на тоалету у несвести (ГЦС 7 Е 1 В2 М 4). Дах који хрче, блед, дијафоретски, једва приметан каротидни пулс, време пуњења капилара > 4 секунде. Велика мрља крви на стопалима пацијента; васкуларни чиреви су били евидентни на доњим удовима, а пешкир, такође натопљен крвљу, био је омотан око десног листа.
6.46: црвени код. Захтевано је само лечење и морали су да позову ватрогасну помоћ како би помогли у транспорту пацијента, имајући у виду њено стање тежине и ограничен расположиви простор. Када је пешкир уклоњен, у улкускури који се налази у задњем делу тела откривено је крварење из вероватне пукотине вена.
Било је немогуће гарантовати ефективну директну компресију и за то се посветити оператору. Дакле, одмах су применили Цомни Апплицатион Тоурникует (ЦАТ), заустављајући крварење. Након тога нису откривена друга хеморагична уста.
Глава је била хипер продужена и наносио је О2 са 100% ФиО2 уз нестанак хрканог даха.
С обзиром на стање шока и гојазности, било је немогуће пронаћи периферни венски приступ, па је након првог покушаја интраозални приступ постављен у десну хумералну комору са ЕЗ-ИО® системом са 45 мм иглом.
Потврђено је исправно позиционирање приступа: стабилност игле, серозна аспирација крви и лакоћа убризгавања 10 мл СФ притиска. Физиолошки раствор Покренута је инфузија од 500 мл са кесицом за мешање и уд је имобилизован мителлом. Када је постављен ЕКГ праћење, 80 ритмичких ХР, ПА и СпО2 није било могуће открити.
Затим се на месту крварења наноси компресивни медицински прељев. Брза анамнестичка колекција показала је да је пацијент оболео од хипертиреозе, артеријске хипертензије, дислипидемије, ОСАС у ноћном ЦПАП-у, атријске фибрилације у ТАО. Такође су је пратили Пластична хирургија и заразне болести чира на доњим удовима са дермохидодермитом МРСА, П. Мирабилис и П. Аеругиноса, а у терапији тапазолом 5 мг 8 сати, бисопрололом 1.25 мг х 8, дилтиаземом 60 мг на сваких 8 сати, кумадином према ИНР
6.55 пм; аутоматизер је стигао на лице места. Пацијент је добио ГЦС 9 (Е2, В2, М5), ФЦ 80р, ПА 75/40, СпО2 98% са ФиО2 100%. Примењено је 1000мг ЕВ транексаминске киселине. Уз помоћ ватрогасне бригаде, пацијент је мобилисан са столица а онда на носилима.
У амбуланти је пацијенту представљен ГЦС 13 (Е 3, В 4, М 6), ПА 105/80, ФЦ 80р и СпО2 98% са ФиО2 100%. Откривено је да се десни хумерални интраозусни приступ уклонио током фаза мобилизације, па је други интраоссеусни приступ одмах успешно постављен у лево хумерално седиште и инфузија течности је настављена.
С обзиром на побољшање виталних параметара, извршена је аналгетичка терапија са фентанестом од 0.1 мг и дато је укупно 500 мл физиолошког раствора и 200 мл рингерацетата. У 7.25 хитна помоћ, са укљученим лекаром одбор, остављен у црвеном коду до Катинаре Соба за хитне случајеве.
Упозорени су хирург, одељење за реанимацију и банка крви. Хитна помоћ стигла је у ПС у 7.30 часова
Прва крвна слика показала је: хемоглобин 5 г / дЛ, црвена крвна зрнца 2.27 к 103 уЛ, хематокрит 16.8%, док је за коагулацију: ИНР 3.55, 42.3 секунде, однос 3.74. Пацијент је примљен на хитну медицину и подвргнут је хемотрансфузији за укупно 7 јединица концентрованог хематокрита и циклуса антибиотика са далбаванцином и цефепимом.
Турникет, масовно крварење и интраозални приступ: ПРОЧИТАЈТЕ ИТАЛИЈАНСКИ ЧЛАН
РЕАД АЛСО
Турникует: Зауставите крварење након ране од ватреног оружја
Интервју са АУРИЕКС - Тактичка медицинска евакуација, обука и контрола масовног крварења
Турникет или нема џигерице? Два стручњака ортопеда говоре о укупној замјени кољена
Тактичка теренска заштита: како треба заштитити парамедицима да се суоче са ратним пољем?
Турникет, масовно крварење и интраозални приступ БИБЛИОГРАФИЈА
1. Светска здравствена организација. Јачина и узроци повреда. 2–18 (2014). дои: ИСБН 978 92 4 150801 8
2. Гиустини, М. ОССЕРВАТОРИО НАЗИОНАЛЕ АМБИЕНТЕ Е ТРАУМИ (ОНАТ) Трауми: нон соло страда. у Страуте од Салуте е Сицурезза: л'Онда Лунга дел Траума 571–579 (ЦАФИ Едиторе, 2007).
3. Балзанелли, МГ Подржава радну функцију витала ал пазиенте политрауматиззато - Траума Лифе Суппорт (ТЛС). у Мануале ди Медицина ди Емергенза е Пронто Соццорсо 263–323 (ЦИЦ Едизиони Интерназионали, 2010).
4. Каувар, ДС, Леферинг, Р. и Ваде, ЦЕ Утицај крварења на исход трауме: преглед епидемиологије, клиничке презентације и терапијска разматрања. Ј. Траума60, С3-11 (2006).
5. Еастридге, БЈ и др. Смрт на бојном пољу (2001-2011): импликације на будућност збрињавања борбених жртава. Ј. Траума Ацуте Царе Сург.73, 431–437 (2012).
6. Валлс, РМ & Зиннер, МЈ Одговор Бостонског маратона: зашто је то тако добро функционисало? ЈАМА309, 2441–2 (2013).
7. Бринсфиелд, КХ и Митцхелл, Е. Улога Одељења за националну безбедност у јачању и спровођењу одговора на активне пуцачке и намерне масовне жртве. Бик. Сам. Цолл. Сург.100, 24–6 (2015).
8. Холцомб, ЈБ, Бутлер, ФК & Рхее, П. Уређаји за контролу хеморагије: Тоурникуетс анд хемостатиц дрессингс. Бик. Сам. Цолл. Сург.100, 66–70 (2015).
9. Крагх, ЈФ ет ал. Преживљавање уз помоћ хитног штапа како би се зауставило крварење у већој трауми удова. Анн Сург.249, 1–7 (2009).
10. Мохан, Д., Милбрандт, ЕБ и Аларцон, ЛХ Блацк Хавк Довн: Еволуција стратегија реанимације у масивном трауматичном крварењу. Црит. Царе12, 1–3 (2008).
11. Булгер, ЕМ ет ал. Прехоспитална смјерница за вањску контролу хеморагије заснована на доказима: Одбор за трауму америчког колеџа хирурга. Прехосп. Емерг. Царе18, 163–73
12. Бродие, С. и др. Употреба штака у борбеној трауми: војно искуство Велике Британије Ј. Спец. Опер. Мед.9, 74–7 (2009).
13. Веллинг, ДР, МцКаи, ПЛ, Расмуссен, ТЕ & Рицх, НМ Кратка историја турнира. Ј. Васц. Сург.55, 286–290 (2012).
14. Крагх, ЈФ ет ал. Опстанак у борби против жртава уз помоћ ждралова за заустављање крварења из удова. Ј. Емерг. Мед.41, 590–597 (2011).
15. Валтерс, ТЈ, Холцомб, ЈБ, Цанцио, ЛЦ, Бееклеи, АЦ & Баер, Турнирети за хитне случајеве. Џем. Цолл. Сург.204, 185–186 (2007).
16. Зиммерманн, А. и Хансманн, Г. Интраоссеоус аццесс. Неонаталне хитне случајеве А Працт. Водич. Ресусц. Трансп. Црит. Нега новорођенчади39, 117–120 (2009).
17. Олауссен, А. и Виллиамс, Б. Интраоссеоус приступ у прехоспиталном окружењу: Преглед литературе. Прехосп. Дисастер Мед.27, 468–472 (2012).
18. Лион, РМ & Доналд, М. Интраоссеоус приступ у прехоспиталном окружењу - Идеална опција прве линије или најбоље спашавање? Реанимација84, 405–406 (2013).
19. Лапостолле, Ф. и др. Проспективна процена тешкоћа са периферним венским приступом у хитној нези. Интензивна нега Мед.33, 1452–1457 (2007).
20. Реадес, Р., Студнек, ЈР, Вандевентер, С. и Гарретт, Ј. Интраоссеоус насупрот интравенском васкуларном приступу током ванболничког срчаног застоја: Рандомизирано контролисано испитивање. Анн. Емерг. Мед.58, 509–516 (2011).
21. Енгелс, ПТ и др. Употреба интраозних уређаја у трауми: Истраживање практичара у Канади, Аустралији и Новом Зеланду. Моћи. Ј. Сург.59, 374–382 (2016).
22. Ламхаут, Л. и др. Поређење интравенског и интраоссеоусног приступа од стране пред-болничког медицинског особља са и без ЦБРН-а опрема. Ресусцитатион81, 65–68 (2010).
23. Леидел, БА и др. Поређење интраоссеоус и централног венског васкуларног приступа код одраслих у реанимацији на хитном одељењу са неприступачним периферним венама. Ресусцитатион83, 40–45 (2012).
24. Петитпас, Ф. и др. Употреба интра-осетног приступа код одраслих: систематски преглед. Црит. Царе20, 102 (2016).
25. Соар, Ј. ет ал. Смјернице Европског вијећа за оживљавање 2015: Одсјек 3. Напредна животна подршка одраслих. Реанимација95, 100–47 (2015).
26. Мацоноцхие, ИК ет ал. Смјернице Европског вијећа за оживљавање 2015. Одјељак 6. Подршка за живот у педијатрији. Ресанцитатион95, 223–248 (2015).
27. Хелм, М. и др. Примена интразозних уређаја ЕЗ-ИО® у Служби хитне медицинске помоћи Немачке хеликоптере. Ресусцитатион88, 43–47 (2015).
28. Реинхардт, Л. и др. Четири године система ЕЗ-ИО® у предбонданској амбуланти за хитне случајеве. Цент ЕУР. Ј. Мед.8, 166–171 (2013).
29. Сантос, Д., Царрон, ПН, Иерсин, Б. & Паскуиер, М. Примена интраосеоног уређаја ЕЗ-ИО® у предболничкој хитној служби: проспективна студија и преглед литературе. Реанимација84, 440–445 (2013).
30. Вон Хофф, ДД, Кухн, ЈГ, Буррис, ХА & Миллер, Љ Да ли је интраоссеоус једнако интравенски? Фармакокинетичка студија. Сам. Ј. Емерг. Мед.26, 31–38 (2008).



