Kapnografi i ventilationspraktik: varför behöver vi en kapnografi?
Ventilationen måste utföras korrekt, tillräcklig övervakning är nödvändig: kapnografen spelar en exakt roll i detta
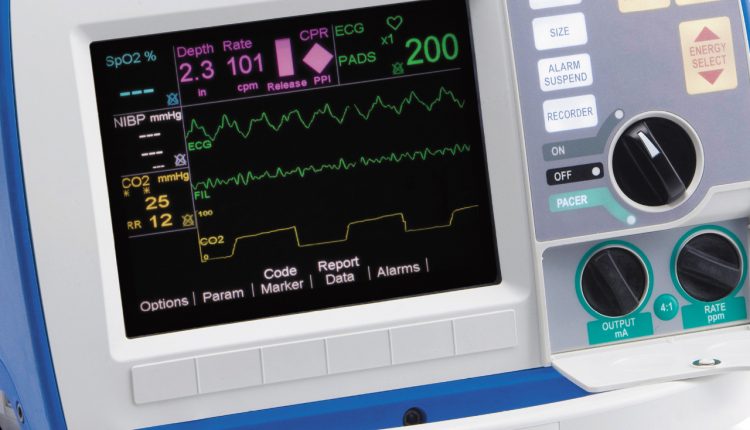
Kapnografen i den mekaniska ventilationen hos patienten
Vid behov ska mekanisk ventilation i prehospital fas utföras korrekt och med omfattande övervakning.
Det är viktigt att inte bara få patienten till sjukhus, utan också att säkerställa en hög chans till återhämtning, eller åtminstone inte förvärra allvaret i patientens tillstånd under transport och vård.
Dagarna med enklare ventilatorer med minimala inställningar (frekvens-volym) är ett minne blott.
De flesta patienter som behöver mekanisk ventilation har delvis bevarad spontan andning (bradypné och hypoventilation), som ligger i mitten av "intervallet" mellan fullständig apné och spontan andning, där syrgasinandning är tillräcklig.
ALV (Adaptiv lungventilation) i allmänhet bör vara normoventilation: hypoventilation och hyperventilation är båda skadliga.
Effekten av otillräcklig ventilation på patienter med akut hjärnpatologi (stroke, huvudtrauma, etc.) är särskilt skadlig.
Dold fiende: hypokapni och hyperkapni
Det är välkänt att andning (eller mekanisk ventilation) är nödvändig för att förse kroppen med syre O2 och avlägsna koldioxid CO2.
Skadan av syrebrist är uppenbar: hypoxi och hjärnskador.
Överskott av O2 kan skada epitelet i luftvägarna och lungornas alveoler, men när man använder en syrekoncentration (FiO2) på 50 % eller mindre blir det ingen betydande skada från "hyperoxygenering": det oassimilerade syret kommer helt enkelt att avlägsnas med utandning.
CO2-utsöndring beror inte på sammansättningen av den tillförda blandningen och bestäms av minutventilationsvärdet MV (frekvens, t.ex. tidalvolym, Vt); ju tjockare eller djupare andetag, desto mer CO2 utsöndras.
Vid bristande ventilation ('hypoventilation') – bradypné/ytlig andning hos patienten själv eller mekanisk ventilation ”saknar” hyperkapni (överskott av CO2) i kroppen, där det sker en patologisk expansion av cerebrala kärl, en ökning av intrakraniell tryck, hjärnödem och dess sekundära skador.
Men med överdriven ventilation (takypné hos en patient eller överdriven ventilationsparametrar) observeras hypokapni i kroppen, där det finns patologisk förträngning av hjärnkärlen med ischemi i dess sektioner, och därmed också sekundär hjärnskada, och respiratorisk alkalos förvärrar också svårighetsgraden av patientens tillstånd. Därför bör mekanisk ventilation inte bara vara "antihypoxisk", utan också "normokapnisk".
Det finns metoder för att teoretiskt beräkna mekaniska ventilationsparametrar, såsom Darbinyans formel (eller andra motsvarande), men de är vägledande och tar kanske inte hänsyn till patientens faktiska tillstånd, till exempel.
Varför en pulsoximeter inte räcker
Givetvis är pulsoximetri viktig och ligger till grund för ventilationsövervakning, men SpO2-övervakning räcker inte, det finns en rad dolda problem, begränsningar eller faror, nämligen: I de beskrivna situationerna blir användningen av en pulsoximeter ofta omöjlig .
– Vid användning av syrekoncentrationer över 30 % (vanligtvis används FiO2 = 50 % eller 100 % med ventilation), kan reducerade ventilationsparametrar (hastighet och volym) vara tillräckliga för att upprätthålla "normoxia" när mängden O2 som levereras per andningsakt ökar. Därför kommer pulsoximetern inte att visa dold hypoventilation med hyperkapni.
– Pulsoximetern visar inte på något sätt skadlig hyperventilering, konstanta SpO2-värden på 99-100 % lugnar felaktigt läkaren.
– Pulsoximetern och mättnadsindikatorerna är mycket inerta, på grund av tillförseln av O2 i det cirkulerande blodet och det fysiologiska döda utrymmet i lungorna, samt på grund av medelvärdet av avläsningar över ett tidsintervall på den pulsoximeterskyddade transportpuls, i händelse av en nödsituation (kretsbortkoppling, avsaknad av ventilationsparametrar etc.) n.) mättnad minskar inte omedelbart, medan ett snabbare svar från läkare krävs.
– Pulsoximetern ger felaktiga SpO2-avläsningar vid kolmonoxid (CO)-förgiftning på grund av att ljusabsorptionen av oxyhemoglobin HbO2 och karboxihemoglobin HbCO är likartad, övervakningen i detta fall är begränsad.
Användning av kapnografen: kapnometri och kapnografi
Ytterligare övervakningsmöjligheter som räddar patientens liv.
Ett värdefullt och viktigt tillägg till kontrollen av den mekaniska ventilationens tillräcklighet är den konstanta mätningen av CO2-koncentrationen (EtCO2) i utandningsluften (kapnometri) och en grafisk representation av cykliciteten för CO2-utsöndringen (kapnografi).
Fördelarna med kapnometri är:
– Tydliga indikatorer i alla hemodynamiska tillstånd, även under HLR (vid kritiskt lågt blodtryck sker övervakning via två kanaler: EKG och EtCO2)
– Omedelbar ändring av indikatorer för eventuella händelser och avvikelser, t.ex. när andningskretsen är frånkopplad
– Bedömning av initial andningsstatus hos en intuberad patient
– Realtidsvisualisering av hypo- och hyperventilering
Ytterligare funktioner i kapnografi är omfattande: luftvägsobstruktion visas, patientens försök att andas spontant med behov av att fördjupa anestesin, hjärtsvängningar på diagrammet med takyarytmi, en möjlig ökning av kroppstemperaturen med en ökning av EtCO2 och mycket mer.
Huvudmål med att använda en kapnograf i den prehospitala fasen
Övervakning av framgången med trakeal intubation, särskilt i situationer med buller och svårigheter med auskultation: det normala programmet för cyklisk CO2-utsöndring med god amplitud kommer aldrig att fungera om röret förs in i matstrupen (dock är auskultation nödvändig för att kontrollera ventilationen av de två lungor)
Övervakning av återställandet av spontan cirkulation under HLR: metabolism och CO2-produktion ökar markant i den "återupplivade" organismen, ett "hopp" visas på kapnogrammet och visualiseringen förvärras inte med hjärtkompressioner (till skillnad från EKG-signalen)
Allmän kontroll av mekanisk ventilation, särskilt hos patienter med hjärnskador (stroke, huvudskada, kramper, etc.)
Mätning ”i huvudflödet” (MAINSTREAM) och ”i lateralt flöde” (SIDESTREAM).
Kapnografer är av två tekniska typer, vid mätning av EtCO2 'i huvudströmmen' placeras en kort adapter med sidohål mellan endotrakealtuben och kretsen, en U-formad sensor placeras på den, den passerande gasen skannas och bestäms EtCO2 mäts.
Vid mätning 'i ett lateralt flöde' tas en liten del av gasen från kretsen genom ett speciellt hål i kretsen av sugkompressorn, matas genom ett tunt rör in i kapnografens kropp, där EtCO2 mäts.
Flera faktorer påverkar mätningens noggrannhet, såsom koncentrationen av O2 och fukt i blandningen och mättemperaturen. Givaren måste vara förvärmd och kalibrerad.
I denna mening verkar sidoströmsmätningen vara mer exakt, eftersom den i praktiken minskar påverkan av dessa snedvridande faktorer.
Portabilitet, 4 versioner av kapnografen:
- som en del av en sängbordsmonitor
- som en del av en multifunktionell defibrillatorn
- ett minimunstycke på kretsen ('enhet är i sensorn, ingen ledning')
- en bärbar fickenhet ('kropp + sensor på tråden').
Vanligtvis, när man hänvisar till kapnografi, förstås EtCO2-övervakningskanalen som en del av en multifunktionell "bedside"-monitor; på intensiven är den permanent fixerad på Utrustning hylla.
Även om monitorstativet är avtagbart och kapnografmonitorn drivs av ett inbyggt batteri, är det fortfarande svårt att använda det när man flyttar till lägenheten eller mellan räddningsfordonet och intensivvårdsavdelningen, på grund av vikten och storleken på monitorfodral och omöjligheten att fästa den på en patient eller på en vattentät bår, på vilken transporten från lägenheten huvudsakligen utfördes.
Ett mycket mer bärbart instrument behövs.
Liknande svårigheter stöter på när du använder en kapnograf som en del av en professionell multifunktionell defibrillator: tyvärr har nästan alla fortfarande en stor storlek och vikt och tillåter i verkligheten inte att till exempel en sådan enhet bekvämt placeras på en vattentät bår bredvid patienten när du går nedför trappor från ett högt golv; även under drift uppstår ofta förvirring med ett stort antal ledningar i enheten.
Läs också
Emergency Live Ännu mer...Live: Ladda ner den nya gratisappen för din tidning för IOS och Android
Vad är hyperkapni och hur påverkar det patientens ingripande?
Ventilationssvikt (hyperkapni): orsaker, symtom, diagnos, behandling
Hur man väljer och använder en pulsoximeter?
Utrustning: Vad är en mättnadsoximeter (pulsoximeter) och vad är den till för?
Grundläggande förståelse för pulsoximetern
Tre vardagliga metoder för att hålla dina ventilationspatienter säkra
Medicinsk utrustning: Hur man läser en monitor för vitala tecken
Ambulans: Vad är en nödsug och när ska den användas?
Livräddande tekniker och procedurer: PALS VS ACLS, vilka är de betydande skillnaderna?
Syftet med att suga patienter under sedering
Kompletterande syre: Cylindrar och ventilationsstöd i USA
Grundläggande luftvägsbedömning: en översikt
Ventilatorhantering: Ventilation av patienten
Nödutrustning: Bärarket för nödsituationer / VIDEOTUTORIAL
Defibrillatorunderhåll: AED och funktionsverifiering
Andningsbesvär: Vilka är tecknen på andnöd hos nyfödda?
EDU: Directional Tip Sugkateter
Sugenhet för akutvård, lösningen i ett nötskal: Spencer JET
Luftvägsledning efter en trafikolycka: en översikt
Trakealintubation: När, hur och varför man skapar en artificiell luftväg för patienten
Vad är övergående takypné hos nyfödda eller neonatalt våta lungsyndrom?
Traumatisk pneumotorax: symtom, diagnos och behandling
Diagnos av spänningspneumothorax i fält: sug eller blåsning?
Pneumothorax och Pneumomediastinum: Rädda patienten med lungbarotrauma
ABC, ABCD och ABCDE-regel i akutmedicin: vad räddaren måste göra
Multipel revbensfraktur, slagkorg (revbensvolet) och pneumothorax: en översikt
Inre blödningar: definition, orsaker, symtom, diagnos, svårighetsgrad, behandling
Bedömning av ventilation, andning och syresättning (andning)
Syre-ozonterapi: För vilka patologier är det indicerat?
Skillnaden mellan mekanisk ventilation och syreterapi
Hyperbariskt syre i sårläkningsprocessen
Venös trombos: från symtom till nya läkemedel
Vad är intravenös kanylering (IV)? De 15 stegen i proceduren
Näskanyl för syrebehandling: vad det är, hur det är tillverkat, när det ska användas
Nässond för syreterapi: vad det är, hur det är tillverkat, när det ska användas
Oxygen Reducer: Funktionsprincip, tillämpning
Hur man väljer medicinsk suganordning?
Holter Monitor: Hur fungerar det och när behövs det?
Vad är patienttryckshantering? En översikt
Head Up Tilt Test, hur testet som undersöker orsakerna till Vagal Synkope fungerar
Hjärtsynkope: vad det är, hur det diagnostiseras och vem det påverkar
Cardiac Holter, egenskaperna hos 24-timmarselektrokardiogrammet



