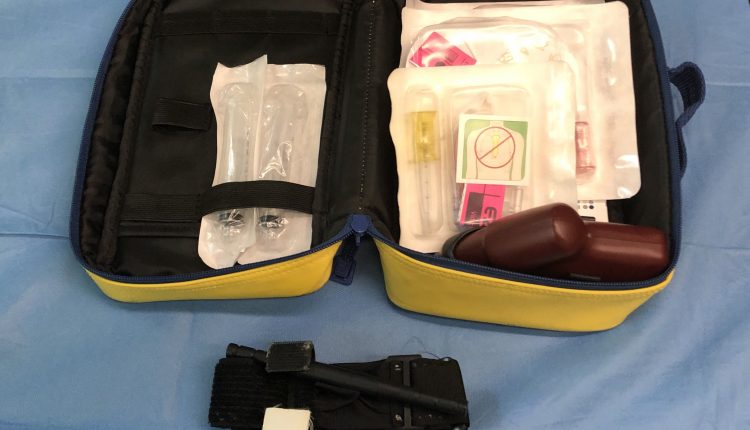
Tourniquet och intraosseous access: massiv blödningshantering
Vid massiv blödning kan snabb kontroll av blödningen och omedelbar vaskulär tillgång göra skillnaden mellan liv och död för en patient. I den här artikeln kommer vi att rapportera en italiensk fallstudie om användningen av en Turnett och intraosseös tillgång.
Akutvårdssystemet 118 i Trieste (Italien) har beslutat att tilldela EZ-IO® intraossös åtkomstanordning till alla ALS-ambulanstjänster i området. Målet är att utrusta ambulanser vid svår blödning och för att utbilda läkare som arbetar i prehospital miljö i hanteringen av massiva förbindelse- och extremitetsblödningar. De gick med i kampanjen "Stoppa blödningen", som främjades av American College of Surgeon och importerades till Italien av Società Italiana di Chirurgia d'Urgenza e del Trauma (Italienska föreningen för akutkirurgi och trauma). Användningen av en tourniquet och intraosseös åtkomst kan innebära en viktig förändring vid behandling av en sådan komplicerad blödning.
Författare: Andrea Clemente, Mauro Milos, Alberto Peratoner SSD 118 Trieste - Institutionen för nödsituationer (attività integrata di Emergenza, Urgenza ed Accettazione). Azienda Sanitaria Universitaria Giuliano Isontina
Intraosseös tillgång: Tourniquet och massiv blödning
Trauma ansvarar varje år för en betydande andel av dödligheten över hela världen. Världshälsoorganisationen uppskattade att under 2012 dog 5.1 miljoner människor på grund av traumatiska händelser, vilket är som 9.2% av dödsfallen världen över (dödlighetsgraden verifierad i 83 fall per 100,000 50 invånare) 15% av dödsfallen var mellan 44 och 1 år, med en dödlighet för män dubbelt så stor som kvinnor (XNUMX).
I Italien svarar traumahändelser för 5% av de totala årliga dödsfallen (2). Det motsvarar cirka 18,000 XNUMX dödsfall, varav:
- vägolyckor: 7,000 dödsfall
- inhemska olyckor: 4,000 XNUMX dödsfall
- arbetsolyckor: 1,300 XNUMX dödsfall
- brottslighet / eller självskada: 5,000 XNUMX dödsfall
Många orsakas av mer än 1 miljon sjukhusinläggningar, vilket motsvarar cirka 10% av den totala årliga inläggningen (3).
Hemorragisk chock är den andra ledande dödsorsaken efter skador i centrala nervsystemet, oavsett mekanism 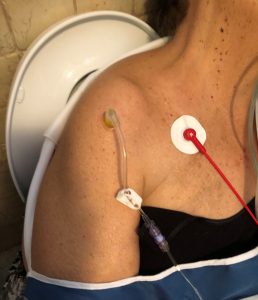 av trauma. Blödning är ansvarig för 30-40% av traumedödsfallen och 33-56% förekommer utanför sjukhuset (4).
av trauma. Blödning är ansvarig för 30-40% av traumedödsfallen och 33-56% förekommer utanför sjukhuset (4).
För att bli mer effektiv som möjligt måste blödningsbehandlingen tillhandahållas så snart som möjligt efter att skadorna inträffat. Massiv blödning kan snabbt leda till så kallad "traumatriad av döden" eller "dödlig triad": hypotermi, koagulopati och metabolisk acidos.
Massiv blödning minskar syretransporten och kan orsaka hypotermi med följdändring av koagulationskaskaden. I frånvaro av syre och näringsämnen som normalt transporteras med blodet (hypoperfusion) växlar celler till anaerob metabolism, vilket orsakar frisättning av mjölksyra, ketonkroppar och andra sura komponenter som sänker blodets pH och orsakar metabolisk acidos. Ökad surhetsgrad skadar vävnader och organ i kroppen och kan minska hjärtprestanda genom att ytterligare sänka syretransporten.
Tourniquet och intraosseous tillgång: livräddande manövrar
Från konflikterna i Irak och Afghanistan har vi lärt oss att omedelbar användning av en turnett och hemostatiska bandage är väsentliga i livräddande manövrar. Ett mycket effektivt sätt att svara, djupt studerat av US Army's Committee on Tactical Combat Casualty Care (C-TCCC). Implementeringen av TCCC-riktlinjerna har lett till en betydande minskning av antalet dödsfall i extremitetsblödningar (5).
Tack vare en djup erfarenhet utvecklad på militär nivå har dessa behandlingsmetoder börjat spridas även i den civila miljön, framför allt efter terroristattacker som den som inträffade under Boston Marathon 2013 (6).
Snabba livräddande åtgärder för att kontrollera blödningarna av första svarande, inklusive åskådare, kan innebära en avgörande punkt för att minska dödsfallen (7). I USA har en av strategierna som visat sig vara effektiva för att minska massiv dödlighet i blödningar varit att utrusta både vårdpersonal och först svarande (polis och brandmän) med blödningskontrollanordningar och träning (8).
I vanliga och dagliga akutläkartjänster är kompressionsbandage som används vid massiv blödning ofta otillräcklig. Den är effektiv endast när direkt manuell komprimering utförs, vilket inte alltid kan garanteras vid flera skador eller höga nödsituationer (5).
Det är därför många akutorganisationer använder en turnering. Det har bara ett syfte: förhindra hemorragisk chock och massiv blödning ur en del. Det har vetenskapligt bevisats att dess tillämpning utan tvekan är livräddande. Patienter som upplever traumatisk hypovolemisk chock har en statistiskt allvarlig prognos med låg överlevnad. Insamlade bevis på det militära området har visat att skadade personer som turneringen applicerades före början av hypovolemisk chock har en överlevnad på 90%, jämfört med 20% när turneringen applicerades efter de första symtomen på chock (9).
Tidig användning av Tournquet minskar behovet av volemisk reintegrering med kristalloider i en extra-sjukhusmiljö (hemodilution, hypotermi) och hemoderivativ i en sjukhusmiljö (koagulopatier), vilket undviker ytterligare försämring av faktorerna i den dödliga triaden (10).
Under Vietnamkonflikten orsakades 9% av dödsfallen av blödningar. I dagens konflikter har den minskats till 2% tack vare utbildning i användningen av en turnering och dess utbredda spridning. Överlevnadsfrekvensen bland soldater som behandlats med turné kontra de där den inte tillämpades är 87% mot 0% (9). Analysen av 6 internationella studier rapporterade en amputationsgrad på 19% av de involverade lemmarna.
Dessa amputationer orsakades förmodligen av den stora omfattningen av primära skador och beskrivs inte som sekundära komplikationer vid användning av turneringen (11). I två stora militära studier konstaterades det att graden av komplikationer på grund av användning av turneringen varierade från 0.2% (12) till 1.7% (9). Andra studier visade avsaknad av turneringskomplikationer kvar på plats mellan 3 och 4 timmar (13.14).
Vi måste betrakta 6 timmar som den maximala gränsen för överlevnad i extremiteterna (15). Kampanjen "Stop the Bleed" befordrades i USA av en arbetsgrupp bland olika byråer som sammankallades av Department of Homeland Security av "National Security Councill Staff" i Vita huset, med målet att bygga motståndskraft bland befolkningen genom att öka medvetenhet om de grundläggande åtgärderna för att stoppa livshotande blödningar orsakade både av oavsiktliga händelser i vardagen och av katastrofala händelser av naturlig eller terroristisk art.
"Committee on Trauma" från American College of Surgeons och Hartford Consensus är bland de främsta promotorerna av denna kampanj. Okontrollerad blödning anses vara den ledande dödsorsaken som kan förhindras av trauma, medan hörnstenen i snabbt ingripande är användningen av åskådare som första svarare för att hantera massiva blödningar fram till ankomsten av professionell räddning, efter att ha konstaterat att interventionen är effektiv inom de första 5 -10 minuter.
Utövarna av 118 Trieste-system deltog i kursen "Stoppa utblödningen", importerad till Italien av Società Italiana di Chirurgia d'Urgenza e del Trauma. Målet är att standardisera beteendet för korrekt användning av turneringen, som för närvarande finns på alla provinsens räddningsfordon.
Om turnett och intraosseous åtkomst
I miljön före sjukhuset är det ofta viktigt att säkerställa snabb vaskulär tillgång, men positioneringen är ofta 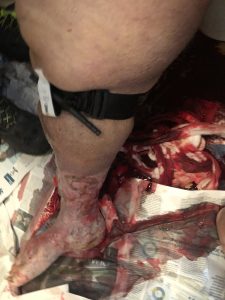 problematisk (16,17). Perifär venös åtkomst förblir standard, men om vitala funktioner komprometteras kan hämtningen av den vara svår eller det kan ta för lång tid.
problematisk (16,17). Perifär venös åtkomst förblir standard, men om vitala funktioner komprometteras kan hämtningen av den vara svår eller det kan ta för lång tid.
Miljöfaktorer som dålig belysning, begränsat utrymme, svår patient eller kliniska faktorer såsom perifer vasokonstriktion hos chock eller hypotermiska patienter, de dåliga venösa tillgångarna på grund av intravenös behandling eller fetma kan göra det svårt att få perifera venös tillgång.
Offren för trauma med ökad dynamik, hjärtstillestånd eller sepsis kan kräva omedelbar vaskulär tillgång.
Hos barn kan det vara tekniskt svårt att få vaskulär tillgång (18). Framgångsgraden för att placera perifera venös tillgång vid det första försöket utanför sjukhuset är 74% (19.20) och reduceras till mindre än 50% i fall av hjärtstopp (20). Patienter med hemorragisk chock kräver i genomsnitt 20 minuter för att få perifer venös åtkomst (21).
Tourniquet och intraosseös åtkomst: det giltiga alternativet till perifer venös åtkomst är intraossös åtkomst: det erhålls mycket snabbare än perifer venåtervinning (50±9 s vs 70±30 s) (22). I intrasjukhusmiljön hos ACR-patienter med otillgängliga perifera vener har intraossös åtkomst visat en högre framgångsfrekvens på kortare tid än CVC placering (85 % vs 60 %; 2 min vs 8 min) (23), dessutom kräver proceduren inte avbrott av bröstkompressioner och kan följaktligen förbättra patientens överlevnad (24).
Europeiska återupplivningsrådet rekommenderar också intraosseös tillträde som ett giltigt alternativ vid misslyckande med att hitta den perifera venen hos den vuxna patienten (25) och som första valet hos den pediatriska patienten (26).
Från och med april 2019 togs EZ-IO® Intraosseous Access System i drift på alla ASUITS 118 Advanced Rescue Ambulances efter utbildning av sjuksköterskor och spridning av operationella förfaranden, tidigare var bara det självmedicinerande systemet utrustat.
Spridningen av kontrollen till alla ambulanser gör det möjligt att snabbt garantera vaskulär tillgång, minska behandlingstiderna och ytterligare öka kvaliteten på tjänsterna för medborgarna. Flera studier har visat att EZ-IO® är ett effektivt intra-osseöst åtkomsthämtningssystem: den totala framgångsgraden är mycket hög (99.6% 27; 98.8% 28; 90% 29) samt framgångsgraden vid första försöket ( 85.9% 27; 94% 28; 85% 23) och kännetecknas av en mycket snabb inlärningskurva (29). Intraosseos tillgång motsvarar perifera venös tillgång vad gäller farmakokinetik och klinisk effekt (30) och komplikationsgraden är mindre än 1% (24).
Om den intraosseösa tillgången och användningen av turneringen, fallrapport
Ärenderapport:
Kl. 6.35: 118 Trieste-systemet aktiverades av FVG: s regionala akutläkarmottagning för att svara på en traumatisk gul kod hemma.
6.44: ambulansen kom till platsen och besättningen åtföljdes av patientens anhöriga i badrummet. En 70-årig överviktig kvinna, sittande på toaletten och medvetslös (GCS 7 E 1 V2 M 4). Snarkande andetag, blek, diaforetisk, knappt märkbar halspuls, kapillärpåfyllningstid > 4 sekunder. Ett stort blodutslag vid patientens fötter; vaskulära sår var uppenbara i de nedre extremiteterna och en handduk, också indränkt i blod, lindades runt höger vaden.
Kl. 6.46: röd kod. Självmedicinering begärdes och de var tvungna att kräva hjälp av brandkåren för att hjälpa patientens transport med tanke på hennes vikttillstånd och det begränsade tillgängliga utrymmet. När handduken togs bort upptäcktes en blödning från ett troligt vaskulärt brott i ulcuscruris, belägen i den bakre delen av kalven.
Det var omöjligt att garantera effektiv direkt komprimering och att dedicera en operatör för detta ändamål. Så de applicerade omedelbart Combat Application Tourniquet (CAT) och stoppade blödningen. Efter det detekterades inga andra hemorragiska munnar.
Huvudet var hyperförlängd och applicerade O2 med 100% FiO2 med försvinnande av snarkande andetag.
Med tanke på tillståndet av chock och fetma var det omöjligt att hitta perifer venös åtkomst, så efter det första försöket placerades intraosseös åtkomst i den högra humeralkammaren med EZ-IO®-system med en 45mm nål.
Rätt positionering av åtkomst bekräftades: nålstabilitet, serös blodsugning och enkel infusion av 10 ml SF-push. Fysiologisk lösning 500 ml infusion med påspressare startades och lemmet immobiliserades med en mitella. När EKG-övervakning placerades kunde 80 rytmiska HR, PA och SpO2 inte detekteras.
Ett tryckmedicinskt förband applicerades sedan vid blödningspunkten. En snabb anamnestisk insamling visade att patienten led av hypertyreoidism, arteriell hypertoni, dyslipidemi, OSAS vid nattlig CPAP, förmaksflimmer i TAO. Hon följdes också av plastikkirurgi och infektionssjukdomar för lägre extremsår med dermohypodermite av MRSA, P. Mirabilis och P. Aeruginosa och i terapi med tapazol 5 mg 8 timmar, bisoprolol 1.25 mg h 8, diltiazem 60 mg var 8: e timme, coumadin enligt INR.
6.55 pm; Automatikern anlände till platsen. Patienten presenterades med GCS 9 (E2, V2, M 5), FC 80r, PA 75/40, SpO2 98% med FiO2 100%. 1000 mg EV tranexaminsyra administrerades. Med hjälp av brandkåren mobiliserades patienten med en stol och sedan på en bår.
I ambulansen presenterades patienten med GCS 13 (E 3, V4, M 6), PA 105/80, FC 80r och SpO2 98% med FiO2 100%. Det visade sig att den intraosseösa högra tillträde till höger hade lossnat under mobiliseringsfaserna, så en annan intraosseös åtkomst placerades omedelbart framgångsrikt i det vänstra humeralsätet och infusionen av vätskor fortsatte.
Med tanke på förbättringen av vitala parametrar utfördes smärtstillande behandling med fentanest 0.1 mg och totalt 500 ml saltlösning och 200 ml ringeracetat infunderades. Klockan 7.25 ambulansen, med läkaren på ombord, lämnad i röd kod till Cattinara Akuten.
Kirurg, återupplivningsavdelning och blodbank varnades. Ambulansen anlände till PS klockan 7.30
Det första blodantalet visade: hemoglobin 5 g / dL, röda blodkroppar 2.27 x 103 ul, hematokrit 16.8%, medan för koagulering: INR 3.55, 42.3 sekunder, förhållande 3.74. Patienten togs in i akutmedicin och genomgick hemotransfusioner i totalt 7 enheter koncentrerad hematokrit och antibiotikacykel med dalbavancin och cefepime.
Tourniquet, massiv blödning och intraosseous åtkomst LÄS DEN Italienska artikeln
LÄS OCKSÅ
Tourniquet: Sluta blöda efter ett skottskada
Intervju med AURIEX - Taktisk medicinsk evakuering, träning och massblödningskontroll
Turnering eller ingen turnering? Två expertortopedister talar om den totala knäbytet
Tactical Field Care: hur ska paramedicinska skyddas mot ett krigsfält?
Tourniquet, massiv blödning och intraosseös åtkomst BIBLIOGRAFI
1. Världshälsoorganisationen. Storleken och orsakerna till skador. 2–18 (2014). doi: ISBN 978 92 4 150801 8
2. Giustini, M. OSSERVATORIO NAZIONALE AMBIENTE E TRAUMI (ONAT) Traumi: non solo strada. i Salute e Sicurezza Stradale: l'Onda Lunga del Trauma 571–579 (CAFI Editore, 2007).
3. Balzanelli, MG Il supporto delle funzioni vitali al paziente politraumatizzato - Trauma Life Support (TLS). i Manuale di Medicina di Emergenza e Pronto Soccorso 263–323 (CIC Edizioni Internazionali, 2010).
4. Kauvar, DS, Lefering, R. & Wade, CE Effekt av blödning på traumautfall: en översikt över epidemiologi, kliniska presentationer och terapeutiska överväganden. J. Trauma60, S3-11 (2006).
5. Eastridge, BJ et al. Död på slagfältet (2001-2011): Implikationer för framtiden för vård av stridsolyckor. J. Trauma Acute Care Surg.73, 431–437 (2012).
6. Walls, RM & Zinner, MJ Boston Marathon-svaret: varför fungerade det så bra? JAMA309, 2441-2 (2013).
7. Brinsfield, KH & Mitchell, E. Department of Homeland Securitys roll i att förstärka och genomföra svaret på aktiva skjutare och avsiktliga massolyckhändelser. Tjur. Am. Coll. Surg.100, 24–6 (2015).
8. Holcomb, JB, Butler, FK & Rhee, P. Blödningskontrollanordningar: Turneringar och hemostatiska förband. Tjur. Am. Coll. Surg.100, 66–70 (2015).
9. Kragh, JF et al. Överlevnad med nödturnering för att stoppa blödningar i stora lidande trauma. Ann. Surg.249, 1–7 (2009).
10. Mohan, D., Milbrandt, EB & Alarcon, LH Black Hawk Down: Utvecklingen av återupplivningsstrategier vid massiv traumatisk blödning. Crit. Care12, 1–3 (2008).
11. Bulger, EM et al. En evidensbaserad prehospital riktlinje för extern blödningskontroll: American College of Surgeons Committee on Trauma. Prehosp. SOS. Vård18, 163–73
12. Brodie, S. et al. Tourniquet användning i stridstrauma: Storbritanniens militära erfarenhet. J. Spec. Oper. Med.9, 74–7 (2009).
13. Welling, DR, McKay, PL, Rasmussen, TE & Rich, NM En kort historia av turneringen. J. Vasc. Surg.55, 286-290 (2012).
14. Kragh, JF et al. Slåss överlevnad med nödutnyttjande för att stoppa blödning i extremiteterna J. Emerg. Med.41, 590–597 (2011).
15. Walters, TJ, Holcomb, JB, Cancio, LC, Beekley, AC & Baer, DG Emergency Tourniquets. J. Am. Coll. Surg.204, 185–186 (2007).
16. Zimmermann, A. & Hansmann, G. Intraosseous access. Neonatala nödsituationer A Pract. Guid. Resusc. Transp. Crit. Care Newborn Infants39, 117–120 (2009).
17. Olaussen, A. & Williams, B. Intraosseous access in the prehospital setting: Literature review. Prehosp. Disaster Med.27, 468–472 (2012).
18. Lyon, RM & Donald, M. Intraosseous access in the prehospital setting — Ideal first-line option or best bailout? Återupplivning84, 405–406 (2013).
19. Lapostolle, F. et al. Prospektiv utvärdering av perifera venös tillgångssvårigheter vid akutvård. Intensivvård Med.33, 1452–1457 (2007).
20. Reades, R., Studnek, JR, Vandeventer, S. & Garrett, J. Intraosseous kontra intravenös vaskulär tillgång under hjärtstopp utanför sjukhuset: En randomiserad kontrollerad studie. Ann. Emerg. Med.58, 509–516 (2011).
21. Engels, PT et al. Användning av intraosseösa apparater vid trauma: En undersökning av traumaledare i Kanada, Australien och Nya Zeeland. Burk. J. Surg.59, 374–382 (2016).
22. Lamhaut, L. et al. Jämförelse av intravenös och intraosseös åtkomst av sjukhuspersonal före sjukhus med och utan CBRN-skydd Utrustning. Återupplivning81, 65–68 (2010).
23. Leidel, BA et al. Jämförelse av intraosseös kontra central venös vaskulär tillgång hos vuxna under återupplivning på akutavdelningen med otillgängliga perifera vener. Resuscitation83, 40–45 (2012).
24. Petitpas, F. et al. Användning av intra-osseös tillgång hos vuxna: en systematisk översyn. Crit. Care20, 102 (2016).
25. Soar, J. et al. Europeiska återupplivningsrådets riktlinjer för återupplivning 2015: Avsnitt 3. Livsstöd för vuxna. Resuscitation95, 100–47 (2015).
26. Maconochie, IK et al. Europeiska återupplivningsrådets riktlinjer för återupplivning 2015. Avsnitt 6. Livsstöd för barn. Resuscitation95, 223–248 (2015).
27. Helm, M. et al. EZ-IO® intraosseös enhetsimplementering i German Helicopter Emergency Medical Service. Resuscitation88, 43–47 (2015).
28. Reinhardt, L. et al. Fyra års EZ-IO®-system i förberedelse och på nödläge på sjukhus. Cent. Eur. J. Med.8, 166–171 (2013).
29. Santos, D., Carron, PN, Yersin, B. & Pasquier, M. EZ-IO® intraossös enhetsimplementering i en akuttjänst före sjukhus: En prospektiv studie och granskning av litteraturen. Återupplivning84, 440-445 (2013).
30. Von Hoff, DD, Kuhn, JG, Burris, HA & Miller, LJ Är intraossös lika intravenös? En farmakokinetisk studie. Am. J. Emerg. Med.26, 31–38 (2008).



