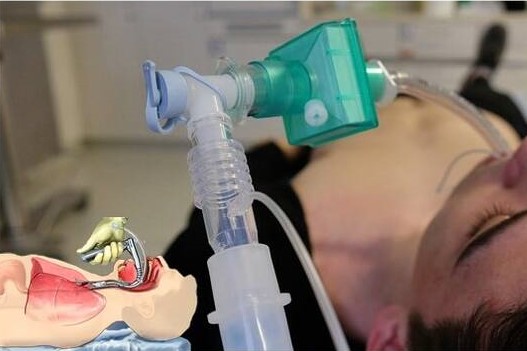
การใส่ท่อช่วยหายใจ: เมื่อใดอย่างไรและทำไมจึงต้องสร้างทางเดินหายใจเทียมสำหรับผู้ป่วย
การใส่ท่อช่วยหายใจคือการใส่ท่อที่ยืดหยุ่นเข้าไปในหลอดลมผ่านสายเสียงเพื่อให้คนที่ไม่สามารถหายใจได้เพื่อหายใจและปกป้องทางเดินหายใจจากการสูดดมวัสดุในกระเพาะอาหาร
ผู้ป่วยส่วนใหญ่ที่ต้องใส่ท่อช่วยหายใจเทียมสามารถจัดการได้โดยการใส่ท่อช่วยหายใจซึ่งสามารถทำได้
- Orotracheal (สอดท่อทางปาก)
- Nasotracheal (สอดท่อทางจมูก)
การใส่ท่อช่วยหายใจทางช่องปากเป็นที่นิยมในการใส่ท่อช่วยหายใจทางช่องจมูกในกรณีส่วนใหญ่และทำโดยการส่องกล้องกล่องเสียงโดยตรงหรือการส่องกล้องด้วยกล้องวิดีโอ
การใส่ท่อช่วยหายใจทางช่องปากเป็นที่ต้องการในผู้ป่วยที่หยุดหายใจขณะหยุดหายใจและผู้ป่วยหนักเพราะโดยปกติแล้วจะสามารถทำได้เร็วกว่าการใส่ท่อช่วยหายใจในช่องจมูกซึ่งสงวนไว้สำหรับผู้ป่วยที่ตื่นตัวและหายใจเองได้เองหรือในสถานการณ์ที่ต้องหลีกเลี่ยงเส้นทางในช่องปาก
Epistaxis เป็นภาวะแทรกซ้อนที่ร้ายแรงของการใส่ท่อช่วยหายใจในช่องจมูก การมีเลือดอยู่ในทางเดินหายใจสามารถบดบังการมองเห็นกล่องเสียงและทำให้การใส่ท่อช่วยหายใจซับซ้อนได้
ก่อนใส่ท่อช่วยหายใจ
ซ้อมรบเพื่อสร้างช่องทางเดินหายใจและเพื่อระบายอากาศและให้ออกซิเจนแก่ผู้ป่วยก่อนที่จะมีการใส่ท่อช่วยหายใจ
เมื่อตัดสินใจใส่ท่อช่วยหายใจแล้วมาตรการเตรียมการมีดังนี้
- การจัดตำแหน่งที่ถูกต้องของผู้ป่วย (ดูรูปหัวหน้าและ คอ ตำแหน่งสำหรับการเปิดทางเดินหายใจ)
- ระบายอากาศด้วยออกซิเจน 100%
- การเตรียมสิ่งที่จำเป็น อุปกรณ์ (รวมอุปกรณ์ดูด)
- บางครั้งยา
การระบายอากาศด้วยออกซิเจน 100% จะกำจัดไนโตรเจนในผู้ป่วยที่มีสุขภาพดีและช่วยยืดระยะเวลาหยุดหายใจขณะที่ปลอดภัยได้อย่างมีนัยสำคัญ (ผลกระทบจะน้อยกว่าในผู้ป่วยที่มีความผิดปกติของหัวใจและปอดอย่างรุนแรง)
กลยุทธ์ในการทำนายกล่องเสียงที่ยากลำบาก (เช่นคะแนน Mallampati ระยะต่อมไทรอยด์ - เมนทัม) มีค่า จำกัด ในกรณีฉุกเฉิน
ผู้ช่วยชีวิตควรเตรียมพร้อมที่จะใช้เทคนิคอื่น (เช่นการปิดกล่องเสียงการใช้หน้ากากช่วยหายใจการผ่าตัดทางเดินหายใจ) หากการส่องกล้องไม่สำเร็จ
อ่านเพิ่มเติม: Tracheostomy ระหว่างการใส่ท่อช่วยหายใจในผู้ป่วย COVID-19: การสำรวจการปฏิบัติทางคลินิกในปัจจุบัน
ในระหว่างที่หัวใจหยุดเต้นไม่ควรหยุดการกดหน้าอกเพื่อพยายามใส่ท่อช่วยหายใจ
หากผู้ช่วยชีวิตไม่สามารถใส่ท่อช่วยหายใจในขณะที่กำลังทำการบีบอัด (หรือระหว่างการหยุดชั่วขณะสั้น ๆ ที่เกิดขึ้นระหว่างการเปลี่ยนแปลงในการบีบอัดผู้ช่วยชีวิต) ควรใช้เทคนิคทางเดินหายใจทางเลือกอื่น
ควรใช้การดูดทันทีด้วยเครื่องมือที่แข็งซึ่งปลายถึงต่อมทอนซิลเพื่อล้างสารคัดหลั่งและวัสดุอื่น ๆ ออกจากทางเดินหายใจ
ความดัน cricoid ด้านหน้า (Sellick maneuver) ได้รับการแนะนำก่อนและระหว่างการใส่ท่อช่วยหายใจเพื่อหลีกเลี่ยงการสำรอกแบบพาสซีฟ
อย่างไรก็ตามการซ้อมรบนี้อาจมีประสิทธิภาพน้อยกว่าที่เคยคิดไว้และอาจส่งผลต่อการมองเห็นของกล่องเสียงในระหว่างการส่องกล้อง
ยาเพื่ออำนวยความสะดวกในการใส่ท่อช่วยหายใจรวมทั้งยาระงับประสาทยาคลายกล้ามเนื้อและบางครั้งก็ให้ยา vagolytics แก่ผู้ป่วยที่รู้สึกตัวหรือมีสติสัมปชัญญะก่อนการส่องกล้อง
การเลือกท่อและการเตรียมท่อช่วยหายใจ
ผู้ใหญ่ส่วนใหญ่สามารถรับท่อที่มีเส้นผ่านศูนย์กลางภายใน≥ 8 มม. หลอดเหล่านี้เหมาะสำหรับหลอดที่มีขนาดเล็กกว่าเพราะ
- มีความต้านทานต่อการไหลของอากาศน้อยลง (ลดการทำงานของการหายใจ)
- อำนวยความสะดวกในการหลั่งสารคัดหลั่ง
- อนุญาตให้ผ่านหลอดลม
- สามารถช่วยในการหยุดการใช้เครื่องช่วยหายใจ
สำหรับทารกและเด็กอายุ≥ 1 ปีขนาดของท่อที่ไม่ได้ใส่ถุงจะคำนวณโดยใช้สูตร (อายุของผู้ป่วย +16) / 4; ดังนั้นผู้ป่วยอายุ 4 ปีควรได้รับท่อช่วยหายใจขนาด (4 + 16) / 4 = 5 มม.
ขนาดหลอดที่แนะนำโดยสูตรนี้ควรลดลง 0.5 (ขนาด 1 หลอด) หากใช้หลอดที่ปิดสนิท
แผนภูมิอ้างอิงหรืออุปกรณ์เช่นเทปฉุกเฉินสำหรับเด็กของ Broselow หรือ Pedi-Wheel สามารถระบุใบมีดกล่องเสียงขนาดที่เหมาะสมและท่อช่วยหายใจสำหรับทารกและเด็กได้อย่างรวดเร็ว
สำหรับผู้ใหญ่ (และบางครั้งสำหรับเด็ก) ควรวางสไตเล็ตแบบแข็งไว้ในท่อโดยระวังให้หยุดแกนกลาง 1-2 ซม. ก่อนถึงปลายท่อช่วยหายใจส่วนปลายเพื่อให้ปลายท่อยังคงอ่อนนุ่ม
จากนั้นควรใช้แกนหมุนเพื่อทำให้รูปร่างของท่อตรงไปจนถึงจุดเริ่มต้นของข้อมือส่วนปลาย จากจุดนี้ท่อจะงอขึ้นประมาณ 35 °เป็นรูปแท่งฮ็อกกี้
ลักษณะทางสัณฐานวิทยาเฉพาะนี้ช่วยในการวางท่อและหลีกเลี่ยงการบดบังมุมมองของผู้ช่วยชีวิตเกี่ยวกับสายเสียงระหว่างทางเดินท่อ
ไม่จำเป็นต้องเติมปลายแขนส่วนปลายของท่อช่วยหายใจด้วยอากาศเพื่อควบคุมบอลลูนเป็นประจำ หากใช้เทคนิคนี้ต้องใช้ความระมัดระวังในการไล่อากาศทั้งหมดออกก่อนที่จะใส่ท่อ
อ่านเพิ่มเติม: อัพเดทเกี่ยวกับการใส่ท่อช่วยหายใจ Rapid Sequence จาก HEMS ของออสเตรเลีย
เทคนิคการจัดตำแหน่งสำหรับการใส่ท่อช่วยหายใจ
การใส่ท่อช่วยหายใจที่ประสบความสำเร็จในครั้งแรกเป็นสิ่งสำคัญ
การตรวจกล่องเสียงซ้ำ ๆ (≥ 3 ครั้ง) มีความสัมพันธ์กับอัตราการเกิดภาวะขาดออกซิเจนในเลือดสูงการสำลักและภาวะหัวใจหยุดเต้นที่สูงขึ้นมาก
นอกเหนือจากการวางตำแหน่งที่ถูกต้องแล้วหลักการทั่วไปอื่น ๆ ที่จำเป็นต่อความสำเร็จ:
- เห็นภาพลิ้นปี่
- เห็นภาพโครงสร้างกล่องเสียงด้านหลัง (โดยหลักการแล้วเส้นเสียง)
- อย่าดันท่อเว้นแต่ว่าจะมีการใส่หลอดลมแน่นอน
กล่องเสียงถืออยู่ที่มือซ้ายและใส่ใบมีดเข้าไปในปากและใช้เป็นคันโยกเพื่อเลื่อนขากรรไกรและลิ้นขึ้นและห่างจากเครื่องช่วยชีวิตโดยมองเห็นคอหอยด้านหลัง
สิ่งสำคัญคือต้องหลีกเลี่ยงการสัมผัสกับฟันหน้าและอย่าให้แรงกดสูงต่อโครงสร้างกล่องเสียง
การระบุลิ้นปี่มีความสำคัญยิ่ง การระบุลิ้นปี่ช่วยให้ผู้ปฏิบัติงานสามารถจดจำจุดสังเกตในเส้นทางที่ยากลำบากและกำหนดตำแหน่งของใบมีดกล่องเสียงได้อย่างถูกต้อง
ลิ้นปี่อาจอยู่ติดกับผนังด้านหลังของคอหอยซึ่งเชื่อมต่อกับเยื่อเมือกอื่น ๆ หรือยังคงจมอยู่ในสารคัดหลั่งที่อุดทางเดินหายใจของผู้ป่วยในภาวะหัวใจหยุดเต้นโดยไม่ได้ตั้งใจ
เมื่อพบลิ้นปี่แล้วผู้ปฏิบัติงานสามารถใช้หนึ่งใน 2 เทคนิคเพื่อยกขึ้น:
- วิธีการใช้ใบมีดตรงโดยทั่วไป: ผู้ปฏิบัติงานหยิบลิ้นปี่ด้วยปลายใบมีดกล่องเสียง
- วิธีใบมีดโค้งโดยทั่วไป: ผู้ประกอบวิชาชีพจะยกลิ้นปี่โดยทางอ้อมและเคลื่อนย้ายออกจากแนวของไซต์โดยเลื่อนใบมีดเข้าไปในวาลเลคูลาและกดกับเอ็นไฮโปปิกล็อตติค
ความสำเร็จของใบมีดโค้งขึ้นอยู่กับตำแหน่งที่ถูกต้องของปลายใบมีดในวาลเลคูลาและทิศทางของแรงยก
การยกลิ้นปี่โดยใช้แต่ละเทคนิคจะแสดงโครงสร้างของกล่องเสียงด้านหลัง (กระดูกอ่อน arytenoid, interarytenoid incisura), glottis และสายเสียง
หากสอดปลายใบมีดลึกเกินไปจุดสังเกตของกล่องเสียงอาจขาดหายไปโดยสิ้นเชิงและอาจเข้าใจผิดว่ารูหลอดอาหารทรงกลมสีเข้มเป็นช่องเปิดของช่องเปิด
หากระบุโครงสร้างได้ยากการจัดการกล่องเสียงด้วยมือขวาที่ด้านหน้าของคอ (ให้มือขวาและมือซ้ายทำงานร่วมกัน) สามารถปรับมุมมองของกล่องเสียงให้เหมาะสมที่สุด
อีกเทคนิคหนึ่งที่เกี่ยวข้องกับการยกศีรษะขึ้น (ยกที่ระดับท้ายทอยไม่ใช่ส่วนขยายของแอตแลนโต - ท้ายทอย) ซึ่งทำให้ขากรรไกรล่างเคลื่อนและปรับปรุงแนวสายตา
ไม่แนะนำให้ยกศีรษะในผู้ป่วยที่อาจได้รับบาดเจ็บที่กระดูกสันหลังส่วนคอและเป็นเรื่องยากในผู้ป่วยที่เป็นโรคอ้วนขั้นรุนแรง (ซึ่งต้องอยู่ในตำแหน่งทางลาดหรือศีรษะก่อน)
ในการมองเห็นที่ดีที่สุดสามารถมองเห็นเส้นเสียงได้ชัดเจน หากมองไม่เห็นเส้นเสียงอย่างน้อยที่สุดควรมองเห็นจุดสังเกตของกล่องเสียงด้านหลังและปลายท่อควรมองเห็นขณะที่มันพาดผ่านฟันกรามระหว่างฟันและกระดูกอ่อนหลัง
อ่านเพิ่มเติม: การใส่ท่อช่วยหายใจระหว่างการทำ CPR เกี่ยวข้องกับการรอดชีวิตและสุขภาพสมองที่แย่ลง
ผู้ให้การกู้ชีพควรระบุจุดสังเกตของกล่องเสียงให้ชัดเจนเพื่อหลีกเลี่ยงการใส่ท่อช่วยหายใจที่อาจทำให้เสียชีวิตได้
หากผู้ช่วยชีวิตไม่แน่ใจว่าท่อดังกล่าวผ่านเข้าไปในหลอดลมหรือไม่ไม่ควรสอดท่อเข้าไป
เมื่อได้การมองเห็นที่ดีที่สุดแล้วมือขวาจะสอดท่อผ่านกล่องเสียงเข้าไปในหลอดลม (หากผู้ปฏิบัติงานออกแรงกดที่กล่องเสียงด้านหน้าด้วยมือขวาผู้ช่วยควรใช้แรงกดนี้ต่อไป)
หากท่อไหลผ่านไม่สะดวกการหมุนท่อตามเข็มนาฬิกา 90 °จะช่วยให้ท่อส่งผ่านไปที่วงแหวนหลอดลมด้านหน้าได้ง่ายขึ้น
ก่อนถอดกล่องเสียงผู้ปฏิบัติงานควรตรวจสอบว่าท่อผ่านระหว่างสายเสียง
ความลึกของท่อที่เหมาะสมมักอยู่ระหว่าง 21 ถึง 23 ซม. ในผู้ใหญ่และ 3 เท่าของขนาดท่อช่วยหายใจในเด็ก (12 ซม. สำหรับท่อช่วยหายใจ 4.0 มม. 16.5 ซม. สำหรับท่อช่วยหายใจ 5.5 มม.)
ในผู้ใหญ่หลอดมักจะเคลื่อนเข้าไปในหลอดลมหลักด้านขวาหากเกิดการลุกลามโดยไม่ได้ตั้งใจ
อุปกรณ์ทางเลือกสำหรับการใส่ท่อช่วยหายใจ
อุปกรณ์และเทคนิคต่าง ๆ ถูกนำมาใช้มากขึ้นในการใส่ท่อช่วยหายใจในกรณีที่ไม่สามารถส่องกล้องกล่องเสียงหรือเป็นแนวทางเบื้องต้นในการใส่ท่อช่วยหายใจ
อุปกรณ์เหล่านี้ ได้แก่
- กล่องเสียงวิดีโอ
- กล่องเสียงพร้อมกระจก
- หน้ากากกล่องเสียงที่มีลูเมนช่วยให้ใส่ท่อช่วยหายใจ
- Fibroscopes และหัวจับแสง
- ตัวแลกเปลี่ยนท่อ
อุปกรณ์แต่ละชิ้นมีลักษณะเฉพาะของตัวเอง ผู้ช่วยชีวิตที่มีประสบการณ์ในเทคนิคการใส่ท่อช่วยหายใจแบบกล่องเสียงมาตรฐานไม่ควรคิดว่าพวกเขาจะสามารถใช้อุปกรณ์เหล่านี้ได้ (โดยเฉพาะหลังจากใช้ curars) โดยไม่คุ้นเคยกับมันก่อน
กล้องวิดีโอและกล่องเสียงพร้อมกระจกช่วยให้ผู้ปฏิบัติงานสามารถมองไปรอบ ๆ ส่วนโค้งของลิ้นและโดยทั่วไปจะให้ภาพกล่องเสียงที่ดีเยี่ยม
อย่างไรก็ตามท่อต้องการมุมโค้งที่มากกว่ามากเพื่อหลีกเลี่ยงลิ้นและอาจเป็นเรื่องยากที่จะจัดการและใส่เข้าไป
หน้ากากกล่องเสียงบางชนิดมีช่องสำหรับใส่ท่อช่วยหายใจ
ในการส่งท่อช่วยหายใจผ่านหน้ากากกล่องเสียงผู้ช่วยชีวิตจำเป็นต้องรู้วิธีการจัดตำแหน่งหน้ากากให้เหมาะสมที่สุดเหนือ aditus ของกล่องเสียง บางครั้งมีปัญหาทางกลในการผ่านท่อช่วยหายใจ
ไฟเบอร์สโคปแบบยืดหยุ่นและหัวจับแสงเป็นเรื่องง่ายมากที่จะจัดการและสามารถใช้ในผู้ป่วยที่มีความผิดปกติทางกายวิภาค
อย่างไรก็ตามจำเป็นต้องมีการฝึกอบรมเพื่อรับรู้จุดสังเกตของกล่องเสียงในการมองเห็น fibreoptic
เมื่อเปรียบเทียบกับกล้องวิดีโอและกล่องเสียงแบบกระจกแล้วไฟเบอร์สโคปจะจัดการได้ยากกว่าและมีแนวโน้มที่จะเกิดปัญหาในการมีเลือดและสารคัดหลั่ง นอกจากนี้พวกเขาไม่ได้แยกและแบ่งเนื้อเยื่อ แต่จะต้องเคลื่อนย้ายผ่านช่องทางที่มีความร่วนซุยแทน
Tube Exchangers (โดยทั่วไปเรียกว่า gum elastic bougies) เป็นสไตเลตกึ่งแข็งที่สามารถใช้เมื่อการมองเห็นกล่องเสียงไม่เหมาะสม (เช่นมองเห็นลิ้นปี่ แต่ไม่สามารถเปิดกล่องเสียงได้)
ในกรณีเช่นนี้ผู้แนะนำจะถูกส่งผ่านไปตามพื้นผิวด้านล่างของลิ้นปี่ จากจุดนี้อาจมีการแทรกเข้าไปในหลอดลม
การป้อนข้อมูลทางหลอดลมถูกแนะนำโดยการตอบรับสัมผัสโดยรับรู้ว่าปลายเลื่อนไปบนวงแหวนหลอดลม
จากนั้นใส่ท่อช่วยหายใจเหนือตัวแลกเปลี่ยนท่อเข้าไปในหลอดลม
เมื่อผ่านท่อไปยังเครื่องแนะนำหรือหลอดลมบางครั้งปลายจะสิ้นสุดลงที่รอยพับด้านขวา การหมุนท่อไปทางทิศทวนเข็มนาฬิกา 90 °มักจะทำให้ส่วนปลายเป็นอิสระและปล่อยให้หมุนต่อไปได้อย่างอิสระ
หลังจากใส่แล้ว
ถอดขากรรไกรออกและพันแขนพองด้วยอากาศโดยใช้เข็มฉีดยาขนาด 10 มล. เครื่องวัดความดันใช้เพื่อตรวจสอบว่าความดันผ้าพันแขนอยู่ที่ <30 ซม. ท่อช่วยหายใจที่มีขนาดถูกต้องอาจต้องใช้อากาศมาก <2 มล.
หลังจากการพองตัวของข้อมือควรตรวจสอบตำแหน่งท่อโดยใช้วิธีการต่างๆ ได้แก่ :
- การตรวจและการตรวจคนไข้
- การตรวจจับก๊าซคาร์บอนไดออกไซด์
- อุปกรณ์ตรวจหาท่อช่วยหายใจหลอดอาหาร
- บางครั้งเอกซเรย์ทรวงอก
เมื่อท่ออยู่ในตำแหน่งที่ถูกต้องการช่วยหายใจด้วยมือควรทำให้เกิดการขยายตัวของหน้าอกที่สมมาตรซึ่งเป็นเสียงพึมพำที่ดีต่อปอดทั้งสองข้างโดยไม่ทำให้เกิดการไหลเวียนของช่องท้องส่วนบน
อากาศที่หายใจออกควรมีก๊าซคาร์บอนไดออกไซด์ในขณะที่อากาศในกระเพาะอาหารไม่มี การตรวจจับก๊าซคาร์บอนไดออกไซด์ด้วยอุปกรณ์คาร์บอนไดออกไซด์ปลายน้ำที่มีสีหรือด้วยคลื่นแคปโนกราฟฟิคเป็นการยืนยันการวางหลอดลม
อย่างไรก็ตามในระหว่างภาวะหัวใจหยุดเต้นเป็นเวลานาน (กล่าวคือมีกิจกรรมการเผาผลาญเพียงเล็กน้อยหรือไม่มีเลย) คาร์บอนไดออกไซด์อาจไม่สามารถตรวจพบได้แม้ว่าจะมีการวางท่อที่ถูกต้องก็ตาม ในกรณีเช่นนี้อาจใช้อุปกรณ์ตรวจจับท่อช่วยหายใจทางหลอดอาหาร
อุปกรณ์เหล่านี้ใช้หลอดเป่าลมหรือหลอดฉีดยาขนาดใหญ่เพื่อใช้แรงดันลบกับท่อช่วยหายใจ
หลอดอาหารที่ยืดหยุ่นทำงานร่วมกันและกระแสลมเพียงเล็กน้อยหรือไม่มีเลยผ่านเข้าไปในอุปกรณ์ ในทางตรงกันข้ามหลอดลมแข็งไม่ให้ความร่วมมือและการไหลเวียนของอากาศที่เกิดขึ้นจะยืนยันตำแหน่งของหลอดลม
ในกรณีที่ไม่มีภาวะหัวใจหยุดเต้นโดยทั่วไปการวางท่อจะได้รับการยืนยันด้วยเอกซเรย์ทรวงอก
หลังจากยืนยันตำแหน่งที่ถูกต้องแล้วควรยึดท่อด้วยอุปกรณ์ที่มีจำหน่ายทั่วไปหรือเทปกาว
อะแดปเตอร์เชื่อมต่อท่อช่วยหายใจกับขวดช่วยหายใจโดยใช้ท่อ T ที่ให้ความชื้นและออกซิเจนหรือใช้เครื่องช่วยหายใจ
ท่อช่วยหายใจอาจเคลื่อนที่ได้โดยเฉพาะอย่างยิ่งในสถานการณ์การช่วยชีวิตที่ไม่เป็นระเบียบดังนั้นควรตรวจสอบตำแหน่งของท่อบ่อยๆ
หากไม่มีเสียงหายใจทางด้านซ้ายการใส่ท่อช่วยหายใจของหลอดลมหลักด้านขวามีโอกาสมากกว่า pneumothorax ความดันโลหิตสูง แต่ควรพิจารณาทั้งสองอย่าง
การใส่ท่อช่วยหายใจทางจมูก
หากผู้ป่วยหายใจไม่ออกตามธรรมชาติอาจใช้การใส่ท่อช่วยหายใจทางช่องจมูกในสถานการณ์ฉุกเฉินบางอย่างเช่นเมื่อผู้ป่วยมีความผิดปกติของช่องปากหรือปากมดลูกอย่างรุนแรง (เช่นรอยโรคอาการบวมน้ำการ จำกัด การเคลื่อนไหว) ซึ่งทำให้การส่องกล้องกล่องเสียงทำได้ยาก
การใส่ท่อช่วยหายใจทางท่อช่วยหายใจเป็นข้อห้ามอย่างยิ่งในผู้ป่วยที่มีรอยแตกตรงกลางหน้าหรือกระดูกกะโหลกศีรษะที่ทราบหรือสงสัย
ในอดีตการใส่ท่อช่วยหายใจทางจมูกยังถูกนำมาใช้เมื่อการรักษาไม่พร้อมใช้งานหรือต้องห้าม (เช่นในการตั้งครรภ์นอกโรงพยาบาลในแผนกฉุกเฉินบางแห่ง) และสำหรับผู้ป่วยที่มีอาการหายใจไม่ออก, hyperpnoea และท่านั่งที่ถูกบังคับ (เช่นผู้ที่มีภาวะหัวใจล้มเหลว) อาจค่อยๆดันท่อเข้าไปในทางเดินหายใจ
อย่างไรก็ตามความพร้อมใช้งานของวิธีการช่วยหายใจแบบไม่รุกราน (เช่นความดันทางเดินหายใจเป็นบวกสองระดับ) ความพร้อมใช้งานที่ดีขึ้นและการฝึกอบรมการใช้ยาใส่ท่อช่วยหายใจและอุปกรณ์ทางเดินหายใจแบบใหม่ทำให้การใช้ท่อช่วยหายใจลดลงอย่างมาก
ข้อพิจารณาเพิ่มเติมรวมถึงปัญหาที่เกี่ยวข้องกับการใส่ท่อช่วยหายใจรวมทั้งไซนัสอักเสบ (คงที่หลังจาก 3 วัน) และความจริงที่ว่าท่อที่มีขนาดเพียงพอที่จะให้หลอดลม (เช่น≥ 8 มม.) แทบจะไม่สามารถใส่เข้าไปในจมูกได้
เมื่อทำการใส่ท่อช่วยหายใจทางจมูกควรใช้ vasoconstrictor (เช่น phenylephrine) และยาชาเฉพาะที่ (เช่น benzocaine, lidocaine) ที่เยื่อบุจมูกและกล่องเสียงเพื่อป้องกันการตกเลือดและเพื่อป้องกันการตอบสนอง
ผู้ป่วยบางรายอาจต้องใช้ยาระงับประสาทยาขับหลับหรือยา EV dissociative
หลังจากเตรียมเยื่อบุจมูกแล้วควรใส่ cannula หลังโพรงจมูกที่อ่อนนุ่มเพื่อให้แน่ใจว่ามีช่องจมูกที่เลือกเพียงพอและสร้างท่อสำหรับยาเฉพาะที่ไปยังคอหอยและกล่องเสียง
สามารถใส่ cannula ในช่องจมูกได้ด้วยความช่วยเหลือของเจลที่เรียบง่ายหรือยาชา (เช่น lidocaine)
cannula ในช่องจมูกจะถูกลบออกหลังจากที่เยื่อบุคอหอยได้รับการฉีดพ่นยา
จากนั้นสอดท่อจมูก - หลอดลมลึกประมาณ 14 ซม. (เหนือ aditus ของกล่องเสียงในผู้ใหญ่ส่วนใหญ่) ณ จุดนี้การไหลเวียนของอากาศควรเป็นเครื่องช่วยหายใจ ในขณะที่ผู้ป่วยหายใจเข้าโดยเปิดสายเสียงท่อจะถูกดันเข้าไปในหลอดลมทันที
ความพยายามในการใส่ครั้งแรกที่ล้มเหลวมักทำให้ผู้ป่วยไอ
ผู้ปฏิบัติงานต้องคาดการณ์เหตุการณ์นี้ซึ่งเปิดโอกาสให้มีโอกาสครั้งที่สองในการส่งผ่านท่อผ่านช่องเปิด
ท่อช่วยหายใจที่ยืดหยุ่นมากขึ้นพร้อมปลายแบบปรับได้ช่วยเพิ่มโอกาสในการประสบความสำเร็จ
ผู้ช่วยชีวิตบางคนทำให้ท่ออ่อนลงโดยวางไว้ในน้ำอุ่นเพื่อลดความเสี่ยงของการตกเลือดและเพื่อให้ง่ายต่อการสอด
นอกจากนี้ยังอาจติดนกหวีดขนาดเล็กที่มีขายตามท้องตลาดเข้ากับขั้วต่อใกล้เคียงของท่อเพื่อเน้นเสียงของการไหลเวียนของอากาศเมื่อท่ออยู่ในตำแหน่งที่ถูกต้องเหนือกล่องเสียงและเข้าไปในหลอดลม
ภาวะแทรกซ้อนของการใส่ท่อช่วยหายใจ
ภาวะแทรกซ้อน ได้แก่
- การบาดเจ็บโดยตรง
- ท่อช่วยหายใจหลอดอาหาร
- การพังทลายของหลอดลมหรือการตีบ
Laryngoscopy สามารถทำลายริมฝีปากฟันลิ้นและบริเวณเหนือกลอตติคและ subglottic ได้
หากไม่รู้จักการวางท่อในหลอดอาหารจะส่งผลให้การช่วยหายใจล้มเหลวและอาจเสียชีวิตหรือบาดเจ็บจากการขาดออกซิเจนได้
การหายใจไม่ออกผ่านท่อเข้าไปในหลอดอาหารทำให้เกิดการสำรอกซึ่งอาจนำไปสู่การหายใจเข้าไปลดการระบายอากาศในภายหลังโดยบอลลูนวาล์วและหน้ากากและการมองเห็นที่ไม่ชัดเจนในการพยายามใส่ท่อช่วยหายใจ
ท่อแปลเสียงใด ๆ จะทำให้สายเสียงเสียหายได้ในระดับหนึ่ง บางครั้งอาจเกิดแผลพุพองขาดเลือดและอัมพาตสายเสียงเป็นเวลานาน
Subglottic stenosis อาจเกิดขึ้นในช่วงปลาย (โดยปกติหลังจาก 3-4 สัปดาห์)
การพังทลายของหลอดลมเป็นเรื่องที่หายาก มักเป็นผลมาจากแรงกดที่ข้อมือที่สูงเกินไป
ไม่ค่อยมีเลือดออกจากหลอดเลือดใหญ่ (เช่นหลอดเลือดแดงที่ไม่ระบุชื่อ) รูทวาร (โดยเฉพาะหลอดลมหลอดอาหาร) และหลอดลมตีบ
การใช้หูฟังความดันต่ำระดับเสียงสูงพร้อมท่อขนาดที่เหมาะสมและการวัดความดันที่ข้อมือบ่อยๆ (ทุกๆ 8 ชั่วโมง) ในขณะที่รักษา <30 ซม. -H2O จะช่วยลดความเสี่ยงต่อการเป็นเนื้อร้ายความดันขาดเลือด แต่ผู้ป่วยที่มีภาวะช็อกและมีภาวะหัวใจต่ำ การส่งออกหรือภาวะติดเชื้อยังคงมีความอ่อนไหวเป็นพิเศษ
อ่านเพิ่มเติม:
การใส่ท่อช่วยหายใจตามลำดับอย่างรวดเร็วโดยแพทย์ประจำการบินผู้ป่วยหนักในรัฐวิกตอเรียออสเตรเลีย