Capnography ในการฝึกหายใจ: ทำไมเราต้องใช้ capnograph?
ต้องดำเนินการระบายอากาศอย่างถูกต้อง จำเป็นต้องมีการตรวจสอบอย่างเพียงพอ: นักเขียนภาพมีบทบาทที่แม่นยำในเรื่องนี้
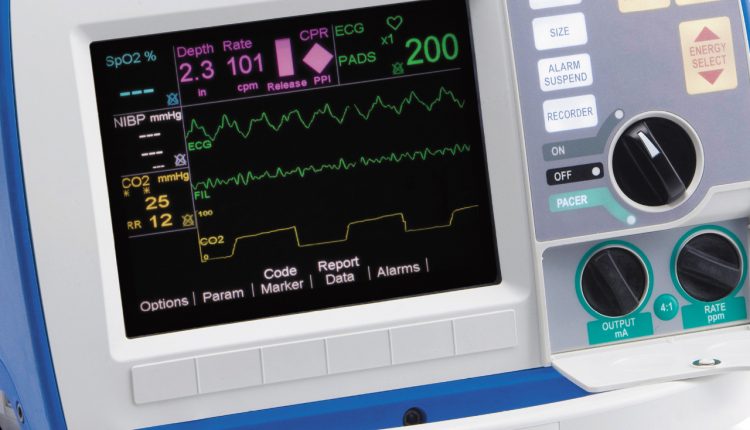
ภาพแคปโนกราฟในการช่วยหายใจของผู้ป่วย
หากจำเป็น ต้องใช้เครื่องช่วยหายใจในระยะก่อนถึงโรงพยาบาลอย่างถูกต้องและมีการตรวจติดตามอย่างครอบคลุม
สิ่งสำคัญไม่เพียงแต่ต้องพาผู้ป่วยไปโรงพยาบาลเท่านั้น แต่ยังต้องแน่ใจว่ามีโอกาสฟื้นตัวสูง หรืออย่างน้อยก็ไม่ทำให้อาการของผู้ป่วยรุนแรงขึ้นในระหว่างการขนส่งและการดูแล
ยุคของเครื่องช่วยหายใจแบบธรรมดาที่มีการตั้งค่าน้อยที่สุด (ความถี่-ระดับเสียง) กลายเป็นอดีตไปแล้ว
ผู้ป่วยส่วนใหญ่ที่ต้องใช้เครื่องช่วยหายใจจะรักษาการหายใจตามธรรมชาติไว้บางส่วน (หายใจลำบากและหายใจไม่ทัน) ซึ่งอยู่กึ่งกลางของ 'ช่วง' ระหว่างภาวะหยุดหายใจขณะสมบูรณ์และการหายใจที่เกิดขึ้นเอง โดยที่การหายใจด้วยออกซิเจนเพียงพอ
โดยทั่วไปแล้ว ALV (Adaptive lung Ventilation) ควรเป็นการช่วยหายใจตามปกติ: ภาวะ hypoventilation และ hyperventilation เป็นอันตรายทั้งคู่
ผลของการช่วยหายใจที่ไม่เพียงพอต่อผู้ป่วยที่มีพยาธิสภาพของสมองเฉียบพลัน (โรคหลอดเลือดสมอง การบาดเจ็บที่ศีรษะ ฯลฯ) เป็นอันตรายอย่างยิ่ง
ศัตรูที่ซ่อนอยู่: ภาวะ hypocapnia และ hypercapnia
เป็นที่ทราบกันดีว่าการหายใจ (หรือการช่วยหายใจ) เป็นสิ่งจำเป็นเพื่อให้ร่างกายได้รับออกซิเจน O2 และกำจัดคาร์บอนไดออกไซด์ CO2
ความเสียหายจากการขาดออกซิเจนนั้นชัดเจน: การขาดออกซิเจนและความเสียหายของสมอง
O2 ที่มากเกินไปสามารถทำลายเยื่อบุผิวของทางเดินหายใจและถุงลมของปอดได้ อย่างไรก็ตาม เมื่อใช้ความเข้มข้นของออกซิเจน (FiO2) 50% หรือน้อยกว่า จะไม่มีความเสียหายที่มีนัยสำคัญจาก ด้วยการหายใจออก
การขับ CO2 ออกไม่ได้ขึ้นอยู่กับองค์ประกอบของส่วนผสมที่ให้มา และถูกกำหนดโดยค่านาทีการระบายอากาศ MV (ความถี่, fx ปริมาตรน้ำขึ้นน้ำลง, Vt); ยิ่งหายใจถี่ขึ้นหรือลึกขึ้น CO2 ก็ยิ่งถูกขับออกมามากขึ้นเท่านั้น
เมื่อขาดการช่วยหายใจ ('hypoventilation') - หายใจลำบาก/หายใจตื้นๆ ในตัวผู้ป่วยเองหรือใช้เครื่องช่วยหายใจ ภาวะ hypercapnia (CO2 ส่วนเกิน) ในร่างกายมีการขยายตัวทางพยาธิสภาพของหลอดเลือดสมอง การเพิ่มขึ้นของในกะโหลกศีรษะ ความดัน สมองบวม และความเสียหายรอง
แต่ด้วยการระบายอากาศที่มากเกินไป (หายใจเร็วในผู้ป่วยหรือพารามิเตอร์การช่วยหายใจที่มากเกินไป) ในร่างกายมีภาวะ hypocapnia ซึ่งมีการตีบตันทางพยาธิสภาพของหลอดเลือดสมองที่มีภาวะขาดเลือดในส่วนต่างๆ และทำให้สมองเสียหายทุติยภูมิ ความรุนแรงของอาการของผู้ป่วย ดังนั้นการใช้เครื่องช่วยหายใจจึงไม่ควรเป็นเพียง 'ป้องกันภาวะขาดออกซิเจน' เท่านั้น แต่ยังรวมถึง 'ภาวะปกติ' ด้วย
มีวิธีการคำนวณพารามิเตอร์การช่วยหายใจในทางทฤษฎี เช่น สูตรของ Darbinyan (หรือวิธีอื่นๆ ที่สอดคล้องกัน) แต่เป็นวิธีบ่งชี้และอาจไม่คำนึงถึงสภาพที่แท้จริงของผู้ป่วย เป็นต้น
ทำไมเครื่องวัดความอิ่มตัวของออกซิเจนจึงไม่เพียงพอ
แน่นอนว่าการวัดค่าออกซิเจนในเลือดของชีพจรมีความสำคัญและเป็นพื้นฐานของการตรวจสอบการช่วยหายใจ แต่การตรวจสอบ SpO2 ยังไม่เพียงพอ มีปัญหา ข้อจำกัด หรืออันตรายที่ซ่อนอยู่หลายประการ กล่าวคือ: ในสถานการณ์ที่อธิบายไว้ การใช้เครื่องวัดความอิ่มตัวของออกซิเจนในเลือดมักจะกลายเป็นไปไม่ได้ .
– เมื่อใช้ความเข้มข้นของออกซิเจนสูงกว่า 30% (ปกติแล้ว FiO2 = 50% หรือ 100% ใช้กับเครื่องช่วยหายใจ) พารามิเตอร์การช่วยหายใจที่ลดลง (อัตราและปริมาตร) อาจเพียงพอที่จะรักษา “นอร์ม็อกเซีย” เมื่อปริมาณ O2 ที่นำส่งต่อการหายใจแต่ละครั้งเพิ่มขึ้น ดังนั้นเครื่องวัดความอิ่มตัวของออกซิเจนในเลือดจะไม่แสดงภาวะ hypoventilation ที่ซ่อนอยู่พร้อมกับภาวะ hypercapnia
– เครื่องวัดความอิ่มตัวของออกซิเจนในเลือดไม่แสดงภาวะการหายใจเกินที่เป็นอันตรายแต่อย่างใด ค่า SpO2 คงที่ที่ 99-100% ทำให้แพทย์มั่นใจ
– เครื่องวัดความอิ่มตัวของออกซิเจนในเลือดและชีพจรมีความเฉื่อยมาก เนื่องจากปริมาณ O2 ในเลือดหมุนเวียนและพื้นที่ตายทางสรีรวิทยาของปอด รวมถึงค่าเฉลี่ยของการอ่านค่าในช่วงเวลาหนึ่งบนเครื่องวัดความอิ่มตัวของออกซิเจนในเลือดที่มีการป้องกัน ชีพจรขนส่ง ในกรณีฉุกเฉิน (การตัดวงจร ขาดพารามิเตอร์การช่วยหายใจ ฯลฯ) n.) ความอิ่มตัวไม่ลดลงทันที ในขณะที่ต้องการการตอบสนองที่รวดเร็วจากแพทย์
– เครื่องวัดความอิ่มตัวของออกซิเจนในเลือดให้ค่า SpO2 ที่ไม่ถูกต้องในกรณีที่เกิดพิษจากคาร์บอนมอนอกไซด์ (CO) เนื่องจากการดูดกลืนแสงของ oxyhaemoglobin HbO2 และ carboxyhaemoglobin HbCO นั้นคล้ายคลึงกัน การตรวจสอบในกรณีนี้จึงจำกัด
การใช้ capnograph: capnometry และ capnography
ตัวเลือกการตรวจสอบเพิ่มเติมที่ช่วยชีวิตผู้ป่วย
การเพิ่มคุณค่าและสำคัญต่อการควบคุมความเพียงพอของการช่วยหายใจด้วยเครื่องกลคือการตรวจวัดความเข้มข้นของ CO2 (EtCO2) คงที่ในอากาศที่หายใจออก (capnometry) และการแสดงภาพวงจรของการขับ CO2 (capnography)
ข้อดีของ capnometry คือ:
– ตัวบ่งชี้ที่ชัดเจนในสถานะการไหลเวียนของเลือดแม้ในระหว่างการทำ CPR (ที่ความดันโลหิตต่ำมาก การตรวจสอบจะทำผ่านสองช่องทาง: ECG และ EtCO2)
– ตัวบ่งชี้การเปลี่ยนแปลงทันทีสำหรับเหตุการณ์และความเบี่ยงเบนใด ๆ เช่นเมื่อวงจรทางเดินหายใจถูกตัดการเชื่อมต่อ
– การประเมินสถานะการหายใจเบื้องต้นในผู้ป่วยที่ใส่ท่อช่วยหายใจ
– การแสดงภาพตามเวลาจริงของภาวะ hypo- และ hyperventilation
คุณสมบัติเพิ่มเติมของ capnography มีมากมาย: การแสดงการอุดตันของทางเดินหายใจ, ความพยายามของผู้ป่วยในการหายใจตามธรรมชาติโดยจำเป็นต้องเพิ่มการดมยาสลบ, การสั่นของหัวใจในแผนภูมิที่มีภาวะหัวใจเต้นเร็ว, อุณหภูมิร่างกายสูงขึ้นที่เป็นไปได้พร้อมกับการเพิ่มขึ้นของ EtCO2 และอื่น ๆ อีกมากมาย
วัตถุประสงค์หลักของการใช้ capnograph ในระยะก่อนเข้าโรงพยาบาล
การติดตามความสำเร็จของการใส่ท่อช่วยหายใจโดยเฉพาะอย่างยิ่งในสถานการณ์ที่มีเสียงดังและความยากลำบากในการฟังเสียง: โปรแกรมปกติของการขับ CO2 แบบวนรอบด้วยแอมพลิจูดที่ดีจะไม่ทำงานหากใส่ท่อเข้าไปในหลอดอาหาร (อย่างไรก็ตาม การฟังเสียงเป็นสิ่งที่จำเป็นเพื่อควบคุมการระบายอากาศของทั้งสอง ปอด)
การติดตามการฟื้นฟูการไหลเวียนที่เกิดขึ้นเองระหว่างการทำ CPR: เมแทบอลิซึมและการผลิต CO2 เพิ่มขึ้นอย่างมากในสิ่งมีชีวิตที่ 'ฟื้นคืนชีพ', 'กระโดด' ปรากฏบน capnogram และการแสดงภาพจะไม่แย่ลงเมื่อมีการกดหัวใจ (ไม่เหมือนกับสัญญาณ ECG)
การควบคุมโดยทั่วไปของการใช้เครื่องช่วยหายใจ โดยเฉพาะอย่างยิ่งในผู้ป่วยที่มีความเสียหายของสมอง (โรคหลอดเลือดสมอง การบาดเจ็บที่ศีรษะ การชัก เป็นต้น)
การวัด "ในการไหลหลัก" (MAINSTREAM) และ "ในการไหลด้านข้าง" (SIDESTREAM)
Capnographs มีสองประเภททางเทคนิค เมื่อทำการวัด EtCO2 'ในกระแสหลัก' จะมีการวางอะแดปเตอร์สั้นที่มีรูด้านข้างระหว่างท่อช่วยหายใจและวงจร เซ็นเซอร์รูปตัวยูวางอยู่บนนั้น ก๊าซที่ผ่านจะถูกสแกนและกำหนด วัด EtCO2
เมื่อทำการวัด 'การไหลด้านข้าง' ก๊าซส่วนเล็กๆ จะถูกนำออกจากวงจรผ่านรูพิเศษในวงจรโดยคอมเพรสเซอร์ดูด และถูกป้อนผ่านท่อบางเข้าไปในตัวของแคปโนกราฟ ซึ่งเป็นจุดวัด EtCO2
ปัจจัยหลายอย่างมีอิทธิพลต่อความแม่นยำของการวัด เช่น ความเข้มข้นของ O2 และความชื้นในส่วนผสมและอุณหภูมิในการวัด เซ็นเซอร์ต้องได้รับการอุ่นและสอบเทียบ
ในแง่นี้ การวัดไซด์สตรีมดูเหมือนจะแม่นยำกว่า เนื่องจากช่วยลดอิทธิพลของปัจจัยบิดเบือนเหล่านี้ในทางปฏิบัติ อย่างไรก็ตาม
การพกพา capnograph 4 รุ่น:
- เป็นส่วนหนึ่งของจอภาพข้างเตียง
- เป็นส่วนหนึ่งของมัลติฟังก์ชั่น Defibrillator
- หัวฉีดขนาดเล็กบนวงจร ('อุปกรณ์อยู่ในเซ็นเซอร์ ไม่มีสายไฟ')
- อุปกรณ์พกพาแบบพกพา ('ตัวเครื่อง + เซ็นเซอร์บนสายไฟ')
โดยปกติแล้ว เมื่อกล่าวถึง capnography ช่องตรวจสอบ EtCO2 จะเข้าใจว่าเป็นส่วนหนึ่งของจอภาพ 'ข้างเตียง' แบบมัลติฟังก์ชั่น ในห้องไอซียูจะได้รับการแก้ไขอย่างถาวรใน อุปกรณ์ ชั้นวางของ
แม้ว่าขาตั้งมอนิเตอร์จะถอดออกได้และมอนิเตอร์ capnograph ใช้พลังงานจากแบตเตอรี่ในตัว แต่ก็ยังใช้งานยากเมื่อเคลื่อนย้ายไปที่พื้นราบหรือระหว่างรถกู้ภัยกับหอผู้ป่วยหนัก เนื่องจากน้ำหนักและขนาดของ ตรวจสอบเคสและความเป็นไปไม่ได้ที่จะติดกับผู้ป่วยหรือเปลกันน้ำซึ่งส่วนใหญ่ดำเนินการขนส่งจากแฟลต
จำเป็นต้องมีอุปกรณ์พกพามากกว่านี้
ความยากลำบากที่คล้ายกันนี้เกิดขึ้นเมื่อใช้ capnograph เป็นส่วนหนึ่งของเครื่องกระตุ้นหัวใจแบบมัลติฟังก์ชั่นแบบมืออาชีพ น่าเสียดายที่เกือบทั้งหมดยังคงมีขนาดและน้ำหนักที่มาก และในความเป็นจริงไม่อนุญาตให้วางอุปกรณ์ดังกล่าวอย่างสะดวกสบายบนกันน้ำ เปลข้างผู้ป่วยเมื่อลงบันไดจากชั้นสูง แม้ในระหว่างการใช้งาน ความสับสนมักเกิดขึ้นกับสายไฟจำนวนมากในอุปกรณ์
อ่านเพิ่มเติม
Emergency Live More…Live: ดาวน์โหลดแอปฟรีใหม่สำหรับหนังสือพิมพ์ของคุณสำหรับ IOS และ Android
Hypercapnia คืออะไรและส่งผลต่อการแทรกแซงของผู้ป่วยอย่างไร?
การช่วยหายใจล้มเหลว (Hypercapnia): สาเหตุ อาการ การวินิจฉัย การรักษา
วิธีการเลือกและใช้เครื่องวัดความอิ่มตัวของออกซิเจนในเลือด?
อุปกรณ์: เครื่องวัดความอิ่มตัวของออกซิเจนในเลือด (Pulse Oximeter) คืออะไรและมีไว้เพื่ออะไร?
ความเข้าใจพื้นฐานเกี่ยวกับ Pulse Oximeter
หลักปฏิบัติในชีวิตประจำวัน XNUMX ข้อเพื่อให้ผู้ป่วยที่ใช้เครื่องช่วยหายใจของคุณปลอดภัย
อุปกรณ์ทางการแพทย์: วิธีการอ่านเครื่องตรวจวัดสัญญาณชีพ
รถพยาบาล: เครื่องช่วยหายใจฉุกเฉินคืออะไรและควรใช้เมื่อใด
เครื่องช่วยหายใจ สิ่งที่คุณต้องรู้: ความแตกต่างระหว่างเครื่องช่วยหายใจแบบกังหันและแบบใช้คอมเพรสเซอร์
เทคนิคและขั้นตอนการช่วยชีวิต: PALS VS ACLS อะไรคือความแตกต่างที่สำคัญ?
วัตถุประสงค์ในการดูดผู้ป่วยในระหว่างการระงับความรู้สึก
ออกซิเจนเสริม: รองรับถังและการระบายอากาศในสหรัฐอเมริกา
การประเมินทางเดินหายใจขั้นพื้นฐาน: ภาพรวม
การจัดการเครื่องช่วยหายใจ: การระบายอากาศของผู้ป่วย
อุปกรณ์ฉุกเฉิน: เอกสารพกพาฉุกเฉิน / วิดีโอสอน
การบำรุงรักษาเครื่องกระตุ้นหัวใจ: AED และการตรวจสอบการทำงาน
ความทุกข์ทางเดินหายใจ: อะไรคือสัญญาณของความทุกข์ทางเดินหายใจในทารกแรกเกิด?
หน่วยดูดสำหรับการดูแลฉุกเฉิน ทางออกโดยสังเขป: Spencer JET
การจัดการทางเดินหายใจหลังอุบัติเหตุทางถนน: ภาพรวม
การใส่ท่อช่วยหายใจ: เมื่อใด อย่างไร และทำไมต้องสร้างทางเดินหายใจเทียมสำหรับผู้ป่วย
Tachypnoea ชั่วคราวของทารกแรกเกิดหรือโรคปอดเปียกในทารกแรกเกิดคืออะไร?
Traumatic Pneumothorax: อาการการวินิจฉัยและการรักษา
การวินิจฉัย Pneumothorax ความตึงเครียดในสนาม: ดูดหรือเป่า?
Pneumothorax และ Pneumomediastinum: การช่วยเหลือผู้ป่วยด้วย Barotrauma ในปอด
กฎ ABC, ABCD และ ABCDE ในเวชศาสตร์ฉุกเฉิน: สิ่งที่ผู้ช่วยชีวิตต้องทำ
ซี่โครงหักหลายซี่, หน้าอกตีลังกา (Rib Volet) และ Pneumothorax: ภาพรวม
เลือดออกภายใน: ความหมาย สาเหตุ อาการ การวินิจฉัย ความรุนแรง การรักษา
ความแตกต่างระหว่าง AMBU Balloon และ Breathing Ball Emergency: ข้อดีและข้อเสียของอุปกรณ์สำคัญสองอย่าง
การประเมินการระบายอากาศ การหายใจ และออกซิเจน (การหายใจ)
การบำบัดด้วยออกซิเจนและโอโซน: มีการระบุถึงโรคใด?
ความแตกต่างระหว่างการระบายอากาศทางกลและการบำบัดด้วยออกซิเจน
ออกซิเจน Hyperbaric ในกระบวนการรักษาบาดแผล
ลิ่มเลือดอุดตันในหลอดเลือดดำ: จากอาการสู่ยาใหม่
Cannulation ทางหลอดเลือดดำ (IV) คืออะไร? 15 ขั้นตอนของกระบวนการ
Nasal Cannula สำหรับการบำบัดด้วยออกซิเจน: มันคืออะไร, ทำอย่างไร, ใช้เมื่อใด
โพรบจมูกสำหรับการบำบัดด้วยออกซิเจน: มันคืออะไร ทำอย่างไร ใช้เมื่อใด
ตัวลดออกซิเจน: หลักการทำงาน การประยุกต์ใช้
วิธีเลือกอุปกรณ์ดูดเสมหะทางการแพทย์
Holter Monitor: มันทำงานอย่างไรและจำเป็นเมื่อใด
การจัดการความดันของผู้ป่วยคืออะไร? ภาพรวม
Head Up Tilt Test การทดสอบที่ตรวจสอบสาเหตุของ Vagal Syncope ทำงานอย่างไร
อาการหัวใจวาย: มันคืออะไร วินิจฉัยอย่างไร และส่งผลต่อใคร
Cardiac Holter ลักษณะของคลื่นไฟฟ้าหัวใจ 24 ชั่วโมง



