Thoát nước chân dai dẳng ở một bệnh nhi chấn thương: báo cáo trường hợp một đứa trẻ 7 tuổi
Thoát nước chân dai dẳng ở một bệnh nhân chấn thương nhi: một nam 7 tuổi có tiền sử bệnh hen suyễn bị đa chấn thương trong một tai nạn xe cơ giới bao gồm trật khớp háng trái, gãy xương đùi trái, gãy xuyên tâm trái, gãy xương chung. thành bên của quỹ đạo bên phải, xuất huyết thanh sau bên phải và gãy không di lệch của thành sau của xoang hàm trên bên phải.
Dẫn lưu ở bệnh nhân chấn thương nhi, trình bày báo cáo ca bệnh
Anh ấy đã trải qua phẫu thuật giảm trật khớp háng trái, cố định ngoài xương đùi trái và hạ kín và bó bột cho gãy xuyên tâm trái với việc tháo dụng cụ cố định ngoài và hàn dưới xương đùi trái 7 ngày sau đó.
Ban đầu anh bị mất công theo dõi cho đến khi một y tá đến thăm, chăm sóc cho mẹ anh, ghi nhận rằng vết thương ở xương đùi trái của anh đã chảy mủ.
Vào lần khám chỉnh hình 4 tháng sau khi bị tai nạn, cuộc kiểm tra sức khỏe của anh ấy rất quan trọng đối với tình trạng tụ mủ ở một trong những vết rạch ở đùi bên trái của anh ấy.
Phần còn lại của cuộc kiểm tra sức khỏe của anh ấy là bình thường và anh ấy đã được nhập viện để kiểm tra thêm.
Bộ sưu tập có mủ đã được chọc hút và cuối cùng là nuôi cấy âm tính.
X quang xương đùi bên trái cho thấy các vết chai sần ở các vị trí gãy xương.
Các dấu hiệu sinh tồn của anh bao gồm nhiệt độ 36.9 ° C, mạch 118 nhịp / phút, huyết áp 105/47 mm Hg, nhịp thở 20 nhịp / phút và độ bão hòa oxy 100% trong không khí xung quanh.
Các nghiên cứu trong phòng thí nghiệm của ông khi nhập viện là: số lượng bạch cầu 14.9 × 1000 / μL (phạm vi tham chiếu 4.0–15.0 × 1000 / μL) với 69.9% bạch cầu trung tính (phạm vi tham chiếu 26.0% –77.0%), 17.3% tế bào lympho (phạm vi tham chiếu 12.0% –60.0%), 8.9% bạch cầu đơn nhân (khoảng tham chiếu 3.0% –14.0%), 3% bạch cầu ái toan (khoảng tham chiếu 0.0% –10.0%), 0.2% basophils (khoảng tham chiếu 0.0% –4.0%) và 0.7% bạch cầu hạt chưa trưởng thành (tham khảo phạm vi 0.0% –3.0%), protein phản ứng C (CRP) độ nhạy cao là 39 mg / L (phạm vi tham chiếu <1.0 mg / L) và tốc độ lắng hồng cầu (ESR) là 78 mm / h (phạm vi tham chiếu 0–20 mm / h).
Anh ta được đưa đến phòng phẫu thuật (HOẶC) vào ngày hôm sau, nơi xác định được 2 khu vực có mủ ở vết mổ xa nhất và theo dõi đường xoang phía sau xương đùi và trên tấm kim loại đã đặt trước đó.
Khu vực này đã được rửa sạch, phần cứng được loại bỏ và anh ta đã được bắt đầu sử dụng oxacillin theo kinh nghiệm.
Cấy vi khuẩn hiếu khí và kỵ khí cho kết quả âm tính ngoại trừ 2 chủng tụ cầu âm tính với coagulase khác nhau không được thu hồi từ đĩa mà chỉ phát triển từ nước dùng thioglycolat sau 4 ngày cho thấy mức độ vi khuẩn thấp.
Anh ta được chuyển từ oxacillin sang vancomycin 15 mg / kg / liều cứ 8 giờ một lần, dẫn đến mức đáy ban đầu là 6.8 μg / mL.
Khi băng bó bột spica của anh ấy được lấy ra 5 ngày sau phẫu thuật, một khối mủ bề mặt mới ở xương đùi bên trái bên trái đã được ghi nhận cần phải rửa thêm một lần nữa.
Anh ta được tiếp tục dùng vancomycin, đã được điều chỉnh thành 15 mg / kg / liều cứ sau 6 giờ, để duy trì mức đáy từ 15 đến 20 μg / mL, với mức đáy tối đa là 19.6 μg / mL.
Hai mươi hai ngày sau, vết khâu được tháo ra và một lần nữa dịch mủ được tìm thấy ở vị trí vết rạch dưới và giữa của đùi bên trái.
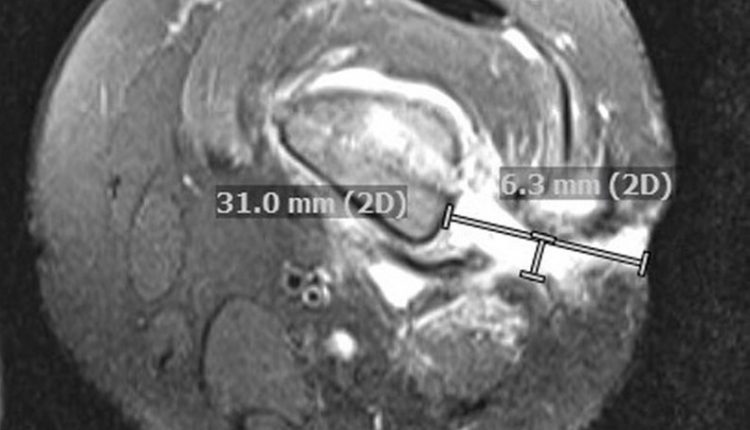
Hình ảnh cộng hưởng từ (MRI) cho thấy một số vùng mỏng kéo dài từ xương đùi đến da ngoài các khu vực lan tỏa của tủy xương, mô mềm lân cận, và phù nề cơ cũng như phản ứng màng xương mãn tính (Hình 1B).
Điều thú vị là các dấu hiệu viêm của anh ấy đều giảm (CRP 5.3 mg / L, ESR 25 mm / h và WBC 8.4 × 1000 / μL).
Các mẫu cấy được thực hiện trong lần rạch thứ ba và dẫn lưu trong OR cho thấy chẩn đoán.
Một trăm năm mươi hai ngày sau khi MVA chấn thương ban đầu, bệnh nhân được thực hiện vết rạch thứ ba và dẫn lưu nơi có mủ tại các vị trí vết mổ ban đầu và dưới băng đốt sống và các phần của bờ bên rộng lớn cần được khử trùng.
Một số sinh thiết xương và nuôi cấy dịch mủ từ xương đã được thu thập để nhuộm và nuôi cấy.
Các vết bẩn âm tính với các vi khuẩn, nấm và trực khuẩn ăn nhanh.
Một trong 3 lần cấy mủ đã phát triển 3 đơn vị hình thành khuẩn lạc của Clostridioides difficile sau khi ủ yếm khí trong 3 ngày.
Điều này được xác định bằng ma trận giải hấp / ion hóa-thời gian của phép đo khối phổ bay sử dụng cơ sở dữ liệu chẩn đoán trong ống nghiệm khối phổ Vitek (bioMérieux).
Cấy vi khuẩn, nấm và trực khuẩn nhanh bằng axit trong xương vẫn vô trùng, và xét nghiệm phân tử tìm vi khuẩn mycobacteria không lao cho kết quả âm tính.
Sinh thiết xương từ xương đùi xa và giữa bên trái cho thấy viêm tủy xương mãn tính.
Lặp lại MRI 7 ngày sau đó, cho thấy một vùng không tăng cường gia tăng trong tủy xương đùi xa liên quan đến chất hoại tử so với chất mủ, thông với một đường tăng cường chất lỏng về phía da và một mảnh xương vỏ não bị cô lập ở giữa đến xa xương đùi.
Mặc dù tiếp tục điều trị với vancomycin IV, các dấu hiệu viêm của anh ấy đã tăng lên: WBC 10.9 × 1000 / μL, CRP 42.8 mg / L và ESR 59 mm / h.
Quay trở lại OR, một đường xoang ở phía xa của đường rạch trên đã bị vỡ và mủ được ghi nhận là theo dấu vết của áp xe dưới xương.
Metronidazole theo kinh nghiệm được bắt đầu do nuôi cấy dương tính với C. difficile trước đó, và vancomycin được tiếp tục.
Ba trong số 4 mẫu cấy đã phát triển C. difficile, sau khi ủ yếm khí. Vancomycin đã được ngừng sử dụng do tình trạng không cải thiện sau 6 tuần điều trị.
Theo dõi MRI xương đùi trái 21 ngày sau lần can thiệp HOẶC cuối cùng cho thấy tái phát viêm tủy xương mãn tính với các đường rò rỉ dịch dai dẳng nhưng không có tiến triển hoặc phát hiện mới
Các dấu hiệu viêm của anh ta là: WBC 6.2 × 1000 / μL, CRP 0.3 mg / L và ESR 8 mm / h.
Anh ta đã hoàn thành 3 tuần điều trị metronidazole IV và được chuyển sang điều trị bằng đường uống 188 ngày sau chấn thương ban đầu.
Anh ta vẫn dùng metronidazole đường uống vì viêm tủy xương mãn tính.
Vào lần tái khám cuối cùng của anh ấy, cuộc kiểm tra thể chất của anh ấy có ý nghĩa cho việc không có thêm dịch mủ từ các vết rạch đùi bên.
Anh ta tiếp tục có ESR tăng nhẹ là 25 mm / h, nhưng CRP bình thường là 0.3 mg / L.
Anh ấy được lên kế hoạch phẫu thuật cắt bỏ da tuần tự bằng cách kéo dài chân.
Persently_Leg_Dranating_in_a_Pediatric_Trauma.27 drenaggio traumatizzato pediatricoĐọc thêm:
Tourniquet hay không Tourniquet? Hai chuyên gia chỉnh hình phát biểu về sự thay thế tổng thể đầu gối
MEDEVAC Tại Ý, Các Biến chứng Chính và Phương pháp Điều trị Khi Vận chuyển Bệnh nhân Nguy hiểm?
Pre-Vac, Chai vô trùng di động để thoát vết thương kín
nguồn:
Howard, Ashley LÀM*C & ocirc; ng; Rychalsky, Michelle R. PharmD†; Murray, Thomas S. MD, Tiến sĩ*



