Emergenza Covid-19: elisoccorso di pazienti con gravi insufficienze respiratorie / PARTE SECONDA
Emergenza Covid-19, un articolo tecnico-scientifico di grande interesse. Prima di iniziarne la lettura, dedicate qualche minuto all’articolo propedeutico
LEGGETE LA PRIMA PARTE CLICCANDO QUI
Emergenza coronavirus, introduzione
La COVID-19 (acronimo dell’inglese COronaVIrus Disease 19), o malattia respiratoria acuta da SARS-CoV-2 (dall’inglese Severe acute respiratory syndrome coronavirus 2) o più semplicemente malattia da coronavirus 2019, è una malattia infettiva respiratoria causata dal virus denominato SARS-CoV-2 appartenente ala famiglia dei Coronaviridae.
Si ritiene che nella maggior parte dei casi la diffusione tra persone avvenga attraverso le goccioline respiratorie emesse da un individuo infetto mediante tosse o starnuti che, successivamente, vengono inalate da un soggetto sano che si trovi nelle vicinanze. Pare possibile infettarsi dal virus anche dopo aver toccato superfici od oggetti ove sia presente, portando poi le mani verso la propria bocca o verso il naso o gli occhi.
La pandemia di COVID-19 del 2020 in Italia ha avuto le sue manifestazioni epidemiche iniziali il 30 gennaio, quando due turisti provenienti dalla Cina sono risultati positivi per il virus SARS-CoV-2 a Roma. Un focolaio di infezioni di COVID-19 è stato successivamente rilevato a partire da 16 casi confermati in Lombardia il 21 febbraio, aumentati a 60 il giorno successivo con i primi decessi segnalati negli stessi giorni.
Alla data del 20 marzo 2020 ci sono stati 47021 casi positivi di coronavirus, tra cui 5129 persone guarite e 4032 persone decedute, e sono stati effettuati 206886 tamponi per il virus, rendendo l’Italia il secondo paese per numero di infezioni al mondo, dopo la Cina, e il primo al mondo per numero di casi attivi e decessi.
A marzo 2020, l’Italia risulta essere colpita più duramente che qualsiasi altro paese in Europa dalla pandemia della COVID-19.
Il coronavirus colpisce principalmente il tratto respiratorio inferiore e provoca una serie di sintomi descritti come simil-influenzali, tra cui febbre, tosse, dispnea e nei casi più gravi può complicarsi in polmonite fino a determinare una sindrome da distress respiratorio acuto (ARDS), sepsi e shock settico, fino al decesso del paziente.
La mobilizzazione di pazienti estremamente critici, quali quelli affetti da ARDS, è già di per sè estremamente complessa, come già trattato in nostre precedenti pubblicazioni; in questo documento si esaminerà il problema ancor più complesso del trasporto di pazienti con ARDS causata da COVID-19.
In linea generale questi pazienti non sarebbero trasportabili; tuttavia si sta verificando il caso della saturazione dei reparti di malattie intensive nelle regioni più colpite dalla pandemia, e con la revisione della circolare del Ministero della Salute del 22/02/20201 viene incentivata la possibilità di trasferire i pazienti con tutti i mezzi possibili.
Questa considerazione ci obbliga a prendere in considerazione il trasporto di questi pazienti con elicottero e ad una valutazione delle caratteristiche minime per garantire il trasporto dei casi positivi al COVID-19.
Cos’è e quali sono i problemi clinici posti dall’ARDS?
La ARDS è una condizione acuta con ipossiemia grave e infiltrati polmonari bilaterali non attribuibile ad una disfunzione ventricolare sinistra. La Classificazione di Berlino del 20122 assume come criteri diagnostici il timing di insorgenza dall’evento scatenante (entro 1 settimana), l’imaging RX/TC rappresentato da opacità polmonari bilaterali (Fig. 1), l’origine non-cardiogena dell’edema, ed il grado di ossigenazione (PAO2/FIO2) in presenza di valori di PEEP superiori od uguali almeno a 5 cmH2O (Tab. 1).
La mortalità da ARDS è elevata, anche se appare da alcuni studi in riduzione rispetto al passato. La maggior parte dei casi di morte è legata a condizioni quali sepsi o MOF (multiple organ failure) o a cause primitivamente respiratorie.
Nel polmone con ARDS si registra la riduzione della compliance polmonare con una diminuzione del numero di alveoli “aperti” alla ventilazione: ne conseguono elevate pressioni di ventilazione a loro volta responsabili di danni quali pneumotorace e pneumomediastino, che peggiorano la condizione del paziente (in alcuni casi in maniera rapida e drammatica). L’apertura e chiusura ciclica degli alveoli è un meccanismo prioritario nella genesi delle lesioni conseguenti alla ventilazione a pressione positiva.
Tutto questo ha portato all’adozione della “ventilazione protettiva”, che si avvale di volumi correnti ridotti (6 ml/Kg), ipercapnia permissiva e l’utilizzo di un’adeguata pressione positiva di fine espirazione (PEEP), al fine di mantenere gli alveoli aperti e di conseguenza ridurre i danni lesionali da apertura/chiusura. La PEEP ha un ruolo importante nel consentire il reclutamento alveolare e di conseguenza di migliorare gli scambi respiratori.
Accanto agli aspetti ventilatori, non va dimenticato che il trattamento intensivo di questi pazienti richiede spesso un supporto emodinamico importante con infusione di amine, una terapia farmacologica (es. antibioticoterapia nel caso di complicanza settica) ed infusionale particolarmente attenta.
La COVID-19 è una malattia caratterizzata da una polmonite a infiltrati interstiziali, che rientra a pieno nella definizione di ARDS. Ma dal punto di vista ventilatorio ha qualche peculiarità rispetto alle ARDS a cui siamo abituati. La caratteristica principale è la grave ipossiemia associata ad una compliance dell’apparato respiratorio superiore a quella che normalmente vediamo nei casi di grave ARDS. Si ha quindi spesso a che fare con un paziente gravemente ipossiemico ma “facile” da ventilare.
Quali strumenti per il trasporto del paziente con ARDS da COVID-19?
Il trasporto del paziente COVID-19 deve essere realizzato con lo stesso livello di assistenza (strumentale e professionale) che il paziente riceve in Terapia Intensiva. Sono sufficienti pochi minuti di ventilazione non idonea per causare danni iatrogeni e determinare rischi gravi (es. pneumotorace iperteso da disadattamento ventilatorio).
Da quanto sopra riportato in termini di strategia ventilatoria, è evidente che il trasporto del paziente COVID-19 richieda necessariamente un ventilatore ad elevate prestazioni e personale qualificato. Infatti, i ventilatori pneumatici o pneumatici-elettronici normalmente in dotazione ai mezzi di soccorso, per quanto assolutamente validi e sufficienti per ventilare pazienti durante trasporti primari o comunque senza particolari patologie respiratorie, non sono in grado di ventilare pazienti con ARDS.
Il limite principale è legato alla ridotta affidabilità dei volumi effettivamente erogati (in rapporto al volume impostato) ed al monitoraggio ventilatorio non attendibile in pazienti con richieste ventilatorie elevate.
Inoltre, e questo è un limite fondamentale, non consentono una buona ventilazione con PEEP affidabili, in quanto è possibile utilizzare solamente valvole PEEP esterne a molla.
La dotazione di un ventilatore ad elevate prestazioni consente importanti vantaggi:
- mantenimento della modalità ventilatoria impostata in Terapia Intensiva;
- PEEP affidabile;
- allarmi adeguati e sistemi di sicurezza validi;
- utilizzo anche per pazienti pediatrici.
Per quanto riguarda la nostra realtà, disponiamo del ventilatore da trasporto Hamilton T1.
Rimanendo alla disponibilità di strumenti, oltre a tutto quanto previsto nella dotazione di un mezzo di soccorso avanzato, per questi pazienti si rende spesso necessaria la disponibilità di pompe infusionali (in particolare per il supporto aminico) e sistemi tipo Pleur-Evac per gli eventuali drenaggi toracici.
A questo si aggiungono gli strumenti di monitoraggio (pressione arteriosa invasiva, ECG, saturimetria, capnometria).
Emergenza Covid-19, quali risorse a disposizione?
La gestione medico-infermieristica di questi pazienti richiede team sanitari composti da personale che abbia conoscenza circa la gestione di casi di ARDS, oltre ad una ottimale conoscenza degli strumenti utilizzati (ventilatore in particolare). L’equipaggio che nella nostra realtà opera nell’Elisoccorso è rappresentato da medici ed infermieri che provengono dai reparti di Terapia Intensiva della Area Vasta Toscana Nord Ovest, che hanno una specifica esperienza nel trattamento di questi pazienti.
E’ evidente che se l’Anestesista-Rianimatore è essenziale per l’assistenza sanitaria di questi pazienti in un reparto di Terapia Intensiva, a maggior ragione lo è anche per la complessa organizzazione ed esecuzione di un trasporto di questo tipo.
Lo scambio di informazioni con i colleghi che richiedono il trasporto, unitamente all’esperienza ed alle specifiche competenze, consentono di impostare il miglior programma di trasporto possibile.
La Regione Toscana è provvista di un servizio di Elisoccorso composto da tre basi, dislocate a Firenze, Massa Carrara e Grosseto; gli elicotteri impiegati sono un BK 117 D2 per la base di Firenze e due AW 139 per le basi di Massa e Grosseto. Le basi di Massa e Grosseto sono attive 22h/24h, mentre la base di Firenze è attiva solo nel periodo di luce, per un massimo di 12:30 h.
L’obiettivo è garantire che i pazienti trasportati possano beneficiare della velocità ed atraumaticità propria del volo con elicottero, senza rinunciare al principio inviolabile della continuità delle cure e garantendo al contempo la salute del personale sanitario e di condotta.
A tal fine è stata redatta la seguente procedura, elaborata in collaborazione con la ditta Babcock, attuale esercente che gestisce gli aspetti aeronautici del servizio di Elisoccorso della Regione Toscana.
Procedura
I presupposti minimi per garantire la sicurezza degli operatori ed il relativo controllo della diffusione del virus sono i seguenti:
- Separazione del vano cabina sanitaria dal cockpit. Gli elicotteri idonei sono considerati tali se dispongono di una separazione completa e non parziale del vano cabina (rigida o anche soft purché integrale e approvata dal punto di vista aeronautico), che viene resa più ermetica attraverso apposita nastratura apposta con criteri aeronautici. Questa condizione è realizzata su entrambi gli elicotteri che operano sul territorio della Regione Toscana (AW 139 marche I-TOMS per la base di Massa Carrara, I-ROAV per la base di Grosseto); anche l’elicottero BK117D2 può installare una separazione rigida integrale che al momento non è presente.
La separazione del vano cabina sanitaria dal cockpit è un requisito riportato nella circolare del Ministero della Salute 005443-22/02/2020-DGPRE-DGPRE-P che specifica (con riferimento alle ambulanze):
Trasferimento di casi
Il trasferimento di casi sospetti di SARS-CoV-2 deve avvenire utilizzando un’ambulanza che sarà decontaminata immediatamente dopo il trasferimento. L’ambulanza deve avere una divisione tra vano autista e vano paziente. Il personale sanitario deve indossare adeguati DPI, consistenti in filtranti respiratori FFP2, protezione facciale, tuta protettiva, doppi guanti non sterili, protezione per gli occhi. Il caso sospetto o confermato deve indossare una mascherina chirurgica durante il trasporto.
Il trasferimento di casi confermati di SARS-CoV-2 deve invece avvenire con le necessarie precauzioni e dopo attenta pianificazione tra la struttura di provenienza e quella di destinazione.
Emergenza Covid-19, prima di intraprendere il volo:
- Il medico in turno deve essere informato dettagliatamente sulle condizioni del paziente; in particolare, se il paziente è ventilato meccanicamente deve conoscere i parametri di ventilazione al fine di programmare la quantità di O2 necessaria. Deve inoltre conoscere la terapia farmacologica in corso per poter valutare la quantità di pompe da infusione da caricare a bordo;
- Il ventilatore polmonare Hamilton T1 deve essere allestito con l’applicazione di filtri HME sia in entrata che in uscita (fig. 2). E’ necessario imbarcare i cavi O2 dotati dei vari tipi di attacco per poter essere adattati a tutte le ambulanze (fig. 3);
- Devono essere rimossi dall’elicottero tutti i presidi, zaini ed oggetti non strettamente necessari per il tipo di trasferimento e che normalmente trovano posto in cabina sanitaria, al fine di minimizzare ogni contaminazione e necessità di sanificazione degli stessi. Le superfici non facilmente lavabili vengono, per quanto possibile, coperte con pellicole trasparenti o altre soluzioni;
- Il personale sanitario indossa le cuffie sotto alla tuta protettiva. Per questo tipo di trasporto la ditta Babcock (operatore che gestisce il servizio in Toscana) mette a disposizione due cuffie con arredo fonico da indossare sotto il cappuccio della tuta. Il microfono viene protetto da un guanto.
- Sono state date specifiche indicazioni, inserite nei manuali dell’Operatore, sul corretto utilizzo della ventilazione a bordo.
- Il personale in cabina sanitaria è limitato alla sola equipe medica.
![]() Arrivati all’ospedale di partenza:
Arrivati all’ospedale di partenza:
-
- Il personale sanitario indossa i DPI previsti per il trasporto di pazienti infetti: tuta, occhiali, maschera FFP3, doppio paio di guanti ed eventualmente calzari, qualora le tute non ne fossero dotate;
- In caso di paziente intubato è necessario trasportare il ventilatore Hamilton T1, corredato delle fruste dell’O2 necessarie, e di una pinza Crile, necessaria per clampare il tubo orotracheale prima della deconnessione/riconnessione al ventilatore, al fine di non perdere la PEEP impostata e di non disperdere aerosol nell’ambiente;
- Se il paziente è in respiro spontaneo, fare indossare al paziente una maschera chirurgica; le eventuali cannule/maschere per il supplemento di O2 possono essere indossati sotto la maschera chirurgica.
Arrivati all’elicottero:
- Caricare il paziente come di consueto;
- Collegare il ventilatore alla rete O2 centralizzata dell’elicottero;
- Monitorizzare secondo le esigenze cliniche.
Arrivati all’ospedale di destinazione:
- Disconnettere il ventilatore dalla rete O2 dell’elicottero ed connetterlo alla rete O2 dell’ambulanza (bombola portatile che deve essere carica);
- Consegnare del paziente applicando le manovre inverse rispetto alla presa in carico. In questo particolare caso non è utile compilare la scheda missione e le consegne dovranno avvenire per via orale;
- Tornare all’elicottero ed intraprendere il volo di ritorno in base.
Arrivo in base:
- Il personale si sveste all’aperto o in locali areati distinti dai locali ufficio, con le procedure note e stocca gli indumenti contaminati in un apposito contenitore
- I sanitari e il tecnico a supporto indossano le protezioni individuali: tuta, occhiali, maschera FFP2, due paia di guanti ed eventualmente calzari qualora le tute non ne fossero dotate;
- Il personale sanitario e il personale tecnico, per quanto di competenza, si occupano della sanificazione dell’elicottero;
- Il vano sanitario dell’elicottero deve essere aerato il più possibile; è fatto divieto assoluto di usare aria compressa;
- I sanitari applicano la procedura di disinfezione secondo quanto previsto dalla procedura Babcok BiO 001.
Emergenza Covid-19, la sanificazione
La sanificazione deve essere effettuata con i prodotti che siano validi contro il virus SAR-Cov-2, ma soprattutto compatibili con l’utilizzo a bordo degli elicotteri.
La sanificazione deve essere effettuata con i prodotti che siano validi contro il virus SAR-Cov-2, ma soprattutto compatibili con l’utilizzo a bordo degli elicotteri.
Sono state emesse varie procedure e linee guida, anche da EASA
- SD No.: 2020-01 Issued: 13 March 2020
-
Interim guidance on Aircraft Cleaning and Disinfection in relation to the SARS-CoV-2 pandemics Issue: 01 – Date: 20/03/2020
É anche possibile l’utilizzo di sistemi di ozonizzazione, che sono efficaci contro qualsiasi microorganismo, e per la tipologia di azione possono raggiungere tutti gli angoli dell’elicottero, I condotti dell’aria, i plexiglass (per la cui pulizia non sono indicati i disinfettanti attivi contro il Coronavisus, quali quelli a base alcolica o a base di ipoclorito di sodio).
Le dimensioni limitate, la praticità di impiego, l’efficacia, potrebbero fare diventare la sanificazione con ozonizzatore lo standard ne servizi di elisoccorso.
La procedura più efficace potrebbe prevedere la sanificazione iniziale con ozono, seguita dalla sanificazione con altri prodotti.
Ulteriori misure per aumentare la sicurezza degli operatori – barelle ad alto bio-contenimento
Quanto applicato consente agli operatori di effettuare il trasporto di questi pazienti in sicurezza; oltre a alle precauzioni che abbiamo sopra illustrato è possibile aggiungere altre piccole accortezze che possono ulteriormente limitare la diffusione del virus.
In foto è mostrato come è stato sigillato la paratia di separazione del vano sanitario dal vano di pilotaggio e come sono stati rivestiti i sedili per limitare comunque il tempo di sanificazione dell’elicottero dopo l’intervento.
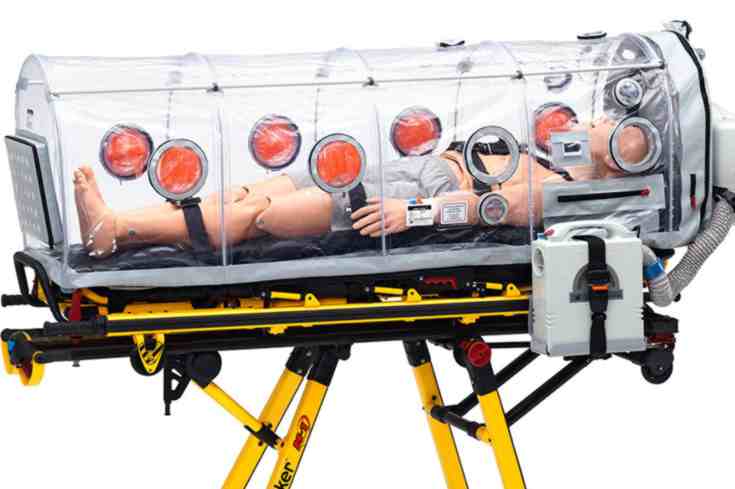
Alcune basi di elisoccorso, al fine di aumentare ancor di più la sicurezza di tutto l’equipaggio, hanno montato sull’elicottero una barella da alto bio-contenimento ISOARK N36.
Questo tipo di barella, che può essere operativa in pochi minuti, è particolarmente adatta per il trasporto ad alto biocontenimento, infatti è stata usata per il trasporto di pazienti con Ebola; ha dimensioni simili ad una barella da elicottero, garantisce nessuna contaminazione dell’elicottero, è facile da decontaminare e garantisce un ottimo confort per il paziente.
Attualmente è l’unica barella che è stata approvata da ENAC per l’utilizzo a bordo al momento su elicotteri AW 139 e AW 169, a seguito del grande sforzo tecnico e organizzativo messo in atto da Babcock. L’Italia è il primo Paese in Europa in cui l’utilizzo delle barelle di bio-contenimento è approvato su elicotteri HEMS impiegati in ambito civile.
Ci risulta sono in atto programmi per certificare la barella Isoark N36 sugli elicotteri BK117D2, e anche valutazioni sulla possibilità di approvare l’installazione della barella, EpiShuttle, costruita dalla ditta svedese EPI GUARD.
NOTA: Con l’impiego delle barelle di alto bio-contenimento sicuramente si fa un salto di qualità nella gestione di questi pazienti, ma tutte le barelle sul mercato hanno delle limitazioni relative alle dimensioni di peso e altezza del paziente. La eventualità di trasporto sicuro a bordo senza barella di bio-contenimento rimane sempre un’opzione.
Emergenza Covid-19, la protezione degli equipaggi di volo
I dispositivi di protezione da adottarsi in ambito sanitario da parte di medico e infermiere in cabina sanitaria sono ben noti.
La protezione degli equipaggi è invece da definire in modo preciso nel contesto dei trasporti di pazienti Covid positivi. E in ogni caso nello scenario mutato in cui la prevalenza statistica dell’epidemia ha reso più a rischio l’attività in generale.
L’indicazione è di dotare tutti i piloti e i TCM (Technical Crew Member) di mascherine FFP2 e guanti in nitrile in tutti i voli, con elicotteri con e senza separazione cabina per i trasporti e i primari di pazienti non sospetti.
Nel caso di pazienti sospetti o confermati positivi, oltre alla misura minima di idoneità dell’elicottero con separazione approvata del vano cabina dal cockpit, i piloti e TCM in cockpit dovranno indossare mascherine FFP2, guanti e anche tuta protettiva (non quelle utilizzate nei reparti di malattie infettive gravi e Covid) che garantiscano una protezione generale degli abiti.
Sotto un esempio di prodotto disponibile sul mercato e con filtrazione N95/FFP2, approvato National Institute for Occupational Safety and Health USA (NIOSH):
Emergenza Covid-19, pianificazione del volo
In caso di trasporto di paziente sospetto o confermato COVID positivo, valgono le procedure aeronautiche di obbligo del piano di volo, con indicazione nei remark della tipologia di trasporto da parte degli equipaggi di volo. Inoltre va compilato il modello di cui alla Appendix 1 dell’Annesso 9 ICAO (General Declaration, sezione informazioni sanitarie). La comunicazione agli uffici di sanità aerea (USMAF) delle aree di partenza e arrivo viene gestita dalle Centrali Operative, in base alle procedure di gestione del Ministero della Salute, a cui fanno riferimento sia le Centrali che gli USMAF. Qualora l’operatore, come nel caso di Babcock, disposnga di una centrale operativa autonoma (OCC – Operational Control Center) e operativa H24, tale procedura può essere messa in atto anche dall’operatore.