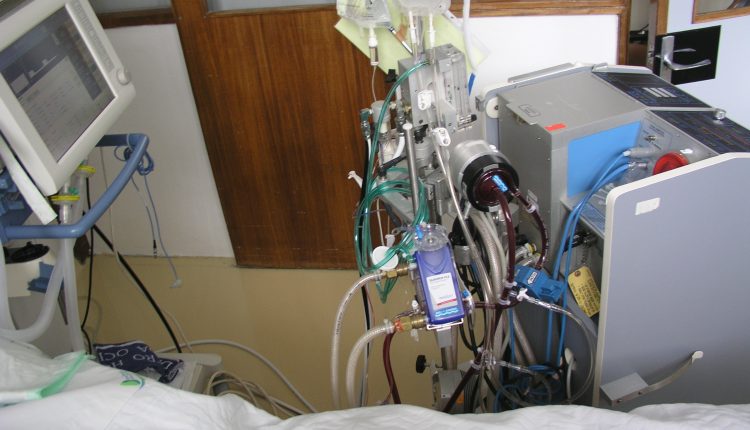
Ventilazione meccanica ed ECMO per insufficienza respiratoria acuta in pazienti COVID-19: i concetti di base
ECMO e ventilazione meccanica in pazienti COVID-19: la base della gestione dei pazienti critici con insufficienza respiratoria acuta dovuta alla nuova malattia da coronavirus del 2019 (COVID-19) è la respirazione artificiale e il polmone a membrana extracorporea (ECMO) come terapia di supporto per la depressione respiratoria.
Uno studio dal Giappone che sa coniugare semplicità descrittiva e veridicità clinica e scientifica.
Dato il numero crescente di pazienti COVID-19, gli autori proposto uno schema di assistenza ECMO standard che può essere utilizzato come riferimento nella pratica clinica.
Vengono descritti l’adattamento, il metodo di gestione e le precauzioni per la gestione dell’ECMO, inclusi i casi con vincoli di risorse.
Ventilazione meccanica ed ECMO per insufficienza respiratoria acuta in pazienti COVID-19: introduzione
Nella pratica COVID-19, la gestione della respirazione artificiale e il polmone membranoso extracorporeo (ECMO), come terapie alternative per la funzione respiratoria, sono centrali per la gestione dei pazienti critici con insufficienza respiratoria acuta.
In particolare, l’ECMO respiratorio [ECMO per la rimozione del sangue venoso-trasferimento venoso (V-V)] è idealmente fornito da uno specialista esperto in questo in una struttura specializzata, ma non è sempre competente quando la domanda aumenta.
Ci possono essere situazioni in cui il trattamento deve essere effettuato anche presso l’istituto.
In Giappone, i medici ed i ricercatori hanno sperimentato una pandemia influenzale nel 2009, ma a quel tempo c’erano poche conoscenze mediche sulla gestione dell’ECMO respiratorio e il livello di competenza era basso a livello nazionale, il che è correlato a un risultato relativamente scarso nel confronto internazionale.
È stato sottolineato che potrebbe essere stato fatto.
Tuttavia, in Giappone, attualmente, la prognosi dei pazienti con ECMO respiratorio è migliorata da una gestione appropriata, inclusa la selezione di dispositivi in grado di resistere alla gestione a lungo termine caratteristica dell’ECMO respiratorio e abilità speciali nella normale assistenza medica in strutture qualificate.
Poiché il numero di pazienti aumenta con la diffusione dell’infezione da COVID-19, è necessario diffondere questo metodo di trattamento a istituzioni non qualificate ed è significativo riassumere i metodi standard a cui si può fare riferimento.
D’altra parte, quando si verifica un aumento esplosivo del numero di pazienti, può essere necessario introdurre un modo di pensare diverso dal normale funzionamento.
In altre parole, in un contesto di risorse mediche limitate, potrebbe essere necessario considerare come distribuire le risorse dal punto di vista della massimizzazione del benessere non solo degli individui ma anche delle persone nel loro insieme.
Anche in questi casi, le istituzioni mediche e il personale medico devono essere protetti dalle critiche sociali fintanto che vengono mantenute la validità etica e la trasparenza dei giudizi.
Da questi punti di vista, questo gruppo di ricerca ha riassunto e proposto le indicazioni e le precauzioni per l’implementazione dell’ECMO respiratorio nelle cure mediche COVID-19.
Questo rapporto è una raccolta di informazioni a partire da luglio 2020 e il suo contenuto potrebbe dover essere rivisto in base ai risultati futuri.
Questo documento è uno studio che non richiede il consenso del Comitato Etico e non è un case report.
Inoltre, è un documento che non rientra nell’anonimizzazione basata sulla legge sulla protezione dei dati personali.
Adattamento ECMO
1. Idea di base
• Esprimere un giudizio attento e completo.
• Incorporare la consulenza di esperti in strutture con meno esperienza.
Dopo la pandemia influenzale del 2009, l’ECMO per i pazienti con grave insufficienza respiratoria ha dimostrato di migliorare la prognosi, ma d’altra parte, questo trattamento ha molte complicazioni ed è sperimentato nell’ECMO respiratorio.
Ci sono segnalazioni che il trattamento era associato a bassa mortalità.
Si ritiene che il contesto per il miglioramento del tasso di mortalità sia il giudizio appropriato sull’adattamento dell’ECMO, la standardizzazione dei metodi di gestione e l’accumulo di esperienza.
ECMO: spiegare ai pazienti e alle loro famiglie i limiti degli effetti terapeutici prima dell’introduzione.
L’ECMO è un’alternativa vitale al recupero dalla condizione e il trattamento potrebbe dover essere sospeso se durante il decorso si verifica una grave fibrosi polmonare o se l’insufficienza d’organo progredisce.
Prima di introdurre l’ECMO, spiegare completamente e ottenere il consenso in un modo che i pazienti e le loro famiglie possano capire.
Considerare la capacità della struttura, compreso il personale e le attrezzature, prima di valutare ECMO
Il trattamento ECMO per COVID-19 richiede personale e sforzi considerevoli.
Il rapporto destinato all’ECMO cardiaco, la gestione della terapia intensiva densa riduce il tasso di mortalità del 50% 8 , con personale infermieristico appropriato, la mortalità è stata ridotta dal 14 al 36%.
Questi risultati possono essere estrapolabili nell’ECMO respiratorio.
Inoltre, COVID-19 richiede misure come il controllo delle infezioni e si prevede che il carico ad esso associato aumenterà più del solito, quindi prenderemo in considerazione l’adattamento dopo aver considerato la capacità di risposta, compreso il personale e le attrezzature della struttura.
Gestire correttamente la respirazione artificiale prima di iniziare l’ECMO
La gestione della respirazione artificiale utilizza una strategia di protezione polmonare simile alla gestione della respirazione ARDS.
Evitare ventilazione e pressione eccessive.
La prognosi è molto sfavorevole nei pazienti a cui è stato introdotto l’ECMO dopo una respirazione artificiale a lungo termine (circa 7 giorni) ad alta pressione.
Il ventilatore per lesioni polmonari (danno polmonare indotto dal ventilatore: VILI ) è noto per essere una cattiva prognosi dei pazienti con ventilatore, 2009 CESAR trial 4 in “Respirazione artificiale ad alte concentrazioni di ossigeno o alta pressione delle vie aeree “Pazienti trattati per 7 giorni o più” sono stati definiti come criteri di esclusione.
Negli ultimi anni, lo studio 2018 EOLIA 5 e la sua analisi post hoc 6 hanno dimostrato che l’introduzione precoce dell’ECMO può migliorare la prognosi.
PEEP 10 cm H 2 Indicativamente, quando O, rapporto P / F <100, si deteriora
Il decorso clinico di COVID-19, insufficienza respiratoria sviluppata in 8-10 giorni per svilupperà da un caratteristico trascorre per procedere a ARDS in un breve periodo di tempo.
La polmonite COVID-19 è un tipo L relativamente lieve (un tipo in cui l’aerazione nel polmone è normale e la compliance polmonare è mantenuta ma presenta ipossia dovuta a disturbi circolatori polmonari) e un tipo H grave (edema polmonare progredito).
Può essere suddiviso in tipi (tipi in cui l’aerazione nei polmoni è ridotta e la compliance è ridotta) .
Se è di tipo H, può essere indicato per l’ECMO perché è resistente alla gestione mediante la sola respirazione artificiale.
Tuttavia, è difficile giudicare il passaggio dal tipo L al tipo H.
Inoltre, quando l’ossigenazione inizia a peggiorare, spesso cade in un grave stato ipossico entro poche ore.
Come guida, se la PEEP 10 cmH 2 O e il P / F <100 peggiorano progressivamente, prendere in considerazione l’ECMO.
Linea guida ELSO 14 In, F i O 2 > 0,9 a PaO 2 / F i O 2 <punteggio Murray 2 ~ 3 a 150 mmHg o FiO2 > 0,9 a PaO 2 / F i O 2 a <mancata ossigenazione 100 mmHg Inoltre, Murray punteggio 3-4, Pplat> 30 cmH 2
L’ipercarbonemia, che persiste anche in O, è un’indicazione generale per l’ECMO.
Nella somministrazione di terapia prona e di miorilassanti, dopo aver condotto la terapia di supporto appropriata, come ossido nitrico inalato, PaO 2 / F I O 2 <50 mm Hg più di tre ore o PaO 2 / FiO2 <ipossiemia 80 mmHg persiste per 6 ore, il pH appropriato deve essere eseguito ventilazione meccanica <7,25 e PaCO 2 come adattamento.
Disturbi della ventilazione ECMO di ≧ 60 mmHg condizione persiste per più di 6 ore
Poiché è difficile determinare la situazione reale e potrebbero verificarsi cambiamenti improvvisi, è importante consultare il Giappone COVID-19 ECMOnet dall’inizio della gestione della respirazione artificiale e fornire consigli e coordinare il trasferimento.
Considerare il background del paziente
Tra i pazienti COVID-19, i casi con comorbilità come malattie cardiovascolari e insufficienza respiratoria cronica tendono ad avere un alto tasso di mortalità.
Nell’ECMO respiratorio in soggetti non COVID-19, l’età è un importante fattore prognostico, in particolare di età pari o superiore a 65 anni di prognosi vi è una segnalazione esterna di un difetto.
Analizzando i dati dell’assistenza medica COVID-19 in Giappone, il tasso di mortalità dei pazienti che necessitano di respirazione artificiale ed ECMO è aumentato con l’ avanzare dell’età (dati non pubblicati in questo momento).
Quando si introduce l’ECMO per COVID-19, esprimere un giudizio completo considerando non solo l’età anagrafica, ma anche le condizioni fisiche come per esempio malattie concomitanti o i ritmi della vita quotidiana, nonché le risorse mediche e le prestazioni delle singole strutture.
Adattamento basato sulla fase epidemica di COVID-19, in particolare il modo di pensare quando si verificano limitazioni delle risorse
Nell’assistenza medica COVID-19, è necessario adottare un modo diverso di pensare all’adattamento ECMO e alla distribuzione delle risorse rispetto al normale funzionamento, in base alla fase epidemica e al corrispondente utilizzo delle risorse mediche.
In altre parole, quando si verifica un aumento esplosivo del numero di pazienti, è necessario considerare come distribuire le risorse dal punto di vista della massimizzazione del benessere non solo degli individui ma anche dell’intera nazione sullo sfondo di risorse mediche limitate.
Ad esempio, anche se ci sono più pazienti che sono considerati clinicamente indicati, viene data priorità a coloro che dovrebbero ottenere risultati migliori (recupero della condizione di salute e anno di sopravvivenza), quando sono disponibili limitazioni di risorse.
Si può prendere in considerazione il trattamento, limitando la quantità fornita nel suo complesso e limitando l’indicazione a soggetti più efficaci.
La validità etica e la trasparenza devono essere mantenute nel prendere tale decisione.
La linea guida ELSO propone l’idea di fornire l’ECMO per ogni fase epidemica, concentrandosi sulla fase epidemica COVID-19 e sul fatto che l’indicazione dell’ECMO può cambiare o essere limitata all’aumentare del numero di pazienti.
Pratica di gestione ECMO
1. Selezione della cannula
A differenza del cosiddetto PCPS (V – A ECMO), l’ECMO respiratorio richiede una gestione a lungo termine.
Una selezione appropriata della cannula è essenziale per una gestione stabile a lungo termine.
Considerare l’utilizzo di una cannula più spessa possibile.
2. Polmone / pompa artificiale
Gli studi clinici che utilizzavano dispositivi VV-ECMO più vecchi negli anni ’90 non hanno dimostrato efficacia.
Tuttavia, ha iniziato a migliorare i risultati con l’ECMO respiratorio 1990 anni di durata dell’apparato ECMO alto nella seconda metà è stato sviluppato, l’RCT in pandemia H1N1, ha mostrato il miglioramento del tasso di sopravvivenza dell’ECMO.
In questo contesto, è stata sostenuta l’efficacia della gestione dell’ECMO respiratorio utilizzando dispositivi ECMO a lungo termine.
3. Monitoraggio della pressione interna del circuito ECMO
• Respirazione stabile: Il monitoraggio della pressione nel circuito è essenziale per la gestione a lungo termine dell’ECMO.
• Si consiglia di monitorare la pressione almeno in due punti, la cannula per la rimozione del sangue e per il trasferimento del sangue.
Il motivo principale per il monitoraggio della pressione del circuito è la prevenzione delle complicazioni.
Si dice che l’ECMO si manifesti in circa il 40% dei pazienti, complicazioni come il sanguinamento a volte diventano letali.
Pertanto, se c’è un problema con le condizioni del paziente, se c’è un problema con la pompa, la pressione del circuito di misurazione al fine di monitorare se tale polmone o artificiale, dove si è verificata l’anomalia, è essenziale.
4. Gestione del respiro artificiale
• Fai riposare il più possibile i polmoni durante l’ECMO respiratorio (strategia di protezione polmonare).
• In linea di principio, la conservazione della respirazione spontanea, il gradino aperto, l’abbandono precoce del letto / la riabilitazione precoce, ecc. Non sono richiesti nella fase iniziale dell’inizio.
• ventilazione forzata regolare (PCV, FiO2 0.4 o meno, PEEP 10 cm H 2 O o meno, la pressione limite superiore 20 cm H 2 O sotto, velocità di ventilazione 10 volte / min o meno) altre impostazioni non sono essenzialmente utilizzate.
Il circolo vizioso del decorso clinico nel trattamento dell’insufficienza respiratoria grave è che l’eccessiva respirazione spontanea provoca un aumento della pressione transpolmonare e provoca un danno polmonare autologo (danno polmonare autoinflitto del paziente: P-SILI), e a causa della necessità di impostazioni respiratorie migliorate, che si traduce in VILI.
Man mano che il circolo vizioso progredisce, i polmoni diventano fibrotici e il danno polmonare irreversibile è completato.
È l’ECMO che rompe questo circolo vizioso.
In altre parole, quando la lesione polmonare progredisce, se l’ECMO viene utilizzato per attendere la riparazione del polmone senza rafforzare l’impostazione respiratoria, la gestione respiratoria può essere realizzata riducendo al minimo il rischio di VILI.
5. Recesso
Determinare i limiti di trattamento nell’ECMO respiratorio è molto difficile.
Considerare l’interruzione del trattamento quando la fibrosi polmonare non può essere soppressa a causa della progressione del danno polmonare, o quando si verifica un disturbo multiorgano irreversibile o sanguinamento cerebrale.
• Includere più medici facendo riferimento a ” Linee guida per il processo decisionale di cure mediche e cure nella fase finale della vita” del Ministero della salute, del lavoro e del welfare e “Linee guida per le cure terminali in caso di emergenza e trattamento intensivo.
6. DNAR (non tentare di rianimazione, non tentare di rianimazione cardiopolmonare)
• Si considera di selezionare un’istruzione (ordine DNAR) che non esegua un trattamento di rianimazione cardiopolmonare come il massaggio cardiato quando si verifica un arresto cardiaco durante l’ECMO.
• Ministero della Salute, del Lavoro e del Welfare danno nella fase finale delle linee guida sulla vita per il processo decisionale del medico e dell’assistenza corrispondenti e delle raccomandazioni della medicina intensiva giapponese “sull’indicazione della via da non tentare la rianimazione (DNAR)”.
7. Altro
Per una gestione stabile a lungo termine, prestare attenzione alla gestione dell’acqua, alla sostituzione del circuito, alla sedazione / sollievo dal dolore e al trattamento invasivo (drenaggio, incisione tracheale, ecc.).
In particolare, COVID-19 può causare frequentemente disturbi emorragici / della coagulazione, quindi fai attenzione.
Lo studio pubblicato su Wiley in tema di ECMO e ventilazione meccanica in pazienti COVID-19:
jja2.12499Per approfondire:
COVID-19, da marzo 7 bambini in Ecmo: indagine del Bambino Gesù documenta scarso utilizzo tecnica



