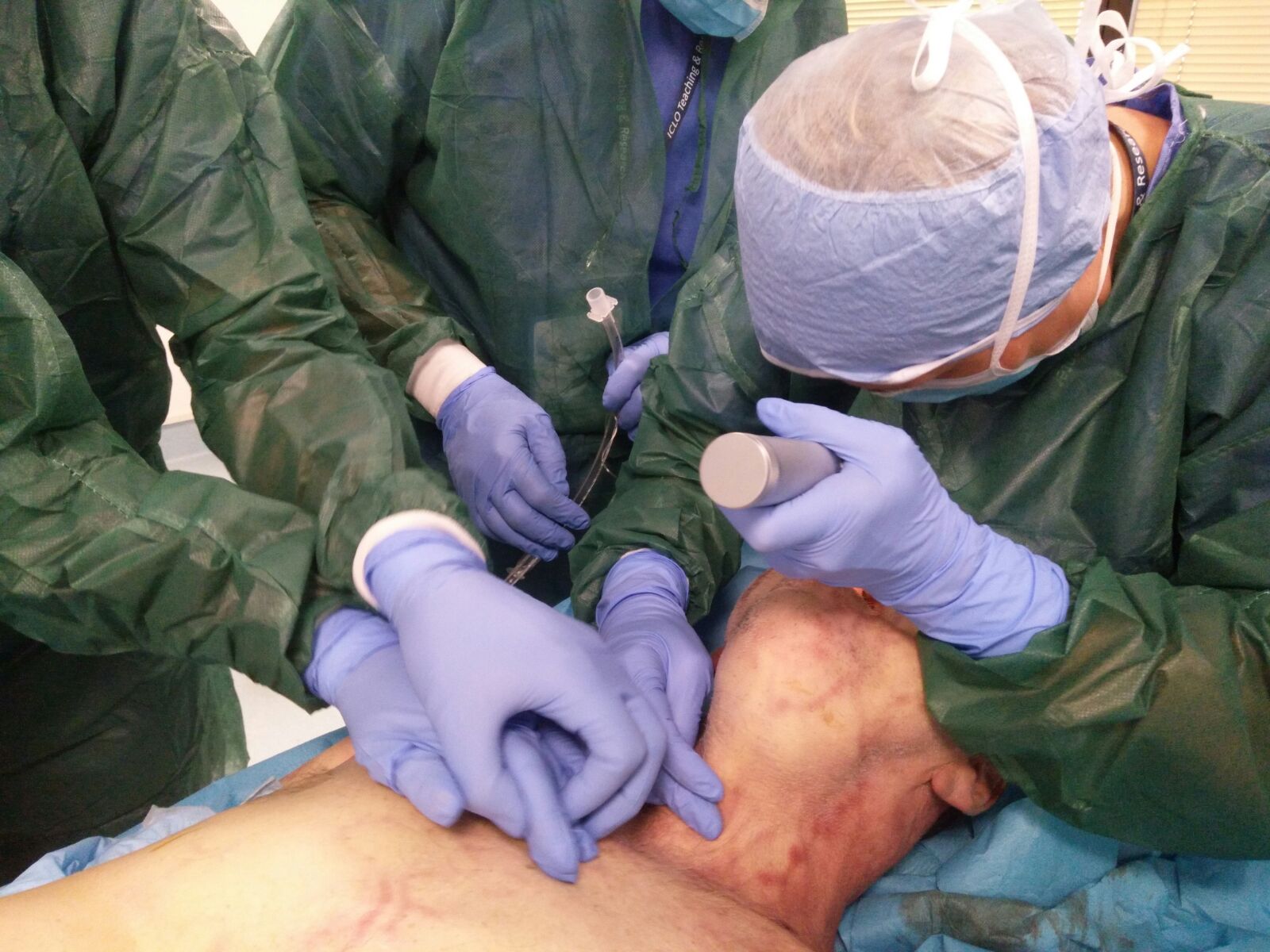
Che cos'è l'intubazione e perché si fa?
L’intubazione è il processo di inserimento di un tubo nella bocca o nel naso e poi nelle vie aeree per favorire l’ingresso e l’uscita dell’aria dai polmoni
Ci sono diversi motivi per cui può essere eseguita, ma viene utilizzata principalmente per supportare la respirazione durante un intervento chirurgico o in caso di emergenza1.
Questo articolo spiega i diversi usi dell’intubazione, le modalità di esecuzione e i rischi connessi.
Intubazione, gli usi
Quando il tubo viene inserito attraverso la bocca, si parla di intubazione endotracheale.1
Quando viene inserito attraverso il naso, si parla di intubazione nasotracheale.2
I motivi per cui una persona può essere intubata sono diversi e il metodo utilizzato dipende dallo scopo.
L’intubazione endotracheale (attraverso la bocca) viene utilizzata nella maggior parte delle situazioni di emergenza
Questo perché il tubo che viene inserito attraverso la bocca è più grande e più facile da inserire rispetto a quello inserito attraverso il naso.
L’intubazione endotracheale può essere utilizzata per:1
- Mantenere aperte le vie aeree per fornire ossigeno, farmaci o anestesia generale.
- Sostenere la respirazione in persone con polmonite, enfisema, insufficienza cardiaca, collasso polmonare o gravi traumi.
- Rimuovere un’ostruzione delle vie aeree
- Impedire l’ingresso di fluidi nei polmoni a causa di ictus, overdose o emorragia massiva dallo stomaco o dall’esofago (tubo di alimentazione).
L’intubazione nasotracheale (attraverso il naso) è utilizzata per:2
- proteggere le vie aeree in caso di imminente rischio di ostruzione
- Somministrare l’anestesia per interventi chirurgici che coinvolgono la bocca, la testa o il collo (compresa la chirurgia dentale).
I rischi dell’intubazione
I benefici dell’intubazione tendono a superare i rischi.
Tuttavia, ve ne sono alcuni che devono essere presi in considerazione, soprattutto nelle persone che sono sottoposte a ventilazione per un lungo periodo di tempo.
I rischi più comuni sono:3
- Conati di vomito o soffocamento
- mal di gola
- Raucedine
- Emorragia
- Un foro nell’esofago o nel palato molle
- Traumi ai denti, alla bocca, ai seni paranasali, alla laringe (cassa vocale) o alla trachea (trachea)
- Infezione batterica, come la polmonite da aspirazione
- Danneggiamento dei tessuti molli in caso di uso prolungato
- Impossibilità di staccare la spina dal ventilatore, che richiede una procedura chirurgica per inserire un tubo direttamente nella trachea per aiutare la respirazione (tracheostomia).
Le procedure per l’intubazione
Il processo di intubazione varia a seconda che il tubo venga inserito nella bocca o nel naso.
Vengono inoltre apportate delle modifiche quando sono coinvolti dei bambini.
Intubazione endotracheale
Prima dell’intubazione, una persona è in genere sedata o incosciente a causa di un trauma.
Il processo segue le stesse fasi di base:4
- La persona viene fatta sdraiare sulla schiena.
- L’operatore sanitario si posiziona sopra la testa della persona e guarda verso i suoi piedi.
- La bocca della persona viene aperta. Può essere inserita una protezione per proteggere i denti.
- Con l’aiuto di uno strumento illuminato che impedisce anche alla lingua di entrare, il tubo viene guidato delicatamente nella gola e fatto avanzare nelle vie aeree.
- Un piccolo palloncino all’estremità del tubo viene gonfiato per fissarlo in posizione e impedire all’aria di fuoriuscire.
- Il tubo all’esterno della bocca viene fissato con del nastro adesivo.
- Il tubo può essere collegato a un ventilatore o utilizzato per somministrare anestesia o farmaci.
- L’operatore sanitario verificherà che il posizionamento sia corretto con uno stetoscopio, una radiografia del torace e/o uno strumento chiamato capnografo che rileva l’anidride carbonica espirata dai polmoni.
Intubazione nasotracheale
Il processo di intubazione nasotracheale è simile a quello dell’intubazione endotracheale, ma la persona può essere completamente o parzialmente sedata.2
Poiché l’intubazione nasale è più spesso eseguita in un ambiente controllato, possono essere coinvolti altri strumenti nel processo.
Tra questi, l’uso di uno spray decongestionante per prevenire l’epistassi, di un anestetico topico per ridurre il dolore e di un rilassante muscolare per evitare i conati di vomito.
Alcuni operatori allargano anche il passaggio con un dispositivo chiamato tromba nasale.2
Una volta che il tubo è stato introdotto nella narice ed è entrato nella parte centrale della gola, un cannocchiale a fibre ottiche (chiamato laringoscopio) aiuta a guidare il tubo tra le corde vocali e nella trachea.
Il tubo viene quindi gonfiato per fissarlo nella trachea e fissato all’esterno con un nastro adesivo per evitare che si muova.2
Intubazione di bambini
Il processo di intubazione è più o meno lo stesso per adulti e bambini, a parte le dimensioni del tubo e alcune delle attrezzature utilizzate.5
I neonati possono essere particolarmente difficili da intubare, non solo per le loro dimensioni ridotte, ma anche perché la loro lingua è proporzionalmente più grande e il passaggio nella trachea è proporzionalmente più lungo e meno flessibile.
L’intubazione nasale è il metodo preferito per i neonati e i bambini.
Tuttavia, possono essere necessari diversi tentativi per posizionare il tubo.6
Alimentazione durante l’intubazione
Se una persona intubata deve rimanere attaccata a un ventilatore per due o più giorni, l’alimentazione tramite sondino inizia in genere uno o due giorni dopo l’inserimento del tubo.
Si parla di nutrizione enterale.7
Poiché non è possibile assumere cibo o liquidi per bocca mentre si è intubati, l’alimentazione tramite sondino può essere somministrata in uno dei due modi seguenti:8
- Orogastrico (OG): Utilizzo di un tubo che passa attraverso la bocca e arriva allo stomaco.
- Tubo nasogastrico (NG): Tubo che passa attraverso una narice e arriva allo stomaco.
I farmaci, i fluidi e la nutrizione possono essere somministrati attraverso una siringa o una pompa di grandi dimensioni.
Per altre persone, la nutrizione può essere somministrata per via endovenosa (attraverso un ago nel braccio).
Conosciuta anche come nutrizione parenterale totale (TPA), è un’opzione per le persone con grave malnutrizione e perdita di peso, nonché per quelle con un blocco intestinale o con malattie che rendono impossibile l’alimentazione tramite sondino.8
Rimozione del tubo
L’estubazione è il processo di rimozione di un tubo tracheale.
Quando è il momento di farlo, si rimuove il nastro che tiene il tubo in posizione.
Successivamente, il palloncino che tiene il tubo nelle vie aeree viene sgonfiato e il tubo viene estratto delicatamente.
Una volta tolto il tubo, potrebbe essere necessario lavorare per respirare da soli, soprattutto se si è stati a lungo attaccati a un ventilatore.
Tosse, raucedine e disagio sono comuni, ma tendono a migliorare nel giro di qualche giorno.4
L’intubazione è l’inserimento di un tubo attraverso la bocca o il naso nelle vie aeree per facilitare la respirazione, somministrare anestesia o farmaci e bypassare un’ostruzione.
Si parla di intubazione endotracheale quando il tubo viene inserito nella bocca e di sondino nasogastrico quando il tubo viene inserito attraverso una narice.
La procedura per entrambe è sostanzialmente la stessa.
Una volta introdotto il tubo nella trachea, viene gonfiato un palloncino all’estremità del tubo per fissarne la posizione e impedire la fuoriuscita di aria.
L’intubazione comporta dei rischi, tra cui il vomito e la perforazione accidentale, ma i benefici sono generalmente superiori ai rischi in situazioni di emergenza e durante gli interventi chirurgici.
Riferimenti:
- MedlinePlus. Endotracheal intubation.
- Folino TB, McKean G, Parks LJ. Nasotracheal intubation. In: StatPearls [Internet].
- Tikka T, Hilmi OJ. Upper airway tract complications of endotracheal intubation. Br J Hosp Med (Lond). 2019 Aug;80(8):441-7. doi:10.12968/hmed.2019.80.8.441
- Artune CA, Hagberg CA. Tracheal extubation. Respir Care. 2014 Jun;59(6):991-10025. doi:10.4187/respcare.02926
- Greene NH, Jooste EH, Thibault DP, et al. A study of practice behavior for endotracheal intubation site for children with congenital heart disease undergoing surgery: Impact of endotracheal intubation site on perioperative outcomes-an analysis of the Society of Thoracic Surgeons Congenital Cardiac Anesthesia Society database. Anesth Analg. 2018. doi:10.1213/ANE.0000000000003594
- Ibarra-Sarlat M, Terrones-Vargas E, Romero- Espinoza L, Castañeda-Muciño G, Herrera-Landero A, Núñez-Enríquez JC. Endotracheal intubation in children: practice recommendations, insights, and future directions. In: IntechOpen [Internet].
- Fremont RD, Rice TW. How soon should we start interventional feeding in the ICU? Curr Opin Gastroenterol. 2014 Mar; 30(2): 178–181. doi:10.1097/MOG.0000000000000047
- American College of Gastroenterology. Enteral and parenteral nutrition.
- National Hospice and Palliative Care Organization. Understanding advance directives.
- MedlinePlus. Learning about ventilators.
- Saeed F, Lasrado S. Extubation. In: StatPearls [Internet].
Per approfondire:
Emergency Live ancora più…live: scarica la nuova app gratuita del tuo giornale per iOS e Android
I. tracheale: ecco quando, come e perché creare vie aeree artificiali per il paziente
UK / Pronto Soccorso, l’intubazione pediatrica: la procedura con un bambino in gravi condizioni
Sedazione e analgesia: i farmaci per facilitare l’intubazione
L’intubazione in anestesia, come funziona?
Ansiolitici e sedativi: ruolo, funzione e gestione con intubazione e ventilazione meccanica
Intubazione: rischi, anestesia, rianimazione, dolore alla gola



