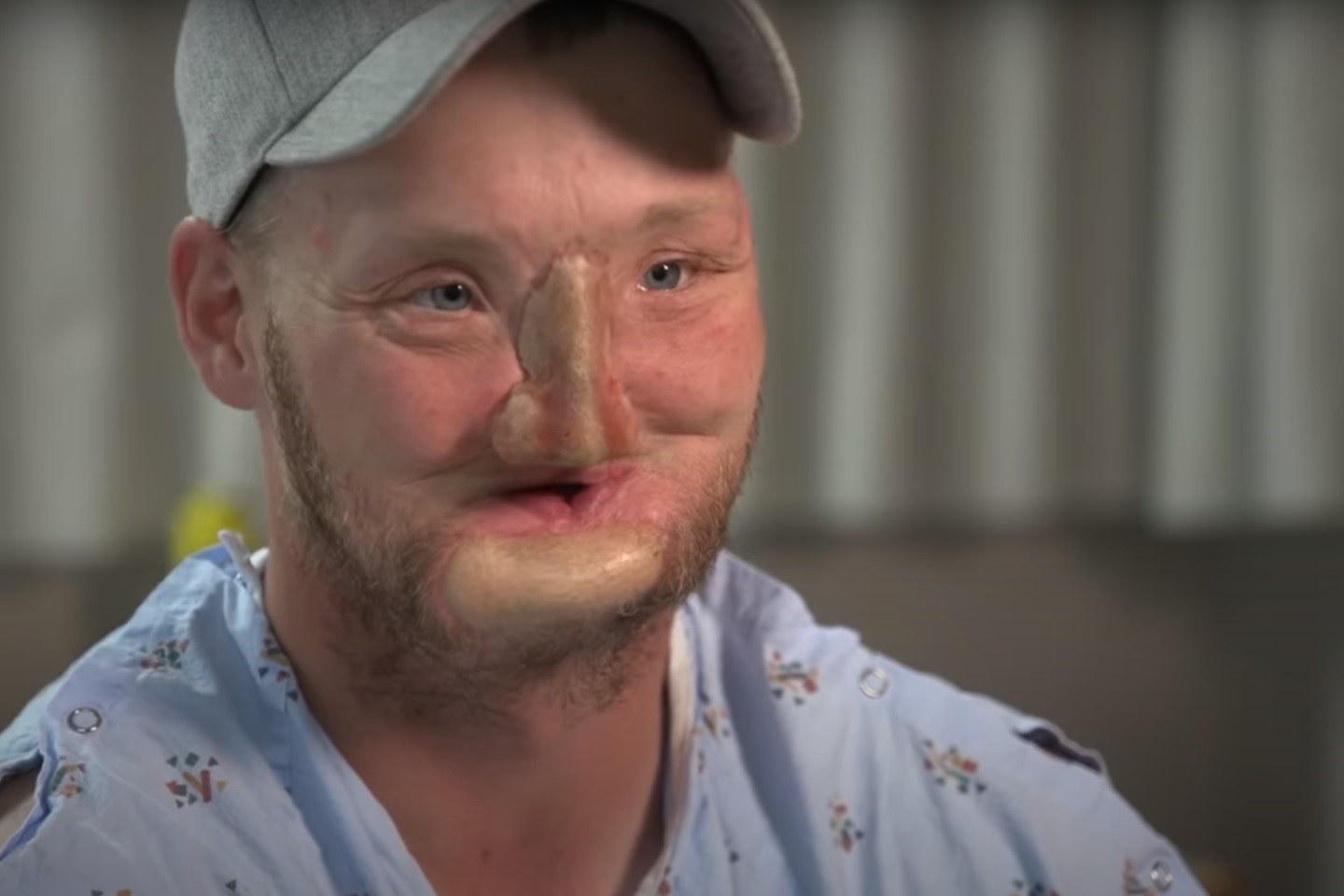
Come si esegue un trapianto di faccia? - VIDEO
Un trapianto di faccia è un’operazione medica che prevede la sostituzione di tutte o parti specifiche del viso utilizzando il tessuto facciale di un’altra persona (donatore)
Una parte dell’area chiamata allotrapianto di tessuto composito vascolare (VCA) comprende i trapianti della pelle del viso, la struttura del naso, le labbra, i muscoli facciali utilizzati per l’espressione, i nervi che forniscono la sensazione e le ossa che supportano il viso.
Un trapianto facciale completo consente di trapiantare in un’altra persona assolutamente tutti i tessuti, i muscoli, nonché diversi elementi dello scheletro facciale, delle fibre vascolari e nervose.
Tuttavia, il destinatario del trapianto di faccia assumerà farmaci per tutta la vita per sopprimere il sistema immunitario e combattere il rigetto.
LE MIGLIORI BARELLE SUL MERCATO? VISITA GLI STAND DI SPENCER IN EMERGENCY EXPO
Quando possono essere eseguiti i trapianti di viso?
I trapianti di faccia (trapianti) vengono eseguiti solo in circostanze eccezionali in cui il paziente si trova ad affrontare gravi problemi anatomici ed estetici.
Anche se entro il 2021 sono già state eseguite più di 45 operazioni di questo tipo (PRS, 2021), il trapianto di faccia è ancora considerato un’operazione medica sperimentale.
Nell’ambito di un trapianto facciale completo, medici e specialisti trapiantano tutti i tessuti, i muscoli, i nervi e le fibre vascolari, nonché diversi elementi dello scheletro facciale in un’altra persona.
Il primo trapianto completo di faccia è stato eseguito nel 2010 in Spagna
Il paziente ha ricevuto trapianti di pelle, naso, zigomi, mascella con denti e gola a fronte di una ferita da arma da fuoco.
Le indicazioni per questo intervento chirurgico più complesso sono gravi danni ai tessuti e alle strutture ossee del viso, derivanti da vari disturbi.
A volte può essere una malattia genetica, ad esempio la neurofibromatosi, in cui sono coinvolti più focolai tumorali in faccia.
Ma più spesso si tratta di danni meccanici.
Statisticamente, il 90% di tutti i pazienti che hanno subito un trapianto di faccia ha avuto un evento terribile.
Le persone hanno perso non solo alcune parti separate (labbra, naso o guance), ma hanno perso completamente il loro aspetto normale.
Pertanto, la chirurgia plastica ordinaria era indispensabile e solo un trapianto di faccia poteva “salvarli”.
Trapianto di faccia: la principale difficoltà di qualsiasi trapianto di organi è il rischio che il corpo lo rigetti
Il nostro sistema immunitario naturalmente non accetta nuove cellule e tessuti e inizia ad attaccarli attivamente con anticorpi, linfociti e macrofagi.
Nel migliore dei casi, il paziente sarà molto malato e assumerà farmaci.
Si verificherà la peggiore delle ipotesi, necrosi e morte.
Sfortunatamente, più della metà di tutti i trapianti di faccia sono fatali.
Un trapianto di faccia è molto più che rimuovere la “maschera” dal donatore (dare l’organo) e applicarla al ricevente (che riceve l’organo).
Questa è la manipolazione più complessa, incluso il trasferimento di muscoli, vasi sanguigni e, soprattutto, terminazioni nervose.
Metodologia del trapianto di faccia
In primo luogo, iniziano i preparativi per l’operazione.
Al paziente vengono rimossi la pelle, il tessuto adiposo, il tessuto muscolare e potenzialmente la cartilagine delle orecchie e del naso.
Il materiale donatore viene quindi trasferito gradualmente al viso. Il filo medico sutura solo i nervi: il resto viene incollato o lavorato con uno speciale laser verde per prevenire la formazione di cicatrici e lo sviluppo di infiammazioni.
Per questo motivo, è impossibile ripristinare completamente le espressioni facciali.
Se omettiamo tutte le caratteristiche chirurgiche di tale operazione, la sua essenza risiede nel trasferimento di alcune aree del viso al destinatario.
Il materiale del donatore può essere collegato ai tessuti del paziente in diversi modi:
- Cucire (vengono utilizzate le migliori suture chirurgiche riassorbibili)
- Incollaggio con adesivi polimerici medicali
- Incollaggio con raggio laser che sigilla i tessuti
Il metodo di connessione non è preselezionato.
È determinato durante l’operazione per il trapianto di aree del viso.
Le tecniche combinate vengono solitamente utilizzate perché tutti i tipi di tessuti si connettono in modi diversi.
Ad esempio, è meglio suturare le terminazioni nervose con materiale di sutura.
E i muscoli sono solitamente saldati con un laser.
Un’operazione di trapianto di faccia può durare più di un giorno, quindi diversi specialisti del team si sostituiscono a vicenda.
In primo luogo, vene e arterie vengono suturate in modo che la persona trapiantata sia immediatamente nutrita.
Dal colore rosato della pelle, i medici determinano che tutto sta andando bene e possono iniziare a combinare altri elementi.
Post-operazione di un trapianto di faccia
La riabilitazione non termina dopo la dimissione.
Dopo l’intervento chirurgico, al paziente viene prescritta una terapia immunosoppressiva per impedire al sistema immunitario di rifiutare nuovo tessuto.
Per evitare tutti i tipi di suppurazioni e infezioni, al paziente vengono prescritti diversi antibiotici.
Se l’operazione viene eseguita secondo i piani, a condizione che vengano eliminate le cause dello sviluppo di necrosi e ulcere trofiche, i risultati dell’innesto cutaneo sono molto buoni.
Un intervento chirurgico eseguito correttamente si conclude con successo nel 95% dei casi.
Nel periodo postoperatorio, la pelle trapiantata viene gradualmente sostituita dalla sua epidermide, che si manifesta nell’aspetto di piccole croste, sotto le quali si nota la pelle giovane.
L’autodermoplastica può essere il metodo definitivo di chiusura della ferita se la ferita non si trova sulla superficie di appoggio o su una grande articolazione.
In tali luoghi, la pelle giovane può essere danneggiata dallo stress con la formazione di ulcere trofiche.
Per le superfici di supporto e ossee, è preferibile utilizzare un innesto dermico a tutto spessore con lembi peduncolari vascolari.
Follow-up post-trattamento
Il chirurgo operante deve osservare il paziente fino alla completa epitelizzazione dell’ulcera trofica o della ferita su cui è stata trapiantata la pelle.
L’esito dell’operazione di innesto cutaneo dipende dal decorso della malattia vascolare, che ha causato la formazione di un’ulcera trofica o di una ferita necrotica.
Pertanto, l’osservazione principale viene effettuata sui risultati della fase vascolare del trattamento.
Trapianto di faccia : il video
Per approfondire:
Forlì, all’Ospedale Morgagni-Pierantoni il primo trapianto di sterno in Romagna
Il Sant’Orsola di Bologna apre una nuova frontiera medica con il trapianto di microbiota
Prende il Covid da neonata e rischia la vita: trapianto di cuore dopo mesi con cuore artificiale
Fonte dell’articolo:
Dmitry Dorofeev – News Medical
Riferimenti:
- G. Diep., et al. (Maggio 2021) Aggiornamento sui trapianti facciali 2020: un compendio di 15 anni. Global Open: maggio 2021 – Volume 9 – Numero 5
- Devauchelle B, Badet L, Lengelé B, et al. (2006) Primo allotrapianto di volto umano: Early report. Lancetta.
- Shiffman, Melvin (settembre 2012). Chirurgia estetica: arte e tecniche. Springer
- Alberti, Faye Bound (aprile 2020). Il trapianto facciale come intervento chirurgico e processo psicosociale
- Alberti, Fay Bound; Hoyle, Victoria. (febbraio 2021). “Muore il primo trapiantato di faccia negli Stati Uniti, lasciando un’importante eredità”. La conversazione . ]]
- Chambers JA, Ray PD (novembre 2009). Raggiungere crescita ed eccellenza in medicina: la casistica dei conflitti armati e la moderna chirurgia ricostruttiva.



