Contenzione, TSO, farmaci: vita in ambulanza fra pratica quotidiana e necessità operative
Tutti i soccorritori sanitari, tutti quelli che hanno fatto almeno una settimana in ambulanza, sanno cosa significa effettuare un TSO. Nella realtà italiana questo tipo di trattamento sanitario è all’ordine del giorno, in particolar modo nelle grandi città o nei centri urbani con presenza di reparti di psichiatria, REMS, alloggi protetti o strutture welfare similari.
TSO, SE NE DISCUTE DA TEMPO:
Da tempo si discute su come migliorare le procedure operative congiunte fra Polizia Locale, Forze dell’Ordine, assistenti sociali e 118, per ridurre i tempi di intervento sul territorio, migliorare l’approccio e il trattamento del malato, e ridurre anche lo stress e l’impegno delle ambulanze.
Un T.S.O. infatti è uno di quegli interventi che – in media – durano più degli altri.
A volte parecchio di più.
Per effettuare un TSO servono parecchie autorizzazioni.
L’intervento sanitario “prescinde dal consenso e deve essere considerata un’eccezione, di cui restringere la portata, salvaguardando i diritti della persona dalle limitazioni che ne derivano”.
La legge prevede che siano due medici (psichiatra, medico del 118, oppure medico curante: non c’è una specifica) a redigere una richiesta di TSO con motivazioni sommarie e l’indicazione del disturbo in atto.
Successivamente deve essere il sindaco ad approvare il passaggio per il trattamento in situazione extra-ospedaliera.
Come effettuare un TSO nel migliore dei modi?
Prima dell’attuazione del trattamento dovrebbero giungere sul posto le forze dell’ordine, incaricate prima di tutto di notificare l’attivazione del TSO, e in seconda battuta di porre la scena in sicurezza.
Il problema principale è, a questo punto, effettuare il TSO.
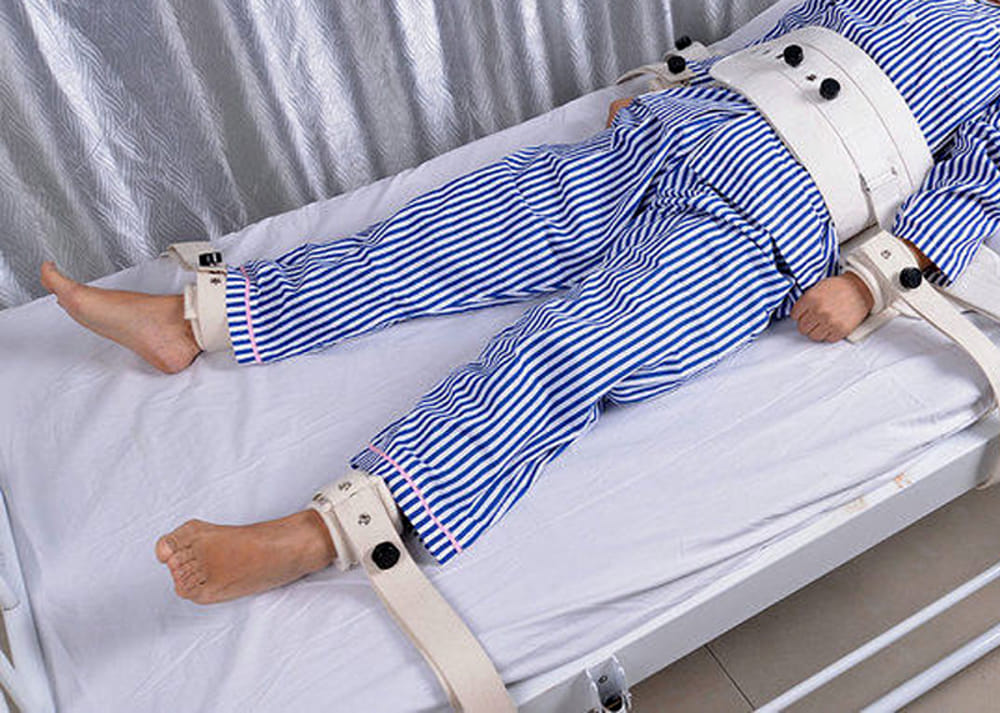
La prima e principale forma di trattamento sanitario obbligatorio è riuscire a controllarlo, attraverso il processo di contenzione.
Se il paziente non collabora, questa contenzione può essere inizialmente fisica, per dare la possibilità ai sanitari di operare.
I farmaci oggi in commercio possono garantire una sedazione completa ed efficace fino all’arrivo del paziente in Pronto Soccorso o nel reparto che è stato scelto per la diagnosi e la cura del paziente.
Intramuscolo o somministrazione intranasale?
 Negli ultimi anni si è fatta strada invece una somministrazione farmacologica molto interessante, non invasiva, basata sul MAD, che permette somministrazione intranasale.
Negli ultimi anni si è fatta strada invece una somministrazione farmacologica molto interessante, non invasiva, basata sul MAD, che permette somministrazione intranasale.
La somministrazione del farmaco per questa via offre diversi benefici e, per quanto riguarda la sedazione, permette l’arrivo più rapido tramite i bulbi olfattivi e i nervi ofattivi alle sinapsi del cervello.
I primi successi in questo tipo di trattamento sono stati effettuati sui pazienti affetti da Alzheimer.
I nervi nella porzione superiore della cavità nasale infatti sono collegati al cervello, e i farmaci sedativi possono arrivare tramite questi nervi bypassando la circolazione fino al cervello, che necessita solitamente di un po’ di tempo per essere efficace, grazie alla barriera cerebrale che separa fluidi extracellulari dal sistema nervoso centrale.
TSO, L’INTERESSANTE REPORT DI SIMEU 2014
Il dispositivo MAD, e i similari, sono da tempo usati in emergenza. In particolare, SIMEU ha pubblicato nel 2014, durante il IX congresso nazionale di Torino, un interessante case report, del dottor Fabio de Iaco.
Nei pazienti con più di 35 anni per cui è stata richiesto TSO, è stato somministrato con azione sedativa il farmaco midazolam, in dose 0.5 mg/Kg in boli da 0.5ml con un successo abbastanza evidente.
Al report hanno partecipato anche Mario Guarino, Gaetano Diricatti, Enrico Gandolfo, Alessandro Riccardi, Maria Paola Saggese, Francesco Di Spirito, Domenico Sansone, Lucia Morelli, Fabio Numis, Giampaolo Marescotti, Maurizio Carannante, Letizia Marciano, Amedeo Villani, Fernando Schiraldi.
Si è evidenziato che “la somministrazione di farmaci per via intra-nasale è davvero una risorsa nell’ambito dell’emergenza-urgenza pre-ospedaliera.
Esistono protocolli di utilizzo di numerosi farmaci tramite questa via, supportati da studi scientifici.
I campi di applicazione sono molteplici: l’analgesia, la sedazione, la somministrazione di antagonisti, il trattamento delle convulsioni, etc…
In particolare, la sedazione dei pazienti agitati mediante somministrazione di midazolam si è rilevata molto utile.
Scopo del nostro studio è stato quello di valutare l’efficacia della somministrazione intra-nasale di midazolam mediante MAD 300, nei pazienti affetti da agitazione psicomotoria in ambiente extra-ospedaliero”.
“Nel periodo Gennaio 2013 Maggio 2014 sono stati trattati, in ambiente extra-ospedaliero, 58 pazienti (39F-19M) età media 54.9 anni con agitazione psicomotoria (range della scala di Richmond +3/+4) di varia origine ma, prevalentemente, psichiatrica e nei quali era impossibile reperire un accesso venoso periferico.
La dose di Midazolam utilizzata è stata di 0.5 mg/Kg. somministrato in boli di 0.5 ml. in ciascuna narice.
Il livello di sedazione è stato misurato con la scala di Ramsay. E’ stato considerato soddisfacente un target di sedazione di 4-5.
In tutti i pazienti è stato ottenuto il livello di sedazione target (Scala Ramsay 4-5) dopo circa 5-10 minuti dall’inizio della somministrazione.
In 57 pazienti non si sono verificati effetti collaterali ed avversi alla somministrazione del farmaco.
In 1 paziente si è verificata l’ipossia ed è stato necessario assistere le vie aeree (Guedel ed Ambu con reservoir ed O2) e somminitrare Flumazenil sempre in intra-nasale con rapida risoluzione.
“In accordo con la letteratura – conclude il report presentato a SIMEU – la sedazione dei pazienti affetti da agitazione psicomotoria mediante somministrazione di midazolam intra-nasale con MAD300 rappresenta un utile strumento nelle emergenze soprattutto in ambito pre-ospedaliero”.
LA SOMMINISTRAZIONE NASALE DI NAXOLONE
La somministrazione intranasale è – in molti paesi – uno standard acquisito soprattutto per la somministrazione di naloxone per il trattamento delle overdose da oppiacei.
Nonostante ci siano pochi comuni che hanno standardizzato le procedure di intervento per la Polizia Municipale o le forze dell’ordine a supporto dei sanitari, è possibile porre in atto una collaborazione ancora più solida e stretta fra gli attori di questi interventi lunghi e stressanti.

Evitare la contenzione fisica è possibile?
Per sedare un paziente psichiatrico in agitazione psico-motoria bisogna valutare tre aspetti: prima di tutto quale strumento limitare la libertà individuale del paziente, come farlo evitando rischi per i presenti e le azioni autolesive, e se è possibile in ogni modo evitare la contenzione.
Cosa significa?
Significa che a livello psichiatrico e psicologico, è compito del medico – o dei sanitari prima che arrivi il medico – attuare strategie di “descalation”, ovvero di riduzione dell’emotività del paziente.
Gli psichiatri individuano tre classi di “nascita” del disturbo mentale: ci possono essere fattori biologici, fattori psicologici o fattori sociali che portano alla agitazione incontrollabile.
Per questo motivo, in attesa dell’arrivo dell’approvazione del TSO, è necessario attivare procedure di conversazione o colloquio per porsi in sintonia sul piano relazionale e di contenuto.
CONTENZIONE ED EMPATIA CON IL PAZIENTE, I LIMITI ESTREMI DI UN INTERVENTO
Nelle lezioni di psichiatria viene spesso citata la capacità di entrare in empatia con il paziente (cioè comprendere il mondo psichico altrui) e la capacità di esaminare la realtà creando una piattaforma condivisibile.
Relazione e contenuto diventano così il campo dove il medico o lo psichiatra possono tentare di riportare alla tranquillità il paziente.
“I soggetti con disturbi psichici infatti possono avere un grado variabile di alterazione della realtà, definibile come consapevolezza completa, parziale o incompleta di essere affetti da sintomi di ordine psichico”.
In “ABC of mental Health: Mental Health Assessment” viene definita fondamentale la tecnica del colloquio, tramite domande aperte e domande chiuse.
“E’ necessario evitare di farsi condizionare dalla prima impressione, valutare i rischi immediati per gli astanti ed il paziente, acquisire notizie sulle corcostanze che possono aver modificato i sintomi o influito sulla terapia.
Cosa fare in attesa del medico o dell’autorizzazione al TSO?
Esiste quindi un frangente temporale, durante un intervento, nel quale non è ancora presente il medico, ma sono già presenti le forze dell’ordine. In quel momento – suggerisce il dottor Alessandro Serretti nelle sue lezioni di psichiatria all’Università di Bologna – in cui è necessario permettere al paziente di dialogare con domande aperte.
Fare narrare la propria storia al malato, entrare in empatia, prendere sul serio quello che dice, lasciare tempo di sfogarsi alle emozioni del paziente sono tutti fattori che possono essere determinanti per aiutare la persona in difficoltà ad un recupero della calma.
Sarà poi compito del sanitario indagare i pensieri di suicidio e di violenza, rassicurare laddove possibile sulla situazione della realtà, costruire una relazione.
In quel preciso momento, chi ascolta mette in atto una strategia sanitaria preventiva.
Sono quindi da evitare domande troppo chiuse, dare troppa attenzione alla situazione, dimostrarsi rigidi, imperiosi, disorganizzati.
Non bisogna neppure instaurare tabù, argomenti imbarazzanti possono essere al centro della discussione, e soprattutto non prendere tecnicamente i termini sanitari usati dal paziente (tratto da Teifion Davies, ABC of Mental Health assessment).
Il successivo esame delle condizioni mentali è ovviamente a carico del medico e dello psichiatra, che seguiranno ulteriori parametri psicopatologici (descrizione generale, umore, linguaggio, sensopercezione, pensioer, coscienza ed insight) per capire come, quando e in che termini effettuare il TSO.
Un ultimo aspetto da non dimenticare di segnalare in Centrale Operativa riguarda la tipologia di paziente.
Se questo è maschio, single, non più giovane, isolato, o con più fattori di rischio contemporanei, è bene valutare il rischio con più attenzione.
Idee suicide, sintomi depressivi conclamati, abuso di alcool o sostanze stupefacenti, malattie mentali croniche, fisiche o disabilitanti, recenti ospedalizzazioni, dimissioni volontarie contro pareri del medico, comportamenti autolesionistici o precedenti criminali, devono essere evidenziati, e spesso è la collaborazione interforze che permette di avere un quadro preciso a cui riferirsi.
PER APPROFONDIRE:
TRATTAMENTO SANITARIO OBBLIGATORIO, QUAL E’ IL RUOLO DELLE FORZE DELL’ORDINE?



