L’ intubazione orotracheale ed i farmaci di induzione e mantenimento
L’intubazione endotracheale è il provvedimento di scelta per il controllo e gestione delle vie aeree: in questa categoria si includeranno tutti quei pazienti che hanno un severo grado di ipossia, un alterato grado di coscienza oppure perdita dei riflessi protettivi correlati a patologia ad esempio ictus cerebri.
Da non sottovalutare comunque i pazienti politraumatizzati o pazienti con trauma cranico grave GCS inferiore a 9, in questo caso l’intubazione è d’obbligo sia per trattare il dolore e le complicanze ad esso associate sia per prevenire lesioni secondarie da ipossia, ipercapnia, inalazione.
OBIETTIVI:
L’obiettivo principale è quello di fornire al paziente ossigeno ad elevate concentrazioni, inoltre è indicata anche in tutti quei soggetti coscienti ma incapaci di mantenere una ventilazione spontanea un esempio sono il trauma toracico, lesione midollare, edema polmonare a componente cardiogena, abingestis, intossicazione acuta di farmaci/tossici, arresto cardiocircolatorio ecc.
IPNOTICO (abolizione dello stato di coscienza) → ANALGESICO (abolizione percezione del dolore) → MIORILASSANTE (abolizione dell’attività muscolare)
INTUBAZIONE OROTRACHEALE, FARMACI DI PRIMA
SCELTA :
IPNOTICI:
IL PROPOFOL: In emergenza il farmaco ipnotico più usato per l’induzione ed il mantenimento dell’anestesia generale è senza dubbio il Propofol conosciuto col nome commerciale di Diprivan. Tutto sommato è un buon farmaco, è potente, agisce in maniera rapida, non da problemi d’accumulo, non è analgesico, non è miorilassante.
È un deprimente del centro del respiro, deprime le resistenze vascolari, diminuisce la gittata cardiaca con minor quantità di ossigeno e sangue al cervello, diminuisce la PIC.
Non dando problemi d’accumulo lo si può mettere in pompa, quando si sospenderà il farmaco si avrà una rapida cessazione dell’effetto farmacologico in modo da ottenere periodi finestra per valutare le persone in coma.
LA KETAMINA: La Ketamina è un buon ipnotico ed un buon analgesico, stimola il sistema simpatico (tachicardia aumento della pressione) non deprime il centro del respiro, può essere usato sia per via endovenosa sia per via intramuscolare e rettale.
I problemi di questo farmaco sono legati al tipo di anestesia che da: anestesia di tipo dissociativo ovvero durante l’anestesia il paziente può muoversi o aprire gli occhi simulando così ( anche se incosciente) un risveglio.
Nei bambini può dare scialorrea, nei pazienti adulti ed anziani può dare (nel post operatorio) allucinazioni sviluppando fantasie erotiche.
Nel bambino viene utilizzato per interventi corti di tipo ortopedico, è indicato nell’induzione all’anestesia in stato di shock poiché aumenta la pressione e la frequenza cardiaca.
IL TIOPENTALE: Il Pentotal è un farmaco molto potente e molto liposolubile per questo la sua azione era di breve durata ed era necessario non appena la persona dava cenni di risveglio somministralo di nuovo, il problema principale era che dopo 5/6 somministrazioni la persona tardava nel risvegliarsi. Si è scoperto perciò che il Pentotal raggiungeva subito la quota cerebrale per dare una buona ipnosi, ma la quota assorbita dal grasso veniva rilasciata lentamente in questo modo anche se la concentrazione cerebrale era diminuita la persona non si svegliava poiché bisognava aspettare che la quota rilasciata dal tessuto lipidico diminuisse. Il Pentotal è conosciuto anche dai profani col nomignolo di:” siero della verità”.
LE BENZODIAZEPINE: Possono dare (a seconda del loro dosaggio e della loro potenza) sedazione, ipnosi, tranquillizazzione.
Non deprimono il sistema respiratorio, si comportano da ipotensivi, diminuiscono la gittata cardiaca, buoni miorilassanti, non liberano istamina, non hanno proprietà analgesica, diminuiscono la PIC.
Per quanto riguarda il Diazepam la farmacocinetica è molto lenta, attualmente è uscita in commercio una nuova BDZ che può venir usata anche in infusione continua poiché ha un rapido metabolismo (tempi di risveglio più rapidi dei barbiturici ma più lento del Propofol). Possono dare dipendenza fisica ed assuefazione.
INTUBAZIONE OROTRACHEALE, FARMACI ANALGESICI: I FANS E GLI OPPIOIDI
I FANS hanno un meccanismo d’azione basato sul blocco dell’enzima ciclossigenasi, deputato alla produzione delle prostaglandine (mediatori dell’infiammazione con proprietà algogene). Hanno anche effetti dannosi sulla mucosa gastrica.
Gli OPPIOIDI sono gli analgesici più potenti il capostipite è la Morfina, esplicano la loro azione attraverso l’interazione con i recettori per le endorfine e le encefaline. Gli effetti prodotti dipendono dalla stimolazione di differenti recettori μ, κ, δ, σ, ξ presenti a livello cerebrale, spinale e periferico. Hanno però anche potenti effetti collaterali quali:
Depressione respiratoria
Bradicardia
Ipotensione
Rallentamento del transito intestinale
Nausea nel postoperatorio
Broncospasmo
Miosi aumento liberazione di ADH e quindi difficoltà alla minzione
Disfonia
Dipendenza
Asueffazione
Il Remifentanil (derivato della Piperidina) o il Fentanest quest’ultimo più potente della morfina infatti il Fentanest a parità di peso è cento volte più potente.
INTUBAZIONE OROTRACHEALE FARMACI MIORILASSANTI:
Sono suati per facilitare sia l’intubazione e la ventilazione meccanica sia per assicurare l’immobilità del paziente e facilitare l’intervento chirurgico.
Esistono due categorie di bloccanti neuromuscolari: depolarizzanti ( la Succinilcolina) e non depolarizzanti. fisiologicamente l’impulso nervoso determina liberazione di acetilcolina nello spazio sinaptico che, legandosi a specifici recettori, determina le depolarizzazione della fibra muscolare facendola contrarre. Infine, l’acetilcolinesterasi scinde l’acetilcolina mettendo fine alla stimolazione del muscolo che può così rilassarsi, tornando allo stato di riposo.
La succinilcolina è l’unico bloccante neuromuscolare depolarizzante impiegato, la sua azione si esplica determinando una contrazione generalizzata e scordinata delle unità motorie muscolari, le cellule muscolari a loro volta saranno refrattarie alla risposta di ulteriori stimoli (blocco depolarizzante competitivo poiché si limita ad ostacolare l’interazione del mediatore con il recettore), essa produce il blocco circa un minuto dopo la somministrazione. La rapida idrolisi da parte dell’enzima pseudocolinesterasi limita l’effetto della singola dose a qualche minuto.
I bloccanti non depolarizzanti antagonizzano l’azione dell’acetilcolina a livello della placca neuromuscolare, competendo con questa a livello del recettore nicotinico, questi farmaci prendono il nome di Curari i principali sono: Atracurio, Mivacurio, Pancuronio, Rocuronio, Vecurnio la rimozione del blocco competitivo che essi esercitano può essere ottenuta dalla somministrazione di inibitori competitivi dell’ acetilcolinesterasi: Prostigmina e Neostigmina.
INTUBAZIONE OROTRACHEALE MATERIALE PER L’INTUBAZIONE:
Tubi tracheali di diversa misura
Due accessi venosi di grande calibro
Laringoscopio e lame
Pinza di magil
Sistema di ventilazione manuale (ambu)
Sng e sondini d’aspirazione bronchiale
Occorrente per anestesia topica delle mucose
Silicone sprait
Cerotto adesivo
Fonendo
Rilevatore c2
Siringa o manometro
Ventilatore automatico
Monitor multiparametrico
Canule di guedel di varie misure
Maschere facciali di varia misura
Filtro anti batterico e mount
Farmaci per l’anestesia e rianimazione primaria
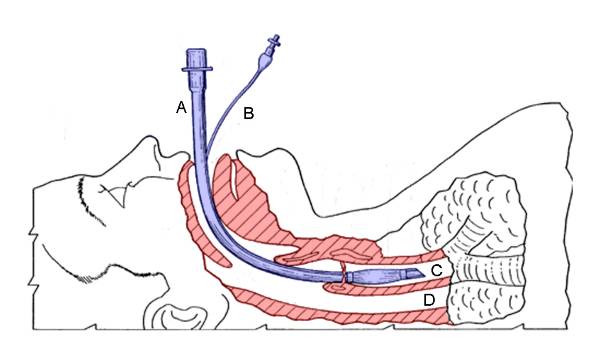
INTUBAZIONE OROTRACHEALE TECNICA D’INTUBAZIONE:
l’operatore si pone al capo del letto o della barella;
posizionare correttamente la testa del paziente in modo da ottenere una buona visione del campo d’intervento. Per ottenere questo la testa è estesa ed il collo flesso
se si sospetta una lesione al rachide la testa viene mantenuta in posizione neutra;
durante l’intubazione tracheale e’ necessario che gli assi faringeo, laringeo ed orale siano il più allineati possibile;
indipendentemente dalla mano dominante dell’operatore, il laringoscopio deve essere impugnato sempre con la mano sinistra;
un assistente pratica la pressione cricoidea;
l’operatore procede all’apertura della bocca con la manovra a borsellino;
Durante lo svolgersi delle manovre controllare il monitor multiparametrico;
Prima dell’intubazione iperossigenare il paziente e controllare la tenuta di cuffiaggio del tubo
la lama del laringoscopio è inserita nell’angolo buccale, avanzando verso la base della lingua;
la lingua del paziente è spostata verso destra: questo passo è fondamentale per la visualizzazione della laringe;
si fa avanzare delicatamente la lama fino alla posizione corretta;
se si utilizza una lama curva, la punta della lama è inserita nella vallecula glossoepiglottica (lo spazio tra la base della lingua e la superficie faringea dell’epiglottide). Se si usa, invece, una lama retta, la punta della lama è inserita sotto l’epiglottide
l’apertura glottica si rende visibile esercitando una trazione verso l’alto sul manico del laringoscopio che, in ogni caso, non deve essere utilizzato come una leva ed i denti superiori non devono essere usati come fulcro;
visualizzare le corde vocali e l’adito faringeo;
il tubo endotracheale, tenuto con la mano destra, è introdotto nell’angolo destro
della bocca e, sotto visione diretta, inserito tra le corde vocali;
a questo punto, se è stato utilizzato, il mandrino va rimosso e la persona che procede all’intubazione dovrebbe vedere l’estremità prossimale della cuffia in corrispondenza delle corde vocali e spingere il tubo ulteriormente in trachea di 1-2 cm; in questo modo la punta del tubo è posta a metà strada tra le corde vocali e la carena tracheale. Nell’adulto medio, tale posizione corrisponde alla lettura di un valore di 20-23 cm sul lato del tubo in corrispondenza dei denti anteriori; rimuovere delicatamente il laringoscopio e gonfiare la cuffia con un volume d’aria sufficiente (generalmente 20 – 30 cm di H2o), in questo modo il tubo potrà liberamente muoversi durante la flessione o estensione del collo senza rischio d’estubazione o di scivolamento dell’estremità in uno dei bronchi principali oltretutto pressioni superiori a quella capillare possono portare a ischemia della parete tracheale;
Posizionare cannula di guedel e fissare il tutto
i tentativi d’intubazione non dovrebbero durare più di 20 secondi.
il corretto posizionamento del tubo deve essere confermato, simultaneamente alla prima insufflazione manuale, con l’auscultazione a livello epigastrico e con l’osservazione del torace per verificarne l’espansione;
se si odono gorgoglii nello stomaco e l’espansione del torace non è evidente, bisogna presumere d’avere intubato inavvertitamente l’esofago e non devono più essere effettuate altre insufflazioni. Il tubo va rimosso e la manovra ripetuta;
l’intubazione deve essere ritentata dopo avere ben ossigenato il paziente; se l’espansione toracica è appropriata e non si sospetta un’insufflazione dello stomaco, si procede all’auscultazione dei campi polmonari di destra e di sinistra.
procedere poi a inserimento del SNG
LE COMPLICANZE PIU’ COMUNI:
COMPLICAZIONI DELL’ INTUBAZIONE OROTRACHEALE
INTUBAZIONE OROTRACHEALE, il traumatismo delle labbra o della lingua o dei denti;
la punta del tubo o del mandrino può lacerare la mucosa faringea o tracheale provocando un sanguinamento, un ematoma o la formazione di un ascesso. Sono anche possibili lesioni delle corde vocali;
il paziente incosciente può vomitare ed aspirare il contenuto gastrico nelle basse vie aeree. La stimolazione dovuta all’intubazione endotracheale, nel paziente che non è in arresto cardiaco, determina un significativo rilascio d’adrenalina che può manifestarsi con ipertensione, tachicardia o aritmie;
possibile lesione delle corde vocali;
possibilità d’insorgenza d’edema laringeo;
introduzione del tubo endotracheale in un bronco principale (generalmente quello di destra); l’introduzione accidentale del tubo endotracheale in esofago impedisce la ventilazione e l’ossigenazione (salvo che il paziente non respiri ancora spontaneamente);
alcune condizioni, congenite o acquisite, possono rendere difficoltosa la manovra d’intubazione.



