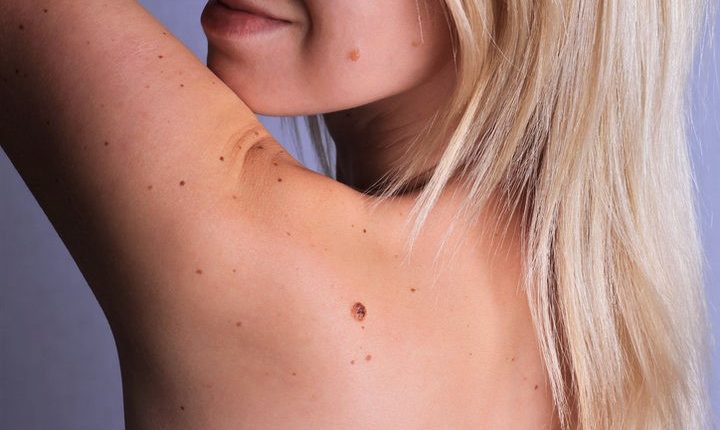
نيفي: ما هي وكيفية التعرف على الشامات الصباغية
نيفي أكثر شيوعًا التي تسمى الشامات الصباغية (أو الوحمات اللاخلوية) هي مجموعات من الخلايا الصباغية داخل الجلد تظهر سريريًا على شكل آفات بقع أو عقيدية ذات حدود واضحة ومستقرة نسبيًا بمرور الوقت
قد توجد خلايا الوحمة داخل الجلد (وحمة مفصلية) ، أو جلدية جلدية (وحمة مركبة) أو داخل الأدمة (وحمة جلدية).
كيفية التعرف على الشامات
في معظم الحالات ، تكون الشامات بدون أعراض ونادراً ما يتم الشعور بها على أنها "وجود" أو يتم ملاحظتها بسبب حجمها أو موقعها.
مظهرها السريري متعدد الأشكال: يمكن تمييز عدة أنواع.
وحمة الخلايا الصباغية المسطحة: بقعة مفرطة اللون متفاوتة في اللون من قهوة حليبية إلى بنية داكنة أو نقطية أو عدسية ، ومقيدة جيدًا ، ومتغيرة العدد والحجم.
Lentigo (البسيط أو الأحداث): وحمة صباغية صغيرة الحجم (قطرها بضعة مم) ، ولون موحد يختلف من البني إلى الأسود ، وغالبًا ما تكون مفردة أو يتم تمثيلها بواسطة عدد قليل من العناصر التي قد تظهر في أي عمر (ولكن في كثير من الأحيان في الأحداث) ، مع ميل للمواقع المعرضة خفيفة. تميل إلى التراجع بعد سن الثلاثين.
وحمة درنية: عقيدة صلبة نصف كروية توجد بشكل عام على الوجه ، وتتفاوت في الحجم من حبة الدخن إلى الحمص ، الوردي أو البني المائل إلى الأسود ، مع سطح أملس ، مجعد أو مشعر. تميل إلى التوسع مع تقدم العمر.
الخلد الثؤلولي الصخري: شامة مرتفعة مستديرة ذات سطح شبيه بالميلون أو الورم الحليمي ، يتفاوت لونه من الأحمر إلى البني إلى الأسود ؛ في بعض الأحيان يكون معنقة.
الوحمة اللونية: بقعة بيضاء ، محدودة ، خلقية بشكل عام ، بسبب الانخفاض الملحوظ أو الغياب التام للميلانين.
شيخوخة Lentigo: آفة بنية ، مفردة أو متعددة ، مستديرة أو بيضاوية ، يتراوح قطرها من بضعة مم إلى 1-2 سم ، موضعية في المواقع المعرضة للصور. يظهر في سن أكبر أو في وقت سابق عند الأفراد الذين يتعرضون بشكل مفرط لأشعة الشمس.
وحمة ساتون (هالو نايفوس): وحمة صباغية مرتفعة محاطة بهالة لونية أو مستديرة أو بيضاوية ، ناتجة عن رد فعل مناعي محتمل لرفض الكائن الحي للخلايا الشريرة (البهاق حول البول) مما يؤدي إلى الاختفاء التدريجي للحمة. هو أكثر تواترا عند الشباب.
وحمة سبيلوس: بقعة مفرطة اللون أو مستديرة أو بيضاوية ، تظهر في وقت مبكر تظهر فيها بضعة وحمات مفصلية ومركبة ، يبلغ قطرها بضعة مم وتكون داكنة اللون.
وحمة سبيتز ألين: وحمة صباغية ، عقيدة بولية في المظهر ، أكثر شيوعًا في مرحلة الطفولة. عادة ما تظهر كعقدة معزولة على الوجه والأطراف ، قطرها أقل من 1 سم. يختلف اللون من الوردي إلى الشمواه ، ومن الأحمر إلى الأسود. قد تختفي من تلقاء نفسها.
الحمى الصباغية الخلقية: يظهر عند الولادة ، ويتراوح قطره من 1.5 سم (صغير) إلى 20 سم (متوسط) ، ويصل قطره إلى أكثر من 20 سم (عملاق) ، بني أو أسود اللون. بعض الشامات الخلقية لها توزيع ميتاميري ، مما يؤثر على مساحات كبيرة (شامة الاستحمام ، شامة الرأس ، إلخ). غالبًا ما تظهر العناصر العقدية والشعر الملحوظ على البقع المصطبغة المسطحة.
وحمة الأظافر: شامة موضعية على مستوى مصفوفة الظفر تظهر على شكل شريط طولي مفرط اللون ، بسمك عدة مم ، في صفيحة الظفر.
وحمة خلل التنسج: وفقًا لبعض المؤلفين ، فإنه يشكل ورمًا ميلانيًا في الموقع. هو شامة غير نمطية شكليًا ، يتنوع لونه من الوردي إلى البني ، مع ملامح غير منتظمة ، غالبًا ما تكون ذات مسافة بادئة ، ويبلغ قطرها أكثر من 5 مم. غالبًا ما يتكون من جزء مركزي مرتفع أغمق وهالة طرفية مسطحة.
إيفليدس: بقع صغيرة بنية اللون بلون الصدأ ، موضعية بأعداد كبيرة في المواقع المعرضة للضوء ، والتي تبرز في فصل الصيف بعد التعرض لأشعة الشمس. تتميز بزيادة الميلانين في الطبقة القاعدية للبشرة.
نيفوس بيكر: تظهر على شكل بقعة مفرطة التصبغ مغطاة بشكل تدريجي بالشعر ، وتتفاوت في الحجم من بضعة سنتيمترات إلى عدة سنتيمترات ، لونها بني أو بني داكن متجانس ، موضعية على الجذع أو الأطراف ، وتتميز بزيادة الصبغة الميلانية في الطبقة القاعدية للبشرة. .
بقعة حليب القهوة: عبارة عن رقعة من فرط تصبغ الجلد ، خلقي أو مكتسب ، معزولة أو متعددة ، محدودة بشكل جيد ، تتفاوت في الحجم من 2 إلى 20 سم ، غير مكتشفة ، لونها بني فاتح متجانس. قد تتأثر جميع المواقع باستثناء الأسطح المخاطية.
التهاب الغشاء المخاطي والأعضاء التناسلية: هذه مناطق موحدة من فرط التصبغ البقعي الذي يؤثر على الأسطح المخاطية للفم والشفتين والأعضاء التناسلية لكل من الرجال والنساء. بشكل عام ليس لديهم أي احتمال للتطور إلى سرطان الجلد.
البقعة المنغولية: هذه بقعة مزرق خلقي ، توجد بشكل رئيسي في الأطفال المنغوليين والنيجرويد ، ولكنها تظهر أيضًا في 1 ٪ من الأطفال الهندو-أوروبيين. عادة ما يتم توطينه في المنطقة القطنية العجزية ، بحدود غير واضحة ويبلغ قطرها أكثر من 10 سم. تميل إلى الاختفاء تلقائيًا على مر السنين.
وحمة زرقاء: مع توطين جلدي أو مخاطي ، يظهر على شكل حطاطة يبلغ قطرها حوالي 1 سم ، لونها مزرق أو أزرق-أسود ، خلقي أو مكتسب ، موضعي بشكل خاص على اليدين والقدمين. هو أكثر شيوعا عند النساء.
نيفي ، الامتحانات
الهدف من أي تحقيق تشخيصي للحمة هو محاولة الكشف عن احتمال حدوث سرطان الجلد ، وهو ورم خبيث في الشامة ، في أقرب وقت ممكن.
تم تلخيص المعايير السريرية الأكثر دقة للكشف عن سرطان الجلد الخبيث في "ABCDE القاعدة ': عدم تناسق ، عدم انتظام الحواف ، تغيرات اللون ، الحجم أكبر من 6 مم ، الميل إلى التكبير.
اليوم ، يعد الفحص المجهري للضوء ، والذي يُطلق عليه أيضًا التنظير الجلدي ، تقنية الفحص المجهري غير الغازية في الجسم الحي ، حيث يضيء سطح الجلد بأشعة الضوء الساقط بشكل غير مباشر ، مفيدًا للغاية.
عن طريق وضع قطرة من الزيت بين سطح الجلد قيد الفحص وكأس العمر المجهر ، يمكن دراسة الهياكل المصطبغة للبشرة ، والتقاطع الجلدي والأدمة السطحية.
ما يمكن توقعه
تم العثور على نيفي ، بدون ميل للجنس ، في أكثر من 95 ٪ من الأشخاص البالغين البيض وبنسبة أقل قليلاً في الأعراق الأخرى.
ومع ذلك ، هناك اختلافات ملحوظة فيما يتعلق بالعمر. في الواقع ، توجد الوحمات في 1٪ فقط من الأطفال حديثي الولادة وتكون الآفة عادة مفردة أو مزدوجة.
بعد الولادة ، تزداد نسبة الأفراد المصابين بشكل سريع وتتضاعف العناصر حتى تصل إلى متوسط عدد يتراوح بين 15 و 20 لكل شخص في سن الرشد.
ثم ينخفض هذا الرقم ببطء ، ولكن قد تظهر وحمات جديدة بعد سن الثلاثين ونادرًا حتى عند كبار السن.
لا يزال الانتقال الوراثي للشامات محل نقاش على الرغم من أنه في بعض الحالات ، لوحظت آفات الوحمات في نفس المواقع وبنفس الخصائص المورفولوجية لعدة أجيال.
يمثل تحول الحمى إلى سرطان الجلد أخطر أمراض الآفات المصطبغة ، وذلك بسبب ارتفاع درجة الورم الخبيث والوفيات الناجمة عن هذا الورم.
ماذا أفعل
في التعامل مع مريض مصاب بالشامات ، يجب أن يفترض المرء أن جميع الشامات تقريبًا يمكن أن تتحلل وتتحول إلى ورم ميلاني.
هناك بعض الوحمات ذات الاحتمالية العالية للتحول الخبيث (الشامات الخطرة) وهذا يبرر الاستئصال الجراحي الوقائي لمثل هذه الآفات.
يمكن بالتالي إزالة الشامات الخلقية ذات الحجم الصغير ، والشامات المسطحة أو الحطاطية سريعة النمو ، والشامات خلل التنسج ، وجميع الشامات ذات المظهر المورفولوجي اللانمطي ، خاصة إذا ظهرت بعد سن الثلاثين.
من المهم أيضًا زيادة وعي السكان بحملات الوقاية ، وتشجيعهم على الفحص الذاتي والخضوع لفحوصات الكشف عن الأمراض الجلدية.
نصائح
إذا كانت بشرتك هي موقع العديد من الشامات ، فمن الجيد الاتصال بطبيب الأمراض الجلدية الخاص بك لإنشاء خريطة كاملة لجلدك ، لفحصها كل 6-12 شهرًا ، وإبلاغه بأي أورام ميلانينية في عائلتك. أبلغ الأخصائي عن أي بقع جديدة أو شامات مشبوهة.
تجنب التعرض لأشعة الشمس من الساعة 11 صباحًا حتى 4 مساءً.
قم بتقييم النمط الضوئي الخاص بك بمساعدة أخصائي يمكنه أن يوصي باستخدام واقي شمسي مناسب.
ضع واقي الشمس بانتظام وفقًا لنمطك الضوئي وكرر التطبيق عدة مرات ، خاصة بعد الاستحمام أو التعرق الشديد.
ارتدِ ملابس تغطي جسمك ووجهك عند الخروج في الشمس. تجنب الجرعات الزائدة من الأشعة فوق البنفسجية ، مثل مصابيح الدباغة. احمِ الأطفال من أشعة الشمس.
نيفي ، 5 أسئلة لطرحها على طبيبك
- عندما يكون الخلد مدعاة للقلق ؛
- ما نوع الواقي الضوئي الذي يجب استخدامه ؛
- ما هي الأوقات الأكثر فائدة لتعرض الأطفال والبالغين المعرضين للخطر لأشعة الشمس ؛
- أي الشامات يجب مراقبتها عن كثب أو تقرر إزالتها ؛
- ما هي الإجراءات التي يجب اتباعها في حالة تشخيص سرطان الجلد.
اقرأ أيضا:
انحلال البشرة الفقاعي وسرطان الجلد: التشخيص والعلاج
الجلد: ماذا تفعل في حالة التهاب الجريبات؟
الصدفية في مرحلة الطفولة: ما هي وأعراضها وكيفية علاجها
الفحص الجلدي لفحص الشامات: متى يتم القيام بذلك
الأمراض النادرة: أمل جديد لمرض إردهايم تشيستر
كيفية التعرف على سرطان الجلد وعلاجه
الشامات: معرفتها للتعرف على سرطان الجلد
سرطان الجلد: أنواعه وأعراضه وتشخيصه وأحدث العلاجات
سرطان الجلد: الوقاية والفحوصات الجلدية ضرورية ضد سرطان الجلد
ما هي وحمة خلل التنسج وماذا تبدو؟



