Drenaggio della gamba in un paziente pediatico traumatizzato: rapport de cas su bambino di 7 anni
Il drenaggio della gamba di un paziente pediatico è l'oggetto di un interessante case report su un bambino di 7 anni ferito in un incidente automobilistico
Drenaggio in un paziente pediatico traumatizzato, presentazione del case report
Un masque de 7 ans avec une histoire médicale en cours asthme ha subito lesioni multiple in un incidente automobilistico tra cui una lussazione dell'anca sinistra, una fracture del femore sinistro, una frattura radiale sinistra, una frattura comminuta della parete laterale dell'orbita destra, un hémorragie retrobulbare e frattura non scomposta della parete posteriore del seno mascellare destro.
Ha subito una riduzione chiusa della lussazione dell'anca sinistra, fissazione esterna della frattura del femore sinistro e riduzione chiusa e colata della frattura del radio sinistro con rimozione del fissatore esterno e placcatura femoremuscolare del 7
Inizialmente era perso al suivi fino a quando un'infermiera in visita, che si prendeva cura di sua madre, notò che la ferita del femore sinistro stava drenando.
Il resto del suo esame fisico era normal ed è stato ricoverato in ospedale per ulteriori accertamenti.
La quantité purulente est aspirée et le résultat est une couleur infine et négative.
Une radiographie du fémur sinistre montre des calli exubérants sur le site de fracture.
I suoi segni vitali includevano una temperatura di 36,9 °C, polso di 118 battiti/min, pressione sanguigna di 105/47 mm Hg, frequenza respiratoria di 20 respiri/min e saturazione di ossigeno del 100% nell'aria ambiente.
Gli studi di laboratorio al momento del ricovero sono stati: conta leucocitaria di 14,9 × 1000/μL (intervallo di riferimento 4,0-15,0 × 1000/μL) con neutrofili del 69,9% (intervallo di rififerimento 26,0, 77,0%-17,3%), 12,0% linfociti (intervallo di riferimento 60,0% –8,9%), monociti 3,0% (intervallo di rififerimento 14,0%-3%), eosinofili 0,0% (intervallo di riferimento 10,0%-0,2%), basofili 0,0% (intervallo di riferimento 4,0%-0,7%) e granulociti immaturi 0,0% (intervallo di riferimento intervallo 3, 0%-39. 1,0%), proteina C-reattiva (CRP) ad alta sensibilità di 78 mg/L (intervallo di riferimento <0 mg/L) e velocità di eritrosedimentazione (VES) di 20 mm/h (intervallo di rifimento XNUMX-XNUMX mm/h) .
Il giorno successivo è stato portato in sala operatoria (OR) dove sono state identifier 2 aree di pus all'interno dell'incisione più distale e un tracciato del tratto sinusale dietro il femore e sulla placca metallica precedentemente posizionata.
L'area è stata lavata, e gli è stata somministrata l'oxacillina.
Le colture batteriche aerobiche e anaerobiche sono risultate negative ad eccezione di 2 diversi isolati di stafilococco coagulasi-negativo che non sono stati recuperati dalle piastre ma sono cresciuti solo dal brodo tioglicolato dopo 4 giorni di batassi, livierendo
Il paziente passato da oxacillina a vancomicina 15 mg/kg/dose ogni 8 ore, ottenendo un livello minimo iniziale di 6,8 g/mL.
Quand il est suo gesso est stato rimosso 5 giorni dopo l'intervento, è stata notata una nuova raccolta purulenta superficiale nel femore laterale medio sinistro che ha richiesto un altro lavaggio.
Ha continuato con vancomicina, che era stata aggiustata a 15 mg/kg/dose sur 6 ore, per mantenere valori minimi tra 15 et 20 µg/mL, con un livello massimo di 19,6 µg/mL.
Paziente pédiatrie di 7 anni: ventidue giorni dopo, le suture sono state rimosse e ancora una volta è stato trovato un drenaggio purulento nei siti di incisioneinférieure e media della coscia laterale sinistra
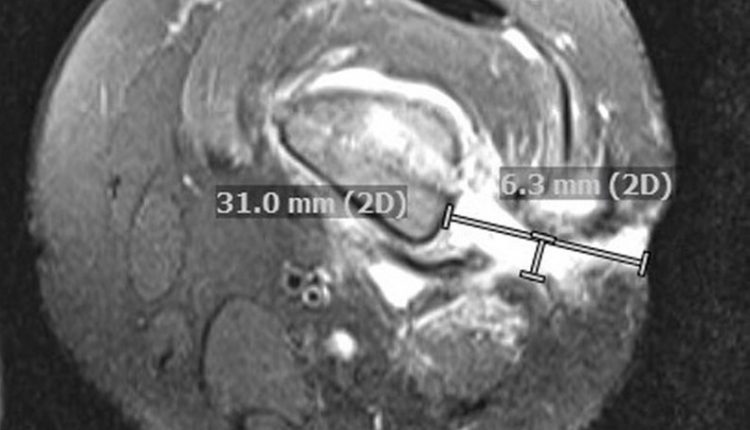
La risonanzamagnetica (MRI) ha mostrato diversi tratti sottili che si estendono dal femore alla pelle oltre ad aree diffuse di midollo osseo, tessuti molli adiacenti ed edema muscolare, nonché reazione periostale cronica ( è stata fenotata una supernelale puriomore laterale sinistro che ha richiesto un altro washout.
Ha continuato con vancomicina, che era stata aggiustata a 15 mg/kg/dose sur 6 ore, per mantenere valori minimi tra 15 et 20 µg/mL, con un livello massimo di 19,6 µg/mL.
La risonanza Magnetica (MRI) a mostrato diversi tratti sottili che si estendono dal femore alla pelle oltre ad aree diffuse di midollo osseo, tessuti molli adiacenti ed edema muscolare, nonché reazione periostale cronica.
È interessante notare che i suoi marker infiammatori erano tutti diminuiti (CRP 5,3 mg/L, VES 25 mm/he GB 8,4 × 1000/μL). Le colture prese durante la terza incisione e il drenaggio in sala operatoria hanno rivelato la diagnosi.
Centocinquantadue giorni dopo l'iniziale MVA traumatique, il paziente è stato sottoposto a una terza incisione e drenaggio colombe è stato trovato pus nei siti di incisione originali e sotto la banda ileotibiale e le porzioni del vasto laterale.
Divers biopsie ossee e colture di liquido purulento dall'osso sono state raccolte per la colorazione e la coltura.
Le macchie erano negative per batri, funghi e bacilli acido-resistenti.
Dans una delle 3 colture di pus sono cresciute 3 unità formanti colonie di Clostridioides difficiledopo incubazione anaerobica per 3 giorni.
Questo è stato identificato dalla spettrometria di massa un tempo di volo di désorbimento/ionizzazione assistita da matrice laser utilizzando il database diagnostico in vitro di spettrometria di massa Vitek (bioMérieux).
Le colture di bacilli batterici, les champignons et acido-resistenti dell'osso sono rimaste sterili e un test molecolare per i micobatteri non tubercolari è risultato negativo.
Le biopsie ossee del femore distale e medio sinistro hanno mostrato osteomyélite cronica.
Ripetere la risonanzamagnetica 7 giorni dopo, ha rivelato un aumento della regione non stimolante all'interno del midollo femorale distale riguardante materiale necrotico rispetto a quello purulento, che comunicava con un tratto che migliorava il fluido verso la pelle di os e un corquesto nel femore médio-distale.
Nonostante il trattamento continuato con vancomicina IV, i suoi marker infiammatori sono aumentati: WBC 10,9 × 1000/μL, CRP 42. 8 mg/L et VES 59 mm/h.
Tornato in sala operatoria, un tratto sinusale nell'aspetto distale dell'incisione superiore è stato sbrigliato e si è notato che il pus si stava dirigendo verso un ascesso sottoperiostale.
Il metronidazolo empirico è stato avviato a causa della precedente coltura positiva perC. difficile et la vancomicina è stata continuata.
Trois des 4 cultures de tissus ont créé C. difficile, après incubation en anaérobie.
La vancomicina è stata interrotta per mancanza di miglioramento dopo 6 settimane di therapia.
Una risonanzamagnetica di suivi del femore sinistro 21 giorni dopo l'ultimo intervento di sala operatoria ha dimostrato nuovamente l'osteomielite cronica con tratti fistolosi drenanti persistenti ma senza progressione o nuovi risultati.
I suoi marqueur infiammatori erano: WBC 6,2 × 1000/μL, CRP 0,3 mg/L et ESR 8 mm/h.
Ha completato 3 settimane di therapie con metronidazolo IV ed è passato alla therapie orale 188 giorni dopo la lesione iniziale.
Rimane in therapie con metronidazolo orale per osteomyélite cronica.
Lors de votre dernière visite de contrôle, votre même physique était significatif pour une ultérieure évacuation purulente des incisions latérales de la peau.
Ha continueto ad avere un VES légèrement élevé à 25 mm/h, mais un PCR normal à 0,3 mg/L.
L'infezione extra-intestinale da C. difficile est une manifestation rare d'un microrganismo acquisito commun dans ospedale. 1–2
Ci sono 5 serie di casi che descrivono l' infezione extra-intestinale da C. difficile dal 1962 e 1 rapporto a seguito di un trapianto di microbiota fecale. 2-8
Due di queste serie di casi condotte da Mattila et al 3 e Gupta et al 4 su periodi di 10 anni hanno identificato che l' infezione da C. difficile extra-intestinale rappresentava rispettivamente lo 0,17% e lo 0,61% di tutto il C. difficile.
Queste serie di casi includevano pazienti con batteriemia, infezioni addominopelviche più comunemente a seguito di un'interruzione della parete del colon, infezioni postoperatorie, infezioni della ferita, osteomielite, infezioni delle protesi articolari, ascessi spleneze incemonez, ascessi splenez, 'organismo dal liquido pericardico . 2–7 , 9
Sono stati segnalati tredici casi precedenti di infezioni ossee e articolari da C. difficile , y compris 6 bambini. 2-4 , 7 osteoarticolari infezioni sono stati associati con l'hardware, traumi o patologie concomitanti di malignità o emoglobinopatie.
Le rapport de cas Sei dei 10 comprend du matériel orthopédique vano. 2 È possible che queste siano avvenute per batteriemia con semina batterica; tuttavia, è anche possibile che le incisioni chirurgiche siano état contaminer da feci.
Più comunemente, C. difficile è stato isolato da colture polimicrobiche; tuttavia, alcuni pazienti hanno avuto una crescita pura della coltura di C. difficile . 2–5 , 7
Le colture aerobi e anaerobiche iniziali del nostro paziente erano negative con crescita di stafilococco coagulasi-negativo dal brodo tioglicolato, suggerendo un basso numero di batri; tuttavia, 2 ulteriori set separati di colture chirurgiche aerobiche e anaerobiche hanno prodotto solo colture anaerobiche positif par C. difficile .
C. difficile è stato segnalato in pazienti traumatizzati che erano precedentemente sani e hanno sviluppato infezioni profonde della ferita, fascite e cancrena gassosa, a sostegno del fatto che C. può essere un agente patogeno aggressivo de difficile nelle fer infezioni. 3
La révision des cas de C. difficile extra-intestinale la plupart du temps caratteristica comune est l'ospedalizzazione e la ricezione di antibiotiquesi, fattori di rischio noti per la colonizzazione di C. difficile . 3-5
La maggior parte dei pazienti non aveva sintomi clinici di diarrea, ma tutti avevano comorbilità come precedenti interventi chirurgici, come questo paziente. 3-5 , 7
Quasi tutti i pazienti hanno ricevuto un regime che includono metronidazolo in combinazione con vancomicina o un altro antibiotiqueo. 2 , 4 , 5
Degno di nota, il nostro paziente è stato inizialmente avviato alla vancomicina, ma ha richiesto molteplici sbrigliamenti chirurgici e l'inizio del metronidazolo IV prima che si osservasse un miglioramento clinico.
Persistent_Leg_Drainage_in_a_Pediatric_Trauma.27 drenaggio traumatizzato pediaticoPour en savoir plus:
Accès veineux, 20 conseils utiles pour ne pas s'acheter une veine
Il Drenaggio Toracico à Emergenza Sanitaria
Fonte dell'articolo:
Drenaggio persiste delle gambe in un paziente traumatizzato pediatico
Howard, Ashley FANNO * ; Rychalsky, Michelle R. PharmD ; Murray, Thomas S. MD, PhD *
Le Journal des maladies infectieuses pédiatriques : giugno 2021 – Volume 40 – Numéro 6 – p 597-599
doi : 10.1097/INF.0000000000003004
RIFEREMENTI
- McDonald LC, Gerding DN, Johnson S, et al. Linee guida di pratica clinica per l' infezione da Clostridium difficile negli adulti e nei bambini: aggiornamento 2017 da parte della Infectious Diseases Society of America (IDSA) et della Society for Healthcare Epidemiology of America (SHEA). Clin Infect Dis. 2018;66 : e1–e48.
- Al-Najjar A, Al-Rawahi GN, Hoang LM et al. Ostéomielite vertebrale da Clostridium difficile . Pediatr Infect Dis J. 2013;32:1030-1032.
- Mattila E, Arkkila P, Mattila PS et al. Infezioni extraintestinali da Clostridium difficile . Clin Infect Dis. 2013;57:e148–e153.
- Gupta A, Patel R, Baddour LM et al. Infezioni extraintestinali da Clostridium difficile : un'esperienza a centro singolo. Mayo Clin Proc. 2014;89 :1525-1536.
- Wolf LE, Gorbach SL, Granowitz EV. Clostridium difficile extraintestinale : 10 anni di esperienza in un ospedale terziario. Mayo Clin Proc. 1998;73:943-947.
- Byl B, Jacobs F, Struelens MJ, et al. Infezioni extraintestinali da Clostridium difficile . Clin Infect Dis. 1996;22:712.
- García-Lechuz JM, Hernangómez S, Juan RS, et al. Infezioni extra-intestinal causate da Clostridium difficile . Clin microbiol infecter. 2001 ; 7:453-457.
- Gardiner BJ, Thorpe CM, Pinkham NV, et al. Un recidivo: infezione da Clostridium difficile extraintestinale ricorrent a seguito di trapianto di microbiota fecale. Anaérobie. 2018;51:68-72.
Mohamed A, Sostre V, Patel H, et al. Clostridium difficile che causa empiema. Cas Rep Gastroenterolo. 2018;12:633-639.
- Canzone PH, Min JH, Kim YS, et al. Diagnosi rapida e Accurata dell'infezione da Clostridium difficile mediante reazione a catena della polimerasi in tempo reale. Intesto Ris. 2018;16:109–115.
- Peng Z, Jin D, Kim HB et al. Aggiornamento sulla resistenza antimicrobica in Clostridium difficile : meccanismi di resistenza e test di suscettibilità agli antimicrobici. J Clin Microbiol. 2017 ; 55 : 1998-2008.
- Landersdorfer CB, Bulitta JB, Kinzig M, et al. Penetrazione di antibatterici nell'osso: considerazioni farmacocinetiche, farmacodinamiche e bioanalitiche. Clin farmacocinetica. 2009 ; 48 : 89-124.



