ईसेनमेंजर सिंड्रोम: व्यापकता, कारण, लक्षण, संकेत, निदान, उपचार, खेल गतिविधियां
ईसेनमेंजर सिंड्रोम हृदय संबंधी असामान्यताओं के एक दुर्लभ और जटिल जुड़ाव के कारण होने वाले लक्षणों और संकेतों का एक समूह है, जो इंट्राकार्डियक या महाधमनी-फुफ्फुसीय संचार के साथ द्विदिश या रिवर्स शंट के साथ फुफ्फुसीय उच्च रक्तचाप की ओर जाता है।
ईसेनमेंजर सिंड्रोम अक्सर अचानक मौत की ओर ले जाता है
ऐतिहासिक पृष्ठभूमि
ईसेनमेंजर सिंड्रोम का नाम विक्टर ईसेनमेंजर के नाम पर रखा गया है, जिन्होंने पहली बार 1897 में इसका वर्णन किया था।
1958 में पॉल वुड ने सबसे पहले 'आइसेनमेंजर कॉम्प्लेक्स' शब्द का इस्तेमाल किया था।
प्रसार
प्रसार 1-9/10000 है।
शुरुआती उम्र
ईसेनमेंजर सिंड्रोम आमतौर पर यौवन से पहले विकसित होता है, लेकिन यह किशोरावस्था या शुरुआती वयस्कता में भी हो सकता है।
यह दो साल की उम्र के बाद शुरू होता है, औसतन चौदह साल की उम्र के आसपास।
यह पुरुषों और महिलाओं दोनों को प्रभावित करता है।
ईसीजी उपकरण और डिफिब्रिलेटर? आपातकालीन एक्सपो में ज़ोल बूथ पर जाएँ
कारणों
ईसेनमेंजर सिंड्रोम जन्मजात दोष या शल्य चिकित्सा द्वारा बनाए गए शंट के परिणामस्वरूप दो कार्डियक कक्षों के बीच संचार के कारण होता है, जो ऑक्सीजन युक्त रक्त को दाएं वेंट्रिकल और फेफड़ों में वापस जाने की अनुमति देता है।
समय के साथ, फुफ्फुसीय प्रतिरोध में वृद्धि विकसित हो सकती है, जो अंततः गंभीर फुफ्फुसीय उच्च रक्तचाप की ओर ले जाती है, एक द्विदिश शंट उत्तरोत्तर बढ़ते दाएं-बाएं शंट के साथ।
ईसेनमेंजर सिंड्रोम के लिए अग्रणी कार्डिएक विकृतियां
एक इंटरवेंट्रिकुलर सेप्टल दोष (अकेले या फैलोट के टेट्रालॉजी या फैलोट के पेंटोलॉजी में मौजूद), अगर अनुपचारित छोड़ दिया जाता है, तो सिंड्रोम का विकास हो सकता है।
अन्य हृदय संबंधी दोष जो इलाज न किए जाने पर ईसेनमेंजर सिंड्रोम का कारण बन सकते हैं:
- विकृत डक्टस आर्टेरियोसस;
- महाधमनी-फुफ्फुसीय खिड़की;
- आट्रीयल सेप्टल दोष;
- आंशिक विषम शिरापरक वापसी (कुछ फुफ्फुसीय शिराएं बाएं आलिंद के बजाय दाएं अलिंद से जुड़ती हैं);
- ट्रंकस आर्टेरियोसस।
जोखिम कारक
जिन शिशुओं में बड़े वेंट्रिकुलर सेप्टल दोष, एट्रियल सेप्टल दोष या जन्म के समय लगातार पेटेंट डक्टस आर्टेरियोसस होता है, उनमें ईसेनमेंजर सिंड्रोम विकसित होने का खतरा अधिक होता है।
निवारण
फेफड़ों में परिवर्तन होने से पहले ईसेनमेंजर सिंड्रोम को सुधारात्मक सर्जरी से रोका जा सकता है।
ईसेनमेंजर सिंड्रोम के लक्षण और संकेत
सिंड्रोम के नैदानिक लक्षणों में शामिल हैं:
- हवा की कमी (विशेषकर व्यायाम के दौरान),
- थकान,
- सुस्ती,
- चक्कर आना,
- सायनोसिस (त्वचा का नीला रंग),
- बेहोशी,
- हिपेटोमिगेली,
- परिधीय शोफ,
- का फैलाव गरदन नसों,
- छाती में दर्द,
- धड़कन,
- आलिंद और निलय अतालता।
ईसेनमेन्जर सिंड्रोम के कारण बाएं-दाएं शंट प्रणालीगत ऑक्सीजन असंतृप्ति के लिए जिम्मेदार है जिसके कारण:
- हेमोप्टीसिस (बाद में संकेत),
- माध्यमिक पॉलीसिथेमिया,
- हाइपरविस्कोसिटी, हेमोप्टीसिस,
- केंद्रीय तंत्रिका तंत्र की घटनाएं (जैसे सेरेब्रल फोड़े या स्ट्रोक),
- फुफ्फुसीय धमनी घनास्त्रता,
- लाल रक्त कोशिका के कारोबार में वृद्धि की अगली कड़ी, जैसे कि
- हाइपरयूरिसीमिया के कारण गाउट
- कोलेलिथियसिस का कारण बनने वाला हाइपरबिलीरुबिनमिया,
- एनीमिया के साथ या बिना आयरन की कमी।
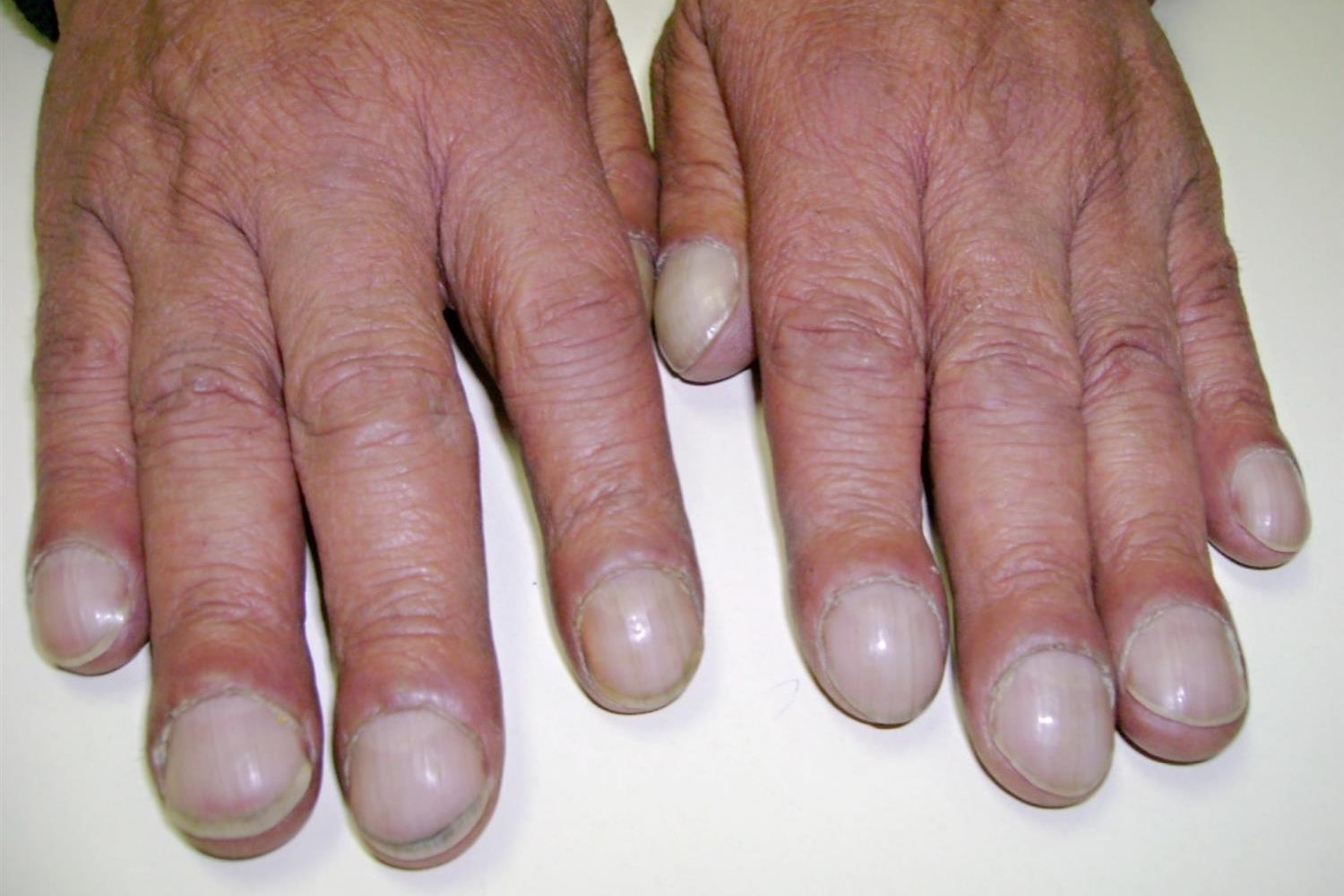
डिजिटल हिप्पोक्रेटिज्म ("ड्रमस्टिक उंगलियां", नीचे दी गई छवि देखें) और दिल की बड़बड़ाहट मौजूद हो सकती है।
- सेरेब्रल एम्बोलिज्म,
- अन्तर्हृद्शोथ,
- सही दिल की विफलता (हेपेटोमेगाली, परिधीय शोफ, गले की नसों का फैलाव),
- अचानक मौत।
माध्यमिक पॉलीसिथेमिया आमतौर पर निम्नलिखित लक्षणों और संकेतों का कारण बनता है:
- स्लेड स्पीच के साथ क्षणिक इस्केमिक अटैक,
- दृश्य समस्याएं,
- सरदर्द,
- थकान में वृद्धि,
- थ्रोम्बोम्बोलिज़्म के लक्षण।
कोलेलिथियसिस के कारण पेट में दर्द हो सकता है।
हाइपरयूरिसीमिया के कारण दर्दनाक गठिया गठिया हो सकता है।
प्रसव के समय मरीजों को रुग्णता और मृत्यु दर का उच्च जोखिम होता है।
निदान
ईसेनमेंजर सिंड्रोम का निदान नैदानिक तस्वीर, इलेक्ट्रोकार्डियोग्राम असामान्यताओं और इमेजिंग पर आधारित है।
शारीरिक परीक्षण पर, केंद्रीय सायनोसिस और डिजिटल हिप्पोक्रेटिज्म नोट किया जाता है।
दाएं वेंट्रिकुलर अपघटन के लक्षण (जैसे हेपेटोमेगाली, परिधीय शोफ, गर्दन की नसों का फैलाव) अक्सर नोट किए जाते हैं।
पैल्पेशन से दाएं वेंट्रिकुलर तरकश का पता चलता है।
गुदाभ्रंश पर, त्रिकपर्दी अपर्याप्तता से होलोसिस्टोलिक बड़बड़ाहट निचले बाएं उरोस्थि सीमा पर सुनी जा सकती है; फुफ्फुसीय अपर्याप्तता से एक तेज घटते प्रोटोडायस्टोलिक बड़बड़ाहट को बाईं स्टर्नल सीमा के साथ भी सुना जा सकता है।
एक मजबूत, सिंगल सेकेंड हार्ट टोन (S2) एक निरंतर खोज है, और एक फुफ्फुसीय इजेक्शन क्लिक अक्सर होता है।
निदान की पुष्टि इलेक्ट्रोकार्डियोग्राम, कोलोर्डोप्लर के साथ इकोकार्डियोग्राफी, छाती का एक्स-रे, कार्डियक कैथीटेराइजेशन और फुफ्फुसीय धमनी दबाव के मापन द्वारा की जाती है।
प्रयोगशाला परीक्षण
ईसेनमेंजर सिंड्रोम वाले रोगियों में, प्रयोगशाला परीक्षण पॉलीसिथेमिया को हेमटोक्रिट> 55% के साथ दिखाते हैं।
बढ़ी हुई एरिथ्रोसाइट टर्नओवर लोहे की कमी (जैसे थैलेसीमिया), हाइपरयूरिसीमिया और हाइपरबिलीरुबिनमिया की स्थिति को दर्शा सकती है।
आयरन की कमी आयरन की कमी वाले एनीमिया से संबंधित हो सकती है और ट्रांसफ़रिन संतृप्ति और फेरिटिन को मापकर इसकी पहचान की जा सकती है।
इलेक्ट्रोकार्डियोग्राम
ईसेनमेंजर सिंड्रोम वाले रोगी में, इलेक्ट्रोकार्डियोग्राम दिखाता है:
- सही वेंट्रिकुलर हाइपरट्रॉफी,
- सही अक्षीय विचलन,
- कभी-कभी सही आलिंद फैलाव और अतिवृद्धि।
छाती का एक्स - रे
ईसेनमेंजर सिंड्रोम वाले रोगी में, छाती का एक्स-रे दिखाता है:
- प्रमुख केंद्रीय फुफ्फुसीय धमनियां,
- फुफ्फुसीय संवहनी अंत का विच्छेदन,
- दाहिने दिल का विस्तार।
थेरेपी
कोई विशिष्ट चिकित्सा नहीं है जो सिंड्रोम को ठीक कर सकती है: ईसेनमेंजर सिंड्रोम के रोगियों की देखभाल का मुख्य फोकस उन स्थितियों से बचना है जो सिंड्रोम को बढ़ा सकती हैं, जैसे कि गर्भावस्था, कम परिसंचारी मात्रा, आइसोमेट्रिक व्यायाम, सिगरेट धूम्रपान या उच्च ऊंचाई वाली गतिविधियाँ।
पूरक ऑक्सीजन कुछ लाभ प्रदान कर सकता है। सर्जरी आम तौर पर contraindicated है, और वयस्कों में, केवल हृदय और फेफड़े के प्रत्यारोपण संभव हैं।
हालांकि, फुफ्फुसीय धमनी दबाव को कम करने में सक्षम दवाओं को कम से कम जीवित रहने की संभावना को थोड़ा बढ़ाने के लिए दिखाया गया है।
प्रोस्टेसाइक्लिन एनालॉग्स (ट्रेप्रोस्टिनिल, एपोप्रोस्टेनॉल…), एंडोटिलिन एंटागोनिस्ट (बोसेंटन) और फॉस्फोडिएस्टरेज़ -5 इनहिबिटर (सिल्डेनाफिल, तडालाफिल…) 6 मिनट के वॉक टेस्ट में प्रदर्शन में सुधार करते हैं और ब्रेन नैट्रियूरेटिक प्रो-पेप्टाइड के एन-टर्मिनल सेगमेंट को कम करते हैं।
फुफ्फुसीय वासोडिलेटर दवाओं के साथ आक्रामक चिकित्सा के परिणामस्वरूप - रोगियों की एक छोटी संख्या में - एक स्पष्ट बाएं से दाएं शंट में, अंतर्निहित हृदय दोष की शल्य चिकित्सा की मरम्मत और औसत फुफ्फुसीय धमनी दबाव में उल्लेखनीय कमी आई।
दंत चिकित्सा या शल्य चिकित्सा प्रक्रियाओं से पहले एंडोकार्टिटिस के लिए प्रोफिलैक्सिस जो बैक्टरेरिया पैदा करने के लिए प्रवण हैं, उपयोगी है।
रोगसूचक पॉलीसिथेमिया का सावधानीपूर्वक रक्तपात के साथ इलाज किया जा सकता है जब तक कि हेमटोक्रिट को 65% से 55% तक कम नहीं किया जाता है, जबकि मात्रा को खारा से भर दिया जाता है।
मुआवजा, स्पर्शोन्मुख पॉलीसिथेमिया, हालांकि, हेमटोक्रिट की परवाह किए बिना, रक्तपात की आवश्यकता नहीं होती है।
Hyperuricaemia को एलोप्यूरिनॉल 300 मिलीग्राम के साथ दिन में एक बार मौखिक रूप से प्रबंधित किया जा सकता है।
निवारक थक्कारोधी चिकित्सा विवादास्पद है क्योंकि फुफ्फुसीय धमनी घनास्त्रता और अन्य थ्रोम्बोम्बोलिक घटनाओं के जोखिम को फुफ्फुसीय रक्तस्राव के जोखिम के खिलाफ संतुलित किया जाना चाहिए।
हृदय प्रत्यारोपण और फेफड़े के प्रत्यारोपण से जीवन प्रत्याशा बढ़ सकती है, लेकिन गंभीर लक्षणों और जीवन की अस्वीकार्य गुणवत्ता वाले रोगियों के लिए आरक्षित हैं।
खेलकूद की गतिविधि
ईसेनमेंजर सिंड्रोम वाले मरीजों को खेल प्रतियोगिताओं और एक निश्चित स्तर के प्रयास की सभी एथलेटिक गतिविधियों से बचना चाहिए, खासकर उच्च ऊंचाई पर, जैसे स्कीइंग।
ईसेनमेंजर सिंड्रोम का पूर्वानुमान
फुफ्फुसीय परिवर्तनों से पहले विसंगतियों को शल्य चिकित्सा द्वारा ठीक करके सिंड्रोम से बचा जा सकता है; दुर्भाग्य से, यदि दोषों को समय पर ठीक नहीं किया जाता है, तो सिंड्रोम विकसित हो जाता है और रोग का निदान बहुत खराब हो जाता है।
जीवन प्रत्याशा दोष और सही वेंट्रिकुलर फ़ंक्शन के प्रकार और गंभीरता पर निर्भर करती है, और औसतन 20 से 50 वर्षों के बीच भिन्न होती है।
जोखिम कारक जो पूर्वानुमान को खराब कर सकते हैं वे हैं:
- रक्तस्राव,
- बुखार,
- उल्टी,
- दस्त,
- गर्भावस्था,
- परपेरियम,
- मोटापा,
- सिगरेट पीना,
- ज़ोरदार खेल गतिविधि,
- ऊंचाई पर रहने वाले,
- अत्यधिक प्रदूषित वातावरण में रहना।
मृत्यु-दर
ईसेनमेंजर सिंड्रोम वाले गर्भवती रोगियों में भ्रूण मृत्यु दर लगभग 25% है।
मातृ मृत्यु दर 50% से अधिक है, जिसका अर्थ है कि ईसेनमेंजर सिंड्रोम वाली सभी महिलाओं में से आधी गर्भावस्था के दौरान मर जाती हैं।
इसके अलावा पढ़ें:
आपातकालीन डेटा प्रबंधन: ZOLL® ऑनलाइन यूरोप, खोजा जाने वाला एक नया यूरोपीय क्लाउड-आधारित प्लेटफ़ॉर्म
बाल रोग, रोम में बम्बिनो गेस में टैचीकार्डिया के लिए नई पृथक्करण तकनीक
तचीकार्डिया: उपचार के लिए ध्यान रखने योग्य महत्वपूर्ण बातें
री-एंट्री टैचीकार्डिया का पृथक्करण क्या है?
आलिंद फिब्रिलेशन एब्लेशन: यह क्या है और इसका इलाज कैसे करें
बाएं ऑरिकल के पर्क्यूटेनियस क्लोजर के साथ एट्रियल फाइब्रिलेशन का इलाज
आलिंद फिब्रिलेशन: यह क्या है और इसका इलाज कैसे करें