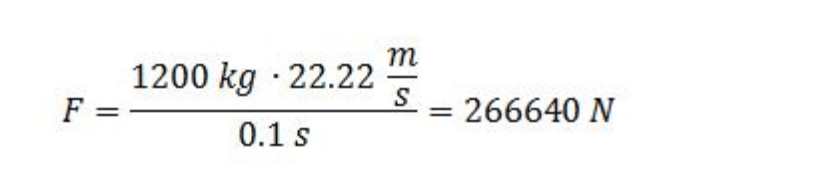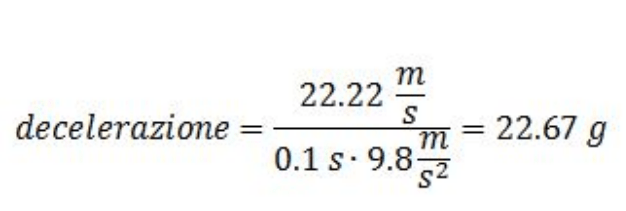
Vita da Soccorritore, riflessioni sull’approccio al bambino traumatizzato e all’immobilizzazione pediatrica
Approccio al bambino traumatizzato e all’immobilizzazione pediatrica : l’approccio al bambino è complicato in ogni situazione, su ogni tipo di scenario. In caso di incidente o di trauma, risulta ancora più difficile.
La casistica è scarsa, la preparazione degli operatori talvolta non è adeguata alla problematica, e di conseguenza, l’applicazione delle pratiche con presidi e tecniche non sono paragonabili a quelle dei pazienti adulti. E’ un “problema normale”, ma non è corretto.
In caso di incidente stradale ci troviamo proiettati in una dimensione distorta dal forte impatto emotivo e con la necessità di confrontarsi con sistemi di ritenuta per bambini, con i quali solo i genitori e i soccorritori/genitori hanno una buona pratica.
Una volta effettuata la valutazione del caso, ci si pone sempre il quesito se immobilizzare o meno.
Anzi, forse ce lo chiediamo troppo poco, dando per scontato che ogni paziente traumatizzato debba essere sempre immobilizzato, magari confortati in questo anche da linee guida locali/regionali.
Bambino traumatizzato, standard dell’immobilizzazione
Questo ovviamente dipende anche dal tipo di servizio erogato: dove il soccorso di base è affidato al mondo del volontariato la tendenza è un approccio precauzionale, in quanto, nonostante la valutazione, il metodo proposto risulta essere piuttosto rigido.
Togliere la possibilità di scegliere se applicare un presidio o meno e lavorare in modo standardizzato determina infatti una maggiore uniformità di intervento a livello regionale e si pensa possa permettere di evitare di incappare in disastrose “cantonate”.
Nella propria formazione, AREU ricorda che un bambino, anche senza segni esteriori evidenti, è un potenziale politrauma (7).
Un professionista sanitario/tecnico, a differenza del volontario occasionale, dovrebbe avere maggiore flessibilità nella scelta in quanto la sua valutazione è espressa in termini obiettivi, formativi e di esperienza.
Nell’ipotesi di un mondo perfetto nel quale i rischi da denuncia non esistono, la scelta del professionista sarebbe molto più libera e molto meno precauzionale.
Il “tutto a tutti” è la consapevole risposta di una medicina difensiva che parte dal territorio, nell’ambito dell’emergenza extra-ospedaliera.
Tuttavia, dopo decenni di immobilizzazioni complete a tutti, a fronte spesso di dinamiche ridicole, e pazienti imbragati per ore in attesa nei Servizi di Pronto Soccorso, dobbiamo fermarci a riflettere, con l’aiuto delle evidenze fornite dai diversi studi effettuati, se questa linea sia davvero efficace o meno e se provochi più danni o benefici.
Per esempio nei pazienti che presentano trauma penetrante l’immobilizzazione ne peggiora le condizioni
Nell’arco di 10 anni l’utilizzo dell’immobilizzazione è DIMINUITO, nonostante ciò, il 50% dei pazienti traumatizzati vengono ancora immobilizzati senza un dolore specifico (solo per precauzione).
Si stima che con 5 MILIONI di pazienti su presidi solo l’ 1%-3% presentino FRATTURE e solo lo 0,4%-0,7% abbia un INSTABILITA’ (4). E’ davvero utile immobilizzare a scopo preventivo, pazienti che magari si agitano e si contorcono, e che provano a togliersi dai presidi? (1)
Immobilizzazione pediatrica: tempistica di permanenza ed effetti secondari
Ovviamente il discorso è multi-fattoriale: se i servizi di Pronto Soccorso fossero meno carichi di lavoro e avessero tempistiche migliori sui codici minori, l’immobilizzazione completa preventiva potrebbe essere rivalutata precocemente e i pazienti non meritevoli di mantenere i presidi sarebbero adeguatamente svincolati.
Invece purtroppo anche qui si innescano quei meccanismi difensivi per i quali nei triage (a seconda delle realtà ovviamente) gli operatori non possono togliere i presidi, la cui scelta è lasciata al medico, e che diventa spesso subordinata al referto della radiologia.
Se si è fortunati si riceve un verde prioritario o urgente… L’immobilizzazione sul posto contribuisce ad aumentare la sicurezza e la stabilità del trauma durante l’estricazione e il trasporto verso l’ospedale, pertanto è necessaria una corretta rivalutazione del triagista in pronto soccorso.
Uno studio condotto sulla tempistica di permanenza sulle tavole spinali ci conferma che il tempo medio in cui i pazienti restato immobilizzati nei Servizi di Pronto Soccorso sia di 170 minuti (10), tempistica che porta a effetti secondari di vario tipo:
- Aumento della pressione intracranica
- Diminuzione della funzionalità respiratoria
- Possibili lesioni secondarie causati dalla tavola troppo rigida
- Difficoltà a mantenere la posizione NEUTRA (in particolare per la tavola spinale, mentre sarebbe da preferire un presidio con foro occipitale)
- Aumento del dolore che porta ad una valutazione errata ed indagini strumentali o diagnostiche superflue
- Difficoltà a mantenere una corretta compliance, aumento dell’ansia, vomito
Bambino traumatizzato, conseguenze dell’immobilizzazione
A seconda del tipo di paziente, alcune di queste problematiche avranno conseguenze molto più marcate, come ad esempio in bambini e anziani.
I bambini immobilizzati per lesioni del midollo spinale senza evidenza di alterazioni radiologiche o da altre lesioni del midollo spinale sono a rischio di complicanze dovute all’immobilità, tra cui ulcere da decubito, complicazioni tromboemboliche, atelettasia e polmonite, disreflessia autonomica ipertensiva e complicanze dovute alla vescica neurogena, compresa l’infezione del tratto urinario inferiore o superiore (secondaria a un catetere a permanenza cronica), calcoli ureterali, reflusso vescico-ureterale e malattia renale cronica. (13)
Come già citato nell’elenco precedente, l’immobilizzazione preventiva di un bambino asintomatico rischia di innescare una serie di conseguenze estranee al trauma.
L’immobilizzazione forzata su una tavola spinale per esempio, porterà come prima reazione la ricerca disperata della rimozione del presidio stesso, con conseguente disallineamento del corpo e di tutto il materiale usato.
Anche solo con il collare possiamo riscontrare alcuni problemi di tolleranza nei pazienti non collaborativi e agitati, nel bambino il problema aumenta esponenzialmente.
In questi pazienti è stato riscontrato inoltre un aumento della pressione intracranica e interferenze con la funzione respiratoria.
Successivamente subentreranno dei dolori legati alla permanenza e alla difficoltà a tollerare il presidio, che verranno in seguito indagati dal personale medico mediante esami radiografici.
Inoltre, i bambini giunti immobilizzati in ospedale, subiscono maggiormente esami diagnostici rispetto ai non immobilizzati e hanno una maggiore tendenza a essere ricoverati rispetto a quelli non immobilizzati. (2)
Uno studio ha preso in considerazione 173 bambini (i cui genitori hanno dato il consenso, contro ai 461 ammissibili allo studio).
I bambini immobilizzati avevano un punteggio del dolore in media più alto di un punto rispetto ai non immobilizzati, e una maggiore probabilità di essere sottoposti a una radiografia cervicale (56,6% contro il 13,4%).
Di questi solo 1 bambino ha riportato lesioni cervicali, già ipotizzate nella prima valutazione sul posto da parte del personale paramedico.
In uno studio con metodo MALESIA Vs metodo NEW MEXICO: i primi NON immobilizzavano i traumi a differenza dei secondi; i risultati peggiori sono stati quelli del New Mexico, associati anche a lesioni secondarie al trauma.
C’è da dire che la tipologia dei traumi era diverso, in quanto il New Mexico presenta maggiori incidenti automobilistici.
Lo studio messicano ha preso in considerazione 101 bambini, immobilizzati, nessuno dei quali ha riportato una lesione cervicale acuta. (4)
Uno studio su 3000 pz pediatrici ne evidenzia SOLO 22 (0.74%) con lesioni al rachide e risultati clinici oggettivi e riconoscibili. (1)
Uno studio del 2011 condotto utilizzando la rete nazionale PECARN ha analizzato 540 bambini traumatizzati e ha iniziato la ricerca per la stratificazione del basso rischio onde evitare esami diagnostici ai pazienti in cui non si ritengono necessari. (3)
In che direzione stiamo andando, quindi?
 I pazienti con lesioni accertate sono sempre risultati sintomatici, rispondendo ad alcuni criteri, e sulla base di questi sono state create alcune scale di riferimento, in particolare la C-spine Canadian e la Nexus, per quanto riguarda la scelta di effettuare esami diagnostici. (4) (1) (2) (14)
I pazienti con lesioni accertate sono sempre risultati sintomatici, rispondendo ad alcuni criteri, e sulla base di questi sono state create alcune scale di riferimento, in particolare la C-spine Canadian e la Nexus, per quanto riguarda la scelta di effettuare esami diagnostici. (4) (1) (2) (14)
Nexus e C-spine Canadian.
L’università del New Mexico ha misurato la forza necessaria per creare una lesione vertebrale in circa 2000-6000 Newton; i semplici movimenti della testa inducono massimo 40 Newton, si deduce che i semplici movimenti della testa stessa non producono ulteriori danni.
Si può ipotizzare di prendere in considerazione gli stessi criteri per decidere un’immobilizzazione completa sul territorio.
Si raccomanda l’immobilizzazione e la stabilizzazione cervicale solo valutando:
- GCS
- Stato alterato (intossicazioni)
- Dolore mediano alla colonna
- Sintomi neurologici focali
- Deformità evidenti
- Lesioni e dolore deviante
- Predisposizione (sindrome di Down)
- Fratture e problemi preesistenti
Per fattori anatomici la lesione può portare a MORTE o a livelli di criticità che necessitano di una gestione avanzata.
I bambini meritevoli di immobilizzazione mostrano sempre uno dei precedenti sintomi e segni. In questo caso l’immobilizzazione è assolutamente da applicare.
Il principio dell’immobilizzazione
“Tutte le leggi del moto applicate ad un corpo ne evidenziano la reazione in proporzione alla propria massa. (11)
Il corpo umano si può considerare un insieme di masse articolate tra loro, a mezzo delle strutture articolari fisiologiche dotate di tutti i meccanismi (legamenti, sinovie, muscoli, ecc.) necessari per dissipare elasticamente l’energia derivante dalle differenze di moto tra le masse (cranio, torace, bacino, ecc.).
In condizioni fisiologiche ed entro certi limiti di accelerazione, queste strutture sono in grado di dissipare senza danno le quantità di energia assorbita.
La soluzione per evitare lo sviluppo del danno secondario è quindi quella di rendere le masse articolate come una sola massa che reagirà alle sollecitazioni di moto uniformemente, senza dissipazioni d’energia nelle articolazioni, siano esse fisiologiche o patologiche.”
Tuttavia è opportuno ricordare che l’immobilizzazione è solo una fase accessoria dell’intervento, e non vi sono indicazioni terapeutiche al suo utilizzo se non dopo una corretta valutazione del paziente potendo avere un ruolo nella regressione o stabilizzazione del danno.
FORZA D’IMPATTO (12)
Abbiamo trovato una bella spiegazione sulla forza d’impatto, con un esempio di calcolo che dà una buona indicazione delle forze in gioco.
L’impatto viene definito come incontro violento tra due corpi (o tra corpo e superficie).
La formula corretta per il calcolo della forza d’impatto è:
La parte più difficile di tutto ciò è la stima del tempo di decelerazione, ovvero del tempo che il corpo impattante impiega a passare da una velocità x a zero.
Questo tempo può variare da pochissimi decimi di secondo (per un impatto secco) a qualche secondo (in caso di atterraggi morbidi): nel primo caso la forza d’impatto assumerà un valore molto più alto rispetto al secondo.
Svolgendo un esercizio con i seguenti dati (massa 1200kg, velocità all’impatto 80 km/h cioè 22,22 m/s, tempo di decelerazione 0,1 s):
Traducendolo in kg-forza avremo circa 27 tonnellate.
Un dato utile, in questo caso, è la decelerazione subita, che viene misurata solitamente in g: significa quindi che il valore assoluto viene rapportato all’accelerazione di gravità, pari a 9.8 m/s2 (esempio: essendo 19.6 m/s2 il doppio di 9.8 m/s2, equivarrà a 2 g).
La formula che ci interessa è la seguente:
Applicandolo all’esempio sopra otterremo:
Il che significa che un uomo viaggiante ad 80 km/h che impatta contro un muro subirà per 0.1 secondi una decelerazione quasi 23 volte maggiore dell’accelerazione di gravità!
Si tenga conto che, per brevissimi istanti (centesimi di secondo), il corpo umano può tollerare anche 30 / 50 g di decelerazione senza subire danni permanenti.
La conoscenza della decelerazione è utile in molti casi, ad esempio per il dimensionamento di air-bag, reti di protezione, sistemi di sicurezza ecc. (in questi casi si utilizzano solitamente dati sperimentali ricavati da strumenti idonei).
E i genitori pensano di poter trattenere un bambino in braccio in caso di impatto?!?!
Tecniche di immobilizzazione pediatrica del bambino traumatizzato
Spesso i vari enti di emergenza seguono protocolli indipendenti a riguardo.
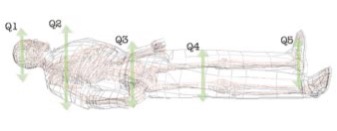
Parliamo di immobilizzazione completa in quanto il solo collare, da libretto d’uso, garantisce una limitazione di circa il 50% del movimento nei due sensi (11).
Le raccomandazioni da parte dei chirurghi neurologici richiedono l’uso di un collare cervicale, di una tavola rigida e di cinghie per immobilizzare i pazienti pediatrici a rischio di lesioni del rachide. (6)
Una raccolta dati della Cochrane University NON ha trovato evidenze specifiche sui vari modelli di immobilizzazione tuttavia come tavola rigida sarebbe ottimale utilizzarne una con foro occipitale, come la nuova generazione di cucchiaio radiotrasparente con possibilità di immobilizzazione del rachide. (2)
Vi è una significativa variabilità nell’immobilizzazione spinale dei bambini con sospette lesioni, servono protocolli specifici a riguardo.
Ed è altrettanto importante inserire all’interno dei corsi Trauma una parte di almeno 2,30 ore sui bambini, affidando ai tecnici la parte di gestione dei presidi.
Bambini di età 0-2 anni (4) (5)
Per bambini di età sotto ai 2 anni si nota il disagio degli equipaggi ad operare su pazienti così piccoli.
Anatomicamente i bambini da 0-2 anni sono più vulnerabili, sottovalutati, presentano una difficile valutazione e vengono immobilizzati più difficilmente e meno correttamente.
Questi bambini molto piccoli sono a rischio di gravi lesioni a livello cervicale alto e sono anche meno in grado di comunicare sintomi fisici o segni di lesioni (2).
A causa delle caratteristiche anatomiche della colonna cervicale vi è un maggiore rischio di lesione nelle sedi C1-C4.
Risulta quindi fondamentale applicare uno spessore (o una tavola con una rientranza occipitale) sotto le spalle in modo da riportare l’asse cervicale neutro riducendo la flessione dovuta alla maggiore dimensione relativa della testa.
- Bambini di età 0-2 anni:
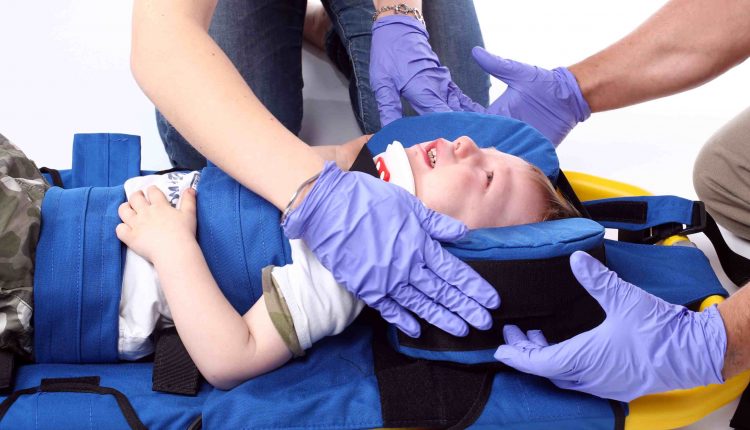
- Paziente CRITICO: posizionare stecco benda associata a trauma estricatore e lenzuolo sotto alla spalle per mantenere la posizione neutra.
-
- Paziente REATTIVO:
- valutare l’utilizzo del proprio seggiolone, imbottito con lenzuola per limitare il movimento. Si tenga presente che per questo tipo di utilizzo il seggiolone, con il bambino ancorato dentro, va tolto dall’abitacolo incidentato; per fare questo è necessario conoscere i vari sistemi in commercio. Per il trasporto va poi fissato in ambulanza sul sedile contro marcia ed ancorato sui 3 punti. Utilizzare riempimenti come lenzuola e telini attorno alla testa. Fino all’anno di vita (circa 13 kg) avremo l’ovetto (gruppo 0), oltre i seggiolini (isofix o cinture a 3 punti). Va ricordato ai genitori che, dopo un trauma con dinamica maggiore, NON è più idoneo al riutilizzo.
- Presidio da trasporto in dotazione (trasportato barellato; valutare pertanto la logistica dei mezzi a disposizione in relazione ai pz da trasportare ed al minore).
- Paziente REATTIVO:
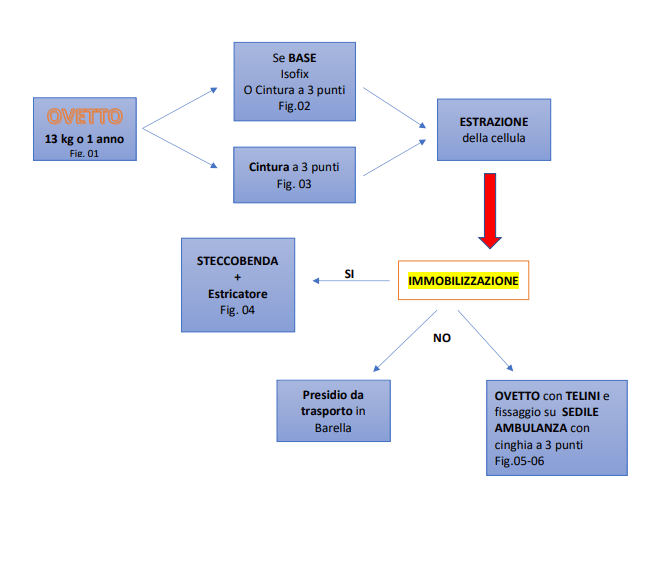
FLOWCHART OVETTO (9)
Fig. 01 – Ovetto con base opzionale
Fig. 02 Ovetto + Base
Fig. 03 Ovetto fissato con cintura a 3 punti SENZA base
Fig. 04 – Immobilizzazione con steccobenda ed estricatore.
Fig. 05 Ovetto estratto con posizionamento di telini per il contenimento e ovetto caricato in ambulanza.
Bambini di età 2-7 anni ( dopo l’ovetto) (2) (4) (5)
Nei bambini di età dai 2 ai 7 anni l’immobilizzazione risulta essere più adeguata.
In questa fascia di età sono più comuni problemi a livello cervicale in C5-C7 sempre per caratteristiche anatomiche.
I bambini grandi ricevono un’immobilizzazione più corretta e completa rispetto alla fascia 0-2, è necessario quindi un maggiore addestramento degli equipaggi.
Tecniche
Utilizzando le scale di valutazione note come la NEXUS o la CANADIAN C-SPINE se dobbiamo immobilizzare il pz pediatrico possiamo agire modi differenti:
- Bambini di 2<età<8 anni:
- Paziente CRITICO: estricatore nuova generazione, cucchiaio nuova generazione (a seconda dell’altezza o della presenza di lesioni agli arti inferiori) o spinale pediatrica, eventuale lenzuolo per mantenere la posizione neutra.
- Paziente REATTIVO: presidio da trasporto non traumatico in dotazione.
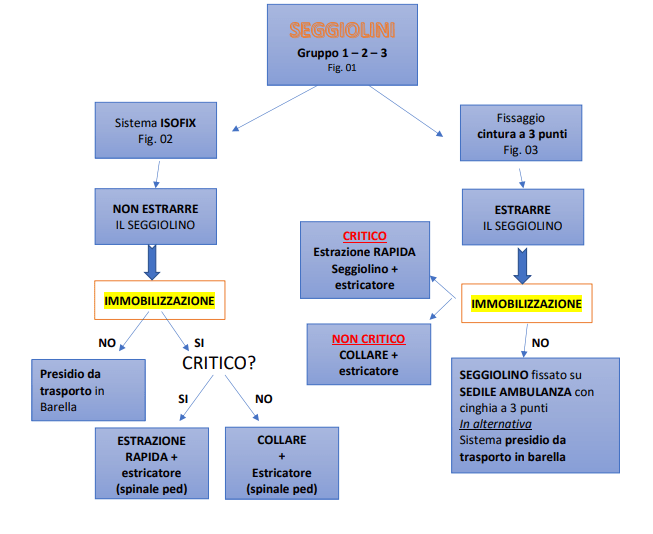
FLOWCHART SEGGIOLINI GRUPPO 1-2-3 (9)
Fig. 01 – Seggiolini gruppo 1 e gruppo 2-3
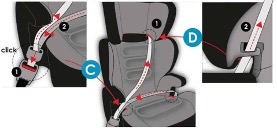
Fig. 02 – Sistema di ancoraggio ISOFIX
Fig. 03 – cintura a 3 punti di fissaggio
Bambino traumatizzato e immobilizzazione pediatrica, conclusioni:
L’utilizzo di un presidio da trasporto nei rimanenti casi in cui si decidesse di non immobilizzare il bambino, oltre a garantire la sicurezza del trasporto aiuterebbe a mantenere un corretto allineamento del bambino sulla barella autocaricante, in quanto, sentendosi libero di muoversi e non vincolato, ridurrebbe i movimenti, che, in ogni caso, come scritto precedentemente risultano avere una forza potenziale trascurabile rispetto alle dinamiche del trauma e alla forza necessaria a creare un danno.
L’immobilizzazione pediatrica cautelativa forzata provoca effetti secondari importanti a livello di valutazione e approccio ospedaliero.
Vista la diffusione dei mezzi di base con soccorritori misti, sia professionisti sia volontari, questo approccio risulta diffuso.
Per questo sarebbe, per esempio, molto importante avere il supporto di un mezzo avanzato per ogni trauma pediatrico, in modo da avere un completo ed efficace approccio all’eventuale immobilizzazione pediatrica.
La formazione tecnico/sanitaria deve migliorare nel mondo pediatrico, con parti dedicate ad esso, in quanto il bambino non è un piccolo adulto, e merita un discorso specifico adeguato.
Articolo di:
- Giovanni Moresi, autista soccorritore Ausl 118 Piacenza soccorso
- Marco Schiavi, autista soccorritore Ausl 118 Piacenza soccorso
Revisionato dal Dott. Andrea Cella, direttore del Pronto Soccorso Pediatrico Ospedale di Piacenza
Note: queste riflessioni non possono trovare numericamente riscontro nella realtà locale pertanto viene lasciata ad altri la possibilità di verifica/studio a riguardo.
Così come la scelta dei presidi è avvenuta su base locale e di ricerca a livello generale, effettuando video formativi e prove pratiche.
Bibliografia
- Is it time to stop immobilizing kids?
Growing evidence appears to support modified spinal immobilization protocols for pediatric trauma patients , 28 Agosto 2015, Ems1.com
- Potential adverse effects of spinal immobilization in children di Julie C. Leonard, MD, MPH, Jingnan Mao, MS, David M. Jaffe, MD March 3, 2012, Department of Pediatrics, Washington Uni- versity School of Medicine, St. Louis, Missouri. Revision received March 19,2012; accepted for publication April 4, 2012.
- Focus on Injury, Pecarn Newsletter 2011.
- Stop Holding Still: It’s OK to Reduce Pediatric Immobilization 03/22/2019, EMS world, print online expo.
- EMS Instructors Teach, Pediatric Immobilization Fri, Sep 30, 2011, JEMS ( journal of medical emergency service)
- Variability of Prehospital Spinal Immobilization in Children at Risk for Cervical Spine Injury
Emily G. Kim, MPH,* Kathleen M. Brown, MD,Þ Julie C. Leonard, MD, MPH,þ David M. Jaffe, MD,þ Cody S. Olsen, MS,§ and Nathan Kuppermann, MD, MPH,*|| for the C-Spine Study Group of the Pediatric Emergency Care, Applied Research Network (PECARN)
- Istruzione operative Areu, il trauma del bambino, formazione per soccorritori, capitolo j15, 2015.
- Il trasporto pediatrico e neonatale, di Giovanni Moresi e Marco Necchini, 2018, EmergencyLive.
- Manuale presidi Corso PHTP, Ausl 118 Piacenza Soccorso, di Giovanni Moresi e Marco Schiavi, 2019.
- L’asse spinale nel paziente traumatizzato: utilizzo e timing di applicazione, tesi di laurea di Mattia Balboni, 2012, università del Piemonte orientale.
- Ferno education, edizione giugno 2001
- Dinamica dell’impatto, Luca De Bernardi, 25 Febbraio 2019.
- Lesione al midollo spinale nei bambini Di James E. Wilberger , MD, Drexel University College of Medicine; Gordon Mao , MD, Allegheny Health Network Ultima revisione/verifica completa novembre 2017
- Traumi nel bambino e trattamento preospedaliero: meglio presto che bene?, Letteratura in pillole/21 – di Agostino Nocerino – 20 giugno 2010, Simeup
Per approfondire:
“Ah, ma quindi guidi le ambulanze di professione?” Un punto di vista per iniziare a discutere
Tecnica di immobilizzazione del paziente e inserimento del collare
Immobilizzazione di emergenza e interventi in caso di trauma: cosa fare?