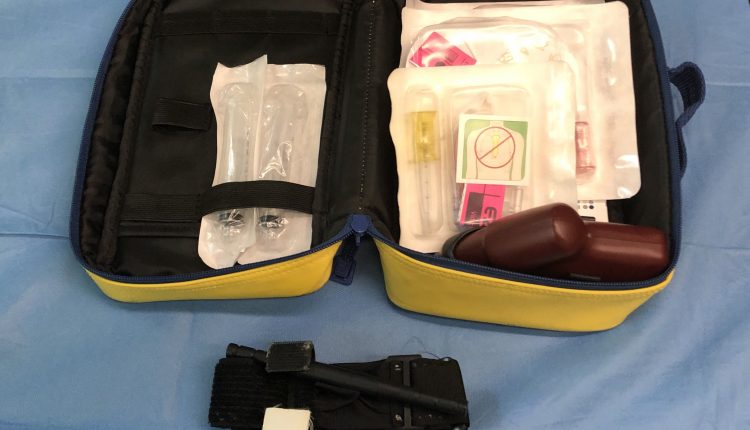
Žnyplės ir intraosinė prieiga: masinis kraujavimo valdymas
Esant dideliam kraujavimui, laiku kontroliuojant kraujavimą ir nedelsiant patekus kraujagyslėms, pacientas gali būti miręs nuo mirties. Šiame straipsnyje mes pateiksime Italijos atvejo analizę apie žnyplių naudojimą ir prieinamumą intraosose.
Triesto (Italija) skubios pagalbos sistema 118 nusprendė intraosseous prieigos įrenginį EZ-IO® priskirti visoms šios vietovės ALS greitosios pagalbos tarnyboms. Tikslas yra įrengti greitoji pagalba esant sunkiam kraujavimui ir apmokyti praktikuojančius gydytojus, dirbančius ikihospitalinėje aplinkoje, valdyti masinius jungčių ir galūnių kraujavimus. Jie prisijungė prie kampanijos „Sustabdykite kraujavimą“, kurią reklamavo Amerikos chirurgų koledžas ir kurią į Italiją importavo Società Italiana di Chirurgia d'Urgenza e del Trauma (Italijos skubios chirurgijos ir traumų draugija). Naudojant a tourniquet o intraosseous prieiga gali reikšti svarbų pokytį gydant tokį sudėtingą kraujavimą.
Autoriai: Andrea Clemente, Mauro Milos, Alberto Peratoner SSD 118 Trieste - Ekstremalių situacijų departamentas (aktyvi integracija į Emergenzą, Urgenza ir Accettazione). Azienda Sanitaria Universitaria Giuliano Isontina
Patekimas į angą: Turnyšas ir gausus kraujavimas
Kiekvienais metais traumos sukelia nemažą procentą mirtingumo visame pasaulyje. Pasaulio sveikatos organizacija apskaičiavo, kad 2012 m. Dėl trauminių įvykių mirė 5.1 mln. Žmonių, ty 9.2 proc. Mirčių visame pasaulyje (mirštamumas patikrintas 83 atvejais 100,000 50 gyventojų). 15% mirčių buvo nuo 44 iki 1 metų, vyrų mirštamumas dvigubai didesnis nei moterų (XNUMX).
Italijoje dėl traumų įvykių miršta 5% visų metinių mirčių (2). Tai atitinka maždaug 18,000 XNUMX mirčių, iš jų:
- kelių eismo įvykiai: 7,000 mirčių
- nelaimingi atsitikimai buityje: 4,000 mirčių
- nelaimingi atsitikimai darbe: 1,300 XNUMX mirčių
- nusikalstami veiksmai ir (arba) savęs žalojimas: 5,000 mirčių
Daugelį jų lemia daugiau kaip 1 milijonas hospitalizacijų, tai sudaro apie 10% visų metinių hospitalizacijų (3).
Nepriklausomai nuo mechanizmo, hemoraginis šokas yra antra pagrindinė mirties priežastis po centrinės nervų sistemos sužalojimų 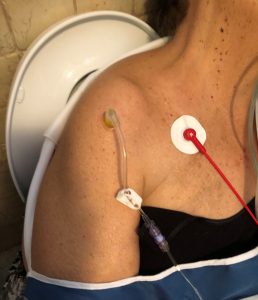 traumos. Dėl hemoragijos miršta 30–40 proc. Traumų, 33–56 proc. - negydoma ligoninėje (4).
traumos. Dėl hemoragijos miršta 30–40 proc. Traumų, 33–56 proc. - negydoma ligoninėje (4).
Norint, kad hemoragija būtų veiksmingesnė, ją būtina gydyti kuo greičiau, kai tik atsiranda pažeidimas. Masinis kraujavimas greitai gali sukelti vadinamąją „mirties triadą“ arba „mirtiną triadą“: hipotermiją, koagulopatiją ir metabolinę acidozę.
Dėl gausaus kraujavimo sumažėja deguonies pernešimas ir gali atsirasti hipotermija, todėl gali pakisti krešėjimo kaskados. Trūkstant deguonies ir maistinių medžiagų, paprastai pernešamų krauju (hipoperfuzija), ląstelės pereina į anaerobinį metabolizmą ir išskiria pieno rūgštį, ketonų kūnus ir kitus rūgščius komponentus, kurie mažina kraujo pH ir sukelia metabolinę acidozę. Padidėjęs rūgštingumas kenkia audiniams ir organams kūne ir gali sumažinti miokardo veiklą, dar labiau pažeisdamas deguonies pernešimą.
Turnyras ir intraosinė prieiga: gelbėjimo manevrai
Iš konfliktų Irake ir Afganistane sužinojome, kad gelbėjimo manevruose būtina nedelsiant naudoti žnyplę ir hemostazinius tvarsčius. Labai efektyvus reagavimo būdas, kurį nuodugniai ištyrė JAV armijos komitetas taktinės kovos su aukų pagalba (C-TCCC). Dėl TCCC gairių žymiai sumažėjo mirčių nuo galūnių hemoragijos atvejų skaičius (5).
Dėl didžiulės patirties, įgytos kariniu lygmeniu, šie gydymo metodai pradėjo plisti ir civilinėje aplinkoje, visų pirma po teroristinių išpuolių, tokių kaip 2013 m. Bostono maratone (6).
Greiti gyvybės gelbėjimo veiksmai, skirti kontroliuoti hemoragijas pirmąjį pagalbos teikėją, įskaitant pašalinius asmenis, gali reikšti lemiamą tašką mažinant išvengiamų mirčių skaičių (7). Jungtinėse Valstijose viena iš strategijų, kurios pasirodė esanti efektyvi mažinant masinį mirtingumą nuo hemoragijos, buvo aprūpinti tiek sveikatos priežiūros personalą, tiek pirmąjį pagalbos teikėją (policiją ir ugniagesių) su kraujavimo kontrolės prietaisais ir mokymu (8).
Įprastose ir kasdienėse greitosios medicinos pagalbos tarnybose dažnai nepakankamas kompresinis tvarstis, naudojamas masinio kraujavimo atvejais. Tai veiksminga tik tada, kai atliekamas tiesioginis rankinis suspaudimas, o to ne visada galima užtikrinti įvykus daugybinėms traumoms ar įvykus maksimaliai kritinėms situacijoms (5).
Štai kodėl daugelis skubios pagalbos organizacijų naudoja žnyplę. Jis turi tik vieną tikslą: užkirsti kelią hemoraginiam šokui ir masiniam kraujavimui iš galūnės. Moksliškai įrodyta, kad jo taikymas neabejotinai gelbėja gyvybę. Pacientams, patyrusiems trauminį hipovoleminį šoką, yra statistiškai sunki prognozė, o išgyvenamumas yra mažas. Surinkti įrodymai karinėje srityje parodė, kad sužeistiems žmonėms, kuriems buvo pritaikyta žirgeliai prieš prasidedant hipovoleminiam šokui, išgyvenamumas siekia 90%, palyginti su 20%, kai žvakutė buvo pritaikyta po pirmųjų šoko simptomų (9).
Ankstyvas čiulptuko naudojimas sumažina voleminio reintegracijos su kristaloidais poreikį ne ligoninės aplinkoje (hemodiliucija, hipotermija) ir hemoderivatus ligoninės aplinkoje (koagulopatijos), vengiant dar labiau pabloginti veiksnius, susijusius su mirtina triada (10).
Vietnamo konflikto metu 9 proc. Mirties atvejų įvyko dėl kraujavimo. Šių dienų konfliktuose jis buvo sumažintas iki 2% dėka mokymų naudoti žnyplę ir plačiai pasklidus. Kareivių, gydomų žnyplėmis, išgyvenamumas palyginti su 87%, palyginti su 0% (9). Išanalizavus 6 tarptautinius tyrimus, amputacija buvo 19% susijusių galūnių.
Šias amputacijas greičiausiai sukėlė didelis pirminių sužalojimų mastas ir jos nebuvo apibūdintos kaip antrinės komplikacijos vartojant turnyrą (11). Dviejuose dideliuose kariniuose tyrimuose nustatyta, kad komplikacijų dažnis dėl turnyro naudojimo svyravo nuo 0.2% (12) iki 1.7% (9). Kiti tyrimai parodė, kad 3–4 valandas (13.14) turnyro komplikacijos nebuvo.
Turime laikyti 6 valandas maksimalia galūnių išgyvenimo riba (15). Kampaniją „Sustabdyk kraują“ JAV reklamavo įvairių agentūrų darbo grupė, kurią sukvietė Baltųjų rūmų „Nacionalinio saugumo patarėjų štabo“ Tėvynės saugumo departamentas, siekdamas sustiprinti gyventojų atsparumą didindamas supratimas apie pagrindinius veiksmus, kuriais siekiama sustabdyti pavojingą gyvybei kraujavimą, kurį sukelia atsitiktiniai kasdienio gyvenimo įvykiai ir pražūtingi gamtinio ar teroristinio pobūdžio įvykiai.
Tarp pagrindinių šios kampanijos vykdytojų yra Amerikos chirurgų kolegijos „Traumos komitetas“ ir Hartfordo konsensusas. Nekontroliuojamas kraujavimas laikomas pagrindine mirties, kurią galima išvengti traumos, priežastimi, o kertinis akivaizdaus savalaikio įsikišimo akmuo yra pašalinių asmenų kaip pirmojo reagavimo priemonė, siekiant suvaldyti didžiulį kraujavimą, kol atvyks profesionali gelbėjimo tarnyba, įsitikinusi, kad intervencija veiksminga per pirmąsias 5 -10 minučių.
118 „Triesto“ sistemos praktikų dalyvavo kurse „Sustabdyk kraują“, kurį į Italiją importavo Urgenza e del Trauma. Tikslas yra suvienodinti elgesį teisingai naudojant žionę, šiuo metu prieinamą visoms provincijos gelbėjimo priemonėms.
Apie turnyrą ir patekimą į akis
Prieš hospitalizavimą dažnai būtina užtikrinti greitą kraujagyslių patekimą, tačiau padėtis dažnai nustatoma 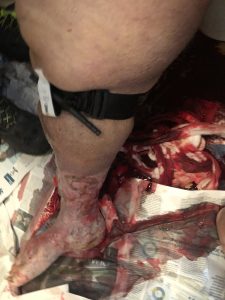 problemiškas (16,17). Periferinė veninė prieiga išlieka įprasta, tačiau, jei pažeistos gyvybinės funkcijos, ją atkurti gali būti sunku arba ji gali užtrukti per ilgai.
problemiškas (16,17). Periferinė veninė prieiga išlieka įprasta, tačiau, jei pažeistos gyvybinės funkcijos, ją atkurti gali būti sunku arba ji gali užtrukti per ilgai.
Dėl aplinkos veiksnių, tokių kaip prastas apšvietimas, ribota erdvė, sudėtingas pacientas ar klinikiniai veiksniai, tokie kaip periferinis kraujagyslių susiaurėjimas šoko ar hipotermijos pacientams, dėl venų terapijos ar nutukimo prastas veninis turtas ar nutukimas gali apsunkinti prieigą prie periferinių venų.
Aukoms, patyrusioms padidėjusią dinamiką, širdies sustojimą ar sepsį, gali prireikti nedelsiant patekti į kraujagysles.
Vaikams prieiti prie kraujagyslių gali būti sudėtinga (18). Periferinių venų prieigos per pirmąjį bandymą už ligoninės ribų nustatymo sėkmės procentas yra 74% (19.20) ir širdies sustojimo atveju sumažėja iki mažiau nei 50% (20). Pacientams, patyrusiems hemoraginį šoką, periferinių venų prieigai prireikia vidutiniškai 20 minučių (21).
Tourniquet ir intraosseous prieiga: galiojanti alternatyva periferinei venai yra intraosseous prieiga: ji pasiekiama daug greičiau nei periferinė vena (50±9 s prieš 70±30 s) (22). Ligoninėje ACR pacientams, kurių periferinės venos yra nepasiekiamos, intrakaulinis patekimas parodė didesnį sėkmės rodiklį per trumpesnį laiką nei CVC įdėjimas (85% vs 60%; 2 min. vs 8 min.) (23), be to, procedūra nereikalauja pertraukti krūtinės ląstos paspaudimų ir dėl to gali pagerinti paciento išgyvenamumą (24).
Europos gaivinimo taryba taip pat rekomenduoja patekti į kraujagysles kaip veiksmingą alternatyvą tuo atveju, jei suaugusiam pacientui nerandama periferinių venų (25), ir kaip pirmąjį pasirinkimą vaikų pacientui (26).
Nuo 2019 m. Balandžio mėn. „EZ-IO®“ intraosesinės prieigos sistema pradėjo veikti visose ASUITS 118 Advanced Rescue Ambulances, po slaugytojų mokymo ir operacijų procedūrų išplatinimo. Anksčiau buvo įrengta tik savaiminio gydymo sistema.
Kontrolės pasiskirstymas visoms greitosios medicinos pagalbos mašinoms leidžia greitai užtikrinti kraujagyslių patekimą, sutrumpinti gydymo laiką ir dar labiau pagerinti piliečiams teikiamų paslaugų kokybę. Keletas tyrimų parodė, kad EZ-IO® yra veiksminga intra osseous prieigos paieškos sistema: bendras sėkmės procentas yra labai didelis (99.6% 27; 98.8% 28; 90% 29), taip pat sėkmės procentas per pirmąjį bandymą ( 85.9% 27; 94% 28; 85% 23) ir jai būdinga labai greita mokymosi kreivė (29). Intrasezinė prieiga yra lygi periferinių venų prieigai farmakokinetikos ir klinikinio veiksmingumo prasme (30), o komplikacijų dažnis yra mažesnis nei 1% (24).
Apie intraosuzinę prieigą ir turnyro naudojimą, bylos ataskaita
Įvykio Pranešimas:
6.35 val .: FVG Regioninės skubios medicinos pagalbos kabinete buvo suaktyvinta 118 „Triesto“ sistema, reaguojant į trauminį geltoną kodą namuose.
6.44 val.: į vietą atvyko greitoji medicinos pagalba, o į vonią įgulą lydėjo paciento artimieji. 70 metų nutukusi moteris, sėdinti tualete ir be sąmonės (GCS 7 E 1 V2 M 4). Knarkimas, blyškus, prakaituojantis, vos juntamas miego arterijos pulsas, kapiliarų prisipildymo laikas > 4 sek. Didelis kraujo dėmės paciento pėdose; apatinėse galūnėse buvo matomos kraujagyslių opos, o ant dešinės blauzdos buvo apvyniotas rankšluostis, taip pat permirkęs krauju.
6.46 val .: raudonas kodas. Buvo prašoma savarankiškų vaistų ir jie turėjo kviesti ugniagesių gelbėtojų pagalbą, kad padėtų transportuoti pacientą, atsižvelgiant į jos svorio būklę ir ribotą laisvą vietą. Kai rankšluostis buvo pašalintas, pakaušio srityje, esančioje užpakalinėje blauzdos dalyje, buvo aptiktas kraujavimas dėl galimo kraujagyslių plyšimo.
Neįmanoma garantuoti veiksmingo tiesioginio suspaudimo ir tam skirti operatoriaus. Taigi jie nedelsdami uždėjo „Combat Application Tourniquet“ (CAT) ir sustabdė kraujavimą. Po to nebuvo rasta jokių kitų hemoraginių burnų.
Galva buvo ištiesta per aukštai ir užtepta O2 su 100% FiO2, išnykus knarkiančiam kvėpavimui.
Atsižvelgiant į šoko ir nutukimo būklę, nebuvo įmanoma rasti periferinių venų prieigos, todėl po pirmojo bandymo intraosesinė prieiga buvo dedama į dešinę pakaušio kamerą su EZ-IO® sistema su 45 mm adata.
Buvo patvirtinta teisinga prieigos padėtis: adatos stabilumas, serozinio kraujo aspiracija ir 10 ml SF švirkštimo lengvumas. Fiziologinis tirpalas Pradėta 500 ml infuzija su maišų spaustuvu, o galūnė imobilizuota mitella. Kai buvo atliktas EKG stebėjimas, 80 ritminių HR, PA ir SpO2 nebuvo aptinkami.
Tada kraujavimo vietoje buvo pritaikytas kompresinis medicininis tvarstis. Greitas anamnezių rinkimas parodė, kad pacientą vargina hipertiroidizmas, arterinė hipertenzija, dislipidemija, OSAS naktiniame CPAP, prieširdžių virpėjimas TAO. Be to, MRSA, P. Mirabilis ir P. Aeruginosa jai buvo atlikta plastinė chirurgija ir infekcinės ligos, susijusios su apatinių galūnių opomis, sukeliančiomis dermohipodermitą, ir gydant tapazole 5 mg 8 valandas, bisoprololiu 1.25 mg h 8, diltiazemu 60 mg kas 8 valandas, kumadinu pagal INR.
6.55 val .; automatikas atvyko į vietą. Pacientui buvo pateiktas GCS 9 (E 2, V 2, M 5), FC 80r, PA 75/40, SpO2 98% su FiO2 100%. Buvo suleista 1000 mg EV traneksamo rūgšties. Gaisrininkų pagalba pacientas buvo mobilizuotas su kėdė o tada ant neštuvų.
Greitosios medicinos pagalbos automobilyje pacientui buvo pateiktas GCS 13 (E 3, V 4, M 6), PA 105/80, FC 80r ir 2% SpO98 su 2% FiO100. Nustatyta, kad mobilizacijos fazėse dešinioji pakaušio dalis buvo išstumta, todėl kita intraosusinė prieiga buvo nedelsiant sėkmingai įdėta į kairę pakaušio dalį ir skysčių infuzija tęsėsi.
Atsižvelgiant į gyvybinių parametrų pagerėjimą, analgetikas buvo atliktas 0.1 mg fentanestu ir iš viso buvo suleista 500 ml fiziologinio tirpalo ir 200 ml ringeracetato. 7.25 greitoji medicinos pagalba su gydytoju lenta, paliktas raudonu kodu Cattinara Avarinis kambarys.
Chirurgas, gaivinimo skyrius ir kraujo bankas buvo įspėti. Greitoji pagalba į PS atvyko 7.30 val
Pirmasis kraujo tyrimas parodė: hemoglobinas 5 g / dL, raudonieji kraujo kūneliai 2.27 x 103 µL, hematokritas 16.8%, o krešėjimui: INR 3.55, 42.3 sek., Santykis 3.74. Pacientas buvo paguldytas į greitosios medicinos pagalbos vaistą ir jam atliktos hemotransfuzijos, iš viso 7 vienetai koncentruoto hematokrito ir antibiotikų ciklas su dalbavancinu ir cefepimu.
Turnyšas, gausus kraujavimas ir patekimas į kraujagysles: SKAITYKITE ITALIJOS STRAIPSNĮ
SKAITYTI TAIP
Turnyras: nutraukite kraujavimą po šautinės žaizdos
Interviu su AURIEX - taktinė medicininė evakuacija, mokymai ir masinio kraujavimo kontrolė
Turnyras ar jo nėra? Du ekspertai ortopedai kalba apie bendrą kelio sąnario pakeitimą
Taktinis lauko priežiūra: kaip turėtų būti apsaugoti paramedikai, kad susidurtų su karo sritimi?
Turnyšas, gausus kraujavimas ir patekimas į kraujagysles BIBLIOGRAFIJA
1. Pasaulio sveikatos organizacija. Sužalojimų mastas ir priežastys. 2–18 (2014). doi: ISBN 978 92 4 150801 8
2. Giustini, M. OSSERVATORIO NAZIONALE AMBIENTE E TRAUMI (ONAT) „Traumai“: ne solo grupės. salute e Sicurezza Stradale: „L'Onda Lunga del Trauma 571–579“ (CAFI Editore, 2007).
3. „Balzanelli“, „MG Il Supporto delle funzioni vitali al paziente politraumatizzato“ - „Traumos Life Support“ (TLS). „Manuale di Medicina di Emergenza“ ir „Pronto Soccorso 263–323“ (CIC „Edizioni Internazionali“, 2010).
4. Kauvar, DS, Lefering, R. & Wade, CE Kraujavimo poveikis traumos rezultatams: epidemiologijos apžvalga, klinikiniai pristatymai ir terapiniai aspektai. J. Trauma60, S3-11 (2006).
5. Eastridge, BJ ir kt. Mirtis mūšio lauke (2001–2011 m.): Kovos su nukentėjusiaisiais ateities padariniai. J. Trauma Acute Care Surg.73, 431–437 (2012).
6. Walls, RM & Zinner, MJ Bostono maratono atsakymas: kodėl jis taip gerai veikė? JAMA309, 2441–2 (2013).
7. Brinsfield, KH & Mitchell, E. Tėvynės saugumo departamento vaidmuo stiprinant ir įgyvendinant reagavimą į aktyvius šaulius ir tyčinius masinių avarijų įvykius. Jautis. Esu. Rink. Surg.100, 24–6 (2015).
8. Holcomb, JB, Butler, FK & Rhee, P. Kraujavimo kontrolės prietaisai: Tournetai ir hemostatiniai tvarsčiai. Jautis. Esu. Rink. Surg.100, 66–70 (2015).
9. Kragh, JF ir kt. Išgyvenimas naudojant avarinę žnyplę, siekiant sustabdyti kraujavimą, esant didelėms galūnių traumoms. Ann. Surg.249, 1–7 (2009).
10. Mohan, D., Milbrandt, EB & Alarcon, LH Black Hawk Down: gaivinimo strategijų raida masiniame trauminiame kraujavime. Kritikas. Care12, 1–3 (2008).
11. Bulgeris, EM et al. Įrodymais pagrįstos prieškapitalinės gairės išorinei hemoragijos kontrolei: Amerikos chirurgų kolegijos traumos komitetas. Išankstinis nusistatymas. Emergas. „Care18“, 163–73
12. Brodie, S. ir kt. Turnyro naudojimas kovojant su trauma: JK karinė patirtis. J. Spec. Oper. Med.9, 74–7 (2009).
13. Welling, DR, McKay, PL, Rasmussen, TE & Rich, NM Trumpa turnieto istorija. J. Vasc. Surg.55, 286–290 (2012).
14. Kraghas, JF ir kt. Mūšis dėl aukų išgyvenimo naudojant avarinę žnyplę, siekiant sustabdyti galūnių kraujavimą. J. Emergas. Med.41, 590–597 (2011).
15. Waltersas, TJ, Holcombas, JB, Cancio, LC, Beekley, „AC & Baer“, DG Emergency Tourniquets. J. Am. Rink. Surg.204, 185–186 (2007).
16. Zimmermann, A. & Hansmann, G. Intraosseous prieiga. Naujagimių ekstremalios situacijos A praktika. Vadovas. Reanimacija. Transp. Kritikas. Naujagimių priežiūra39, 117–120 (2009).
17. Olaussenas, A. & Williamsas, B. Intraosseous prieiga priešankstinėje ligoninėje: literatūros apžvalga. Prehosp. „Disaster Med.27“, 468–472 (2012).
18. Lionas, RM ir Donaldas, M. Intraosseous prieiga prie ligoninės - idealus pirmosios eilės variantas ar geriausia pagalba? Gaivinimas84, 405–406 (2013).
19. Lapostolle, F. ir kt. Perspektyvių periferinių venų prieigos sunkumų įvertinimas skubios pagalbos metu. Intensyviosios terapijos vaistai Med.33, 1452–1457 (2007).
20. Reades, R., Studnek, JR, Vandeventer, S. & Garrett, J. Intraosseous versus intravenous kraujagyslių prieiga ne ligoninės širdies sustojimo metu: atsitiktinių imčių kontroliuojamas tyrimas. Ann. Avarinis. Med.58, 509–516 (2011).
21. Engelsas, PT ir kt. Intrasezono įtaisų naudojimas traumose: Kanados, Australijos ir Naujosios Zelandijos gydytojų traumų apklausa. Gali. J. Surg, 59, 374–382 (2016).
22. Lamhaut, L. ir kt. Preliminarios medicinos pagalbos personalo intraveninės ir intraosinės galimybės patekti į apsaugą nuo ChBRB ir be jo palyginimas įranga. Atgaivinimas81, 65–68 (2010).
23. Leidel, BA ir kt. Ligonių, kuriems atliekama reanimacija, skubios pagalbos skyriuje pacientų, kuriems nepasiekiamos periferinės venos, intraossezinės ir centrinės veninės kraujagyslių sistemos palyginimas. Gaivinimas83, 40 m. 45–2012 d.
24. Petitpas, F. ir kt. Intra-osseous prieigos naudojimas suaugusiesiems: sisteminė apžvalga. Kritinis. „Care20“, 102 (2016).
25. Soar, J. et al. 2015 m. Europos gaivinimo tarybos gaivinimo gairės: 3 skyrius. Atgaivinimas95, 100–47 (2015).
26. Maconochie, IK ir kt. Europos gaivinimo tarybos gaivinimo gairės, 2015 m. 6 skyrius. Vaikų gyvybės palaikymas. Atgaivinimas95, 223–248 (2015).
27. Helmas, M. ir kt. EZ-IO® intraosinio aparato diegimas Vokietijos sraigtasparnio greitosios medicinos pagalbos tarnyboje. Gaivinimas88, 43–47 (2015).
28. Reinhardt, L. ir kt. Ketverių metų EZ-IO® sistemos padėtis skubios pagalbos ligoninėje metu. Cent. Euras. J. Med.8, 166–171 (2013).
29. Santos, D., Carron, PN, Yersin, B. & Pasquier, M. EZ-IO® intraosseous prietaisų įgyvendinimas ikimokyklinėje greitosios pagalbos tarnyboje: perspektyvinis tyrimas ir literatūros apžvalga. Gaivinimas84, 440–445 (2013).
30. Von Hoffas, DD, Kuhnas, JG, Burrisas, HA ir Milleris, LJ Ar intraosseous yra lygus į veną? Farmakokinetinis tyrimas. Esu. J. Emerg. Med.26, 31–38 (2008).



