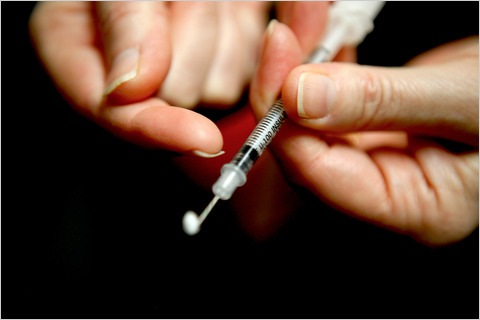
Beskyttelse mot nålestikkskader i insulininjeksjoner
Nålestikkskader (NSI) med diabetesnåler eller lanseutstyr er en av de mest skarpe skarpeskadene i helsevesenet.
Noen helsepersonell mener at fordi mennesker med diabetes injiserer med korte tynne nåler, utgjør de liten risiko for å smitte. Nåleskader ble fremhevet i strategidokumentet som en av de vanligste skadetyper for ansatte i NHS Scotland. De er også skader som ofte ikke rapporteres. Needlestick Injury Short Life Working Group ble etablert i mars 2000 for å undersøke utbredelse, årsak og forebygging av slike skader og for å gi anbefalinger for å minimere risikoen for personalet.
Nålestikkskader ved insulininjeksjoner: hva er den faktiske risikoen?
Diabetes nåler har vist seg å beholde spor av blod. Det tar små mengder blod å overføre hepatitt B-virus (HBV) eller C (HCV). Gjennomsnittlig volum av blod inokulert i en NSI med en tynn gauge-nål varierer fra 1.0 - 2.0 µL [2]. Dette volumet er mer enn nok til å overføre en smittsom dose av et blodbårent virus. Faktisk kan den virale belastningen i en ul infisert blod være opptil en million (106) viruspartikler for HBV [3]. Dermed er viral forurensning fra en NSI tilstrekkelig til å infisere mange mennesker med HBV. Virusbelastningen for HCV er lavere, men er fortsatt nok til å infisere flere ofre. Hvis vi går fra risiko til faktiske konverteringer, er historien fortsatt bekymringsfull. Studier viser at HCV-konvertering er mellom ett og to for hvert hundre NSI perkutan eksponering med forurensede skarper [4].
Ifølge en studie [5] ble HBV DNA oppdaget hos 11% av pasienter med type 2 med diabetes, sammenlignet med 3% av kontrollprøven. Centers for Disease Control i Atlanta, Georgia, USA har anbefalt obligatorisk HBV-vaksinering for pasienter med diabetes og har advart om at mange av dem kan være smittet med HBV asymptomatisk. Antagelig ble de smittet i innstillinger der de gjennomgikk assistert blodsukkermåling, med mer enn én person som brukte monitoren [6]. Forekomsten av HCV [7] blant personer med diabetes er lik HBV, betydelig høyere enn i befolkningen generelt. HIV-prevalens hos personer med diabetes er omtrent lik kontrollpopulasjoner [8]. For HIV og HCV eksisterer det foreløpig ingen vaksinasjon.
Ikke alle personer med diabetes følger nøye prosedyrer for sikker avhending. En undersøkelse [9] har vist at bare 33% av brukte skarper går i containere laget spesielt for avhending av skarpe; 12% går i en tom flaske eller melkekartong, 46% går rett i søpla etter ompakking, og 3.5% går i søpla uten å engang bli ompakket. Tilsvarende på sykehusinnstillingen er mange sikkerhetsbokser (som inneholder brukte skarper) overfylt, endres ikke ofte nok eller blir plassert for lavt der barn eller andre intetanende personer kan nå inn og få et utilsiktet NSI.
Hyppig NSI fra en befolkning som bruker de fleste nåler fra andre store grupper og har høy forekomst av et lett overførbart og potensielt dødelig virus - dette er en giftig blanding vi ikke har råd til å ignorere. Heldigvis er tilgjengelige løsninger tilgjengelige.
Diabetessykepleiere i Europa er en høyrisikogruppe
 I en undersøkelse vi utførte blant 634 europeiske diabetessykepleiere i 2012 [10] rapporterte nesten en tredjedel at de hadde NSI i sammenheng med injeksjoner til pasienter med diabetes på sykehusmiljøet. Dette ligner på amerikanske data. Lee [11] viste at 78% av amerikanske sykepleiere hadde 'noen gang opplevd en NSI' (alle enheter inkludert) og at 30% av disse kom fra insulinnåler. Derfor har omtrent 24% av amerikanske sykepleiere fått NSI av å gi diabetiske injeksjoner, et tall som ligner vårt eget. Disse skadene setter sykepleiere i diabetes i fare for blodbårne patogener som HBV, HCV og HIV. Videre har en bekymringsfull andel av europeiske sykepleiere som behandler mennesker med diabetes ikke hatt HBV-vaksinasjon [12].
I en undersøkelse vi utførte blant 634 europeiske diabetessykepleiere i 2012 [10] rapporterte nesten en tredjedel at de hadde NSI i sammenheng med injeksjoner til pasienter med diabetes på sykehusmiljøet. Dette ligner på amerikanske data. Lee [11] viste at 78% av amerikanske sykepleiere hadde 'noen gang opplevd en NSI' (alle enheter inkludert) og at 30% av disse kom fra insulinnåler. Derfor har omtrent 24% av amerikanske sykepleiere fått NSI av å gi diabetiske injeksjoner, et tall som ligner vårt eget. Disse skadene setter sykepleiere i diabetes i fare for blodbårne patogener som HBV, HCV og HIV. Videre har en bekymringsfull andel av europeiske sykepleiere som behandler mennesker med diabetes ikke hatt HBV-vaksinasjon [12].
Pennåler har to skarpe ender, som begge kan forårsake NSI. De fleste sykepleiere som er skadet i Europa får NSI fra pasientenden av nålen, men nesten 1 av 10 rapporterte å være skadet av patronenden. [13] Det er veldig forutsigbare bevegelser der en slik NSI forekommer: 29.5% av dem skjedde mens de nappes opp en brukt nål [14]. Recapping bør være strengt forbudt.
Selv gesten med å fjerne en pennål er et kritisk og farlig skritt fordi brukerens fingre kommer veldig nær den eksponerte spissen. Sykepleiere blir vanligvis opplært til å bruke en klemme for å fjerne pennålen eller for å sette nålen i en skarpe boks og bruke eskelokket til å vri den av. Men da europeiske sykepleiere ble spurt hvordan de utførte dette trinnet, innrømmet 57% at de skrur ut nåler bruker sine egne fingre [15].
Retningslinjer for sikrere praksis eksisterer og legges ut online og gjøres tilgjengelige for sykepleiere via plakater, videoer og andre opplæringsverktøy. Imidlertid er disse virkemidlene ikke effektive for å forhindre NSI. Når sykepleiere er tilgjengelige, er de ofte ukjente med dem (29%) eller er utdannet i NSI-forebygging (67%) [16]. Som tidligere nevnt, utøves usikre fremgangsmåter som å skru ut pennåler med hendene og omslutning til høye priser. Derfor trenger vi en 'konstruert løsning' på NSI-risikoen.
Selv når infeksjoner ikke overføres, er traumer og kostnader signifikante
Sykepleiere som opplever en NSI, kan være nødt til å endre arbeidsrutiner og plikter i varierende perioder etter skade, ofte med en lengre og stressende periode uten å vite om de har fått en livstruende infeksjon [17]. Denne perioden kan vare så lenge som seks måneder, hvor de må gjennomgå gjentatte blodprøver og ofte ta profylaktisk medisinering. Arbeidseffektivitet og motivasjon avtar ofte, og det legges enorme belastninger på deres personlige liv. Sykepleiere beskriver ofte slike ventetider som et "levende mareritt".
Pennnåler har en dobbel risiko for å sende infeksjoner
Pennåler har to skarpe ender, den ene injiserer pasienten og den andre som trenger inn i insulinpatronen (vis bilde). NSI forekommer i begge ender, og begge kan være kilder til potensiell infeksjon. Når du skrur ut en brukt pennål (utført av mer enn halvparten av europeiske sykepleiere [18]), er brukerens fingre vanligvis nærmest patronenden av nålen enn pasientens slutt.
Penninjiseringsenheter suger menneskeceller tilbake i kassetten under bruk [19] [20] [21]. Selv en injeksjon er nok til å deponere epitel- og blodceller i patroninnholdet. Disse potensielt smittsomme cellene kan deretter returneres til nålen og ved et uhell overføres til en annen person via en NSI. Begge ender av pennålen kan gjøre dette. Europeiske data har vist at opptil 10% av NSI med pennåler oppstår med patronenden, ikke pasientenden [22]. Derfor må det gis beskyttelse mot NSI fra BÅDE ender av pennenålen.
Juridiske krav
Publiseringen av EU-rådsdirektiv 2010/2010 / EU i juni 32, om forebygging av skarpe skader i sykehus- og helsesektoren, understreket viktigheten av konsekvent å gjennomføre obligatoriske tiltak for å forhindre disse potensielt dødelige skadene. Direktivet måtte implementeres i alle EU-landene senest 11. mai 2013. I samsvar med dette nye EU-direktivet [23] [24] og dets overføring til medlemslandslovgivningen anbefales det at alle risikoutsprøyter gis med en sikkerhetsutviklet enhet. [25] Plikten til å gi alle helsepersonell et sikrest mulig miljø dekker alle diabetesinjeksjoner på sykehuset så vel som de som er gitt i distribuerte institusjonelle miljøer (f.eks. Sykehjem, ambulante klinikker, skoler, fengsler, barnehager,rd festinjektorer i hjemmets helseinnstillinger osv.). [26]
Løsninger eksisterer og er kostnadseffektive
Foreløpig eksisterer det en rekke sikkerhetsutviklede medisinske innretninger, inkludert aktive enheter (der brukeren skyver en nålebeskyttelse manuelt for å dekke til nålen) eller passive aktive enheter (som beskytter eller trekker inn nålen automatisk etter at den er utplassert). Mange sykepleiere er ikke klar over at disse enhetene eksisterer.
Vi har sett at en NSI med hver ende av pennålen kan deponere potensielt smittsomme celler i mottakeren av skaden. For å være helt effektiv må en sikkerhetspennål beskytte BÅDE ender av nålen.
Sikkerhetsinnretninger som en pennål med denne doble beskyttelsen har vist seg å redusere forekomsten av NSI dramatisk [27] [28] [29] [30] [31] [32], og utgjorde <2% av NSI i vår undersøkelse [33]. Oppkjøpskostnader kan i utgangspunktet virke skremmende for helseorganisasjoner, men en rekke studier [34] [35] [36] har vist at forebygging av skade nesten alltid fører til en positiv avkastning på investeringen.
Oppsummering
I dag gir den mest optimale pennålen dobbelt beskyttelse, og blokkerer både pasient- og patronendene på skarpen etter bruk. For å nærme seg 100% pasient- og operatørsikkerhet er det imidlertid viktig å gi passende opplæring av helsepersonell i bruk av enheten.
Referanser
[2] Mondy K, Overton ET, Grubb J, Tenger, Seyfried W, Powderly W, Yarasheski K. Metabolisk syndrom hos HIV-infiserte pasienter fra en urbane, poliklinisk befolkning i Midt-Vest-USA. Clin Infect Dis. 2007 1. mars; 44 (5): 726-34. Epub 2007 22. jan.
[3] Canadas folkehelsebyrå http://www.phac-aspc.gc.ca/msds-ftss/msds76e-eng.php
[4] UK Occupational Bloodborne Virus-rapport, november 2008
[5] Demir M, Serin E, Göktürk S, Ozturk NA, Kulaksizoglu S, Ylmaz U. Forekomsten av okkult hepatitt B-virusinfeksjon hos pasienter med type 2 diabetes mellitus. Eur J Gastroenterol Hepatol. 2008 jul; 20 (7): 668-73.
[6] http://www.internalmedicinenews.com/single-view/poll-hepatitis-b-vaccine-recommended-for-adults-with-diabetes/7eff3bd28f.html og http://www.cdc.gov/vaccines/
[7] Simó R, Hernández C, Genescà J, Jardí R, Mesa J. Høy forekomst av hepatitt C-virusinfeksjon hos diabetespasienter. Diabetesomsorg. 1996 september; 19 (9): 998-1000.
[8] Mondy K, Overton ET, Grubb J, Tenger, Seyfried W, Powderly W, Yarasheski K. Metabolisk syndrom hos HIV-infiserte pasienter fra en urbane, poliklinisk befolkning i Midt-Vest-USA. Clin Infect Dis. 2007 1. mars; 44 (5): 726-34. Epub 2007 22. jan.
[9] De Coninck C, Frid A, Gaspar Ret al. Resultater og analyse av spørreundersøkelsen 2008-2009 Insulin Injection Technique Questionnaire. J Diabetes. 2010 Sep;2(3):168-79.
[10] Costigliola V, Frid A, Letondeur C, Strauss K. Nåleskader i europeiske sykepleiere i diabetes. Diabetes Metab. 2012 Jan; 38 Suppl 1: S9-14.
[11] Lee JM, Botteman MF, Nicklasson L, Cobden D, Pashos CL. Nålestikeskade hos sykepleiere i akuttomsorg som ivaretar pasienter med diabetes mellitus: en retrospektiv studie. Curr Med Res Opin. 2005 mai; 21 (5): 741-7.
[12] De Schryver A, Claesen B, Meheus A, van Sprundel M, François G., Institutt for epidemiologi og sosial medisin, Universitetet i Antwerpen, Antwerpen, Belgia. Europeisk undersøkelse av hepatitt B-vaksinasjonspolitikk for helsepersonell., Eur J Public Health. 2010 sep, publisert kl http://www.ncbi.nlm.nih.gov/pubmed?term=European%20survey%20of%20hepatitis%20B%20vaccination%20policies%20for%20healthcare%20workers
[13] Costigliola V, Frid A, Letondeur C, Strauss K. Nåleskader i europeiske sykepleiere i diabetes. Diabetes Metab. 2012 Jan; 38 Suppl 1: S9-14.
[14] ibid.
[15] ibid.
[16] ibid.
[17] Se for eksempel Nursing Times, Why we must stop needlesick lets, 3. oktober 2006.
[18] Costigliola V, Frid A, Letondeur C, Strauss K. Nåleskader i europeiske sykepleiere i diabetes. Diabetes Metab. 2012 jan; 38 Suppl 1: S9-14.
[19] Le Floch JP, Herbreteau C, Lange F, Perlemuter L. Biologisk materiale i nåler og patroner etter insulininjeksjon med en penn hos diabetespasienter. Diabetes Care 1998; 21: 1502-1504.
[20] Herdman ML, Larck C, Schliesser SH, Jelic TM. Biologisk forurensning av insulinpenner på sykehus. Am J Health Syst Pharm. 2013 15. juli; 70 (14): 1244-1248.
[21] Melissa K. Schaefer MK, Kossover RA, Perz JF. Deling av insulinpenner: Setter du pasienter i fare? Diabetes Care, 36, november 2013, e188-189.
[22] Costigliola V, Frid A, Letondeur C, Strauss K. Nåleskader i europeiske sykepleiere i diabetes. Diabetes Metab. 2012 jan; 38 Suppl 1: S9-14.
[23] Rådets direktiv 2010/32 / EU, Den europeiske unions tidende, L134 / 71
http://eurlex.europa.eu/LexUriServ/LexUriServ.do?uri=OJ:L:2010:134:0066:0072:EN:PDF
[24] EU-kommisjonen for sysselsetting, sosiale saker og inkludering, ny lovgivning for å redusere skader for 3.5 millioner helsepersonell i Europa, 8th Mars 2010.
[25] Artikkel 3.2 sier at når risikoen ikke kan elimineres, skal arbeidsgiveren treffe passende tiltak for å minimere risikoen. Hensiktsmessige tiltak for å minimere risikoen vil inkludere at arbeidsgivere sørger for sikrere nåleanordninger. (Cf. NHS Employers, Implementeringsråd om skarpsavtale, 12th Oktober 2010)
[26] Direktivet krever spesifikt: "eliminering av unødvendig bruk av skarpe skjermer ved å implementere endringer i praksis og på grunnlag av resultatene av risikovurderingen, og tilveiebringe medisinsk utstyr som inneholder sikkerhetsutviklede beskyttelsesmekanismer." Rådsdirektiv 2010/32 / EU, Den europeiske unions tidende, L134 / 71 og rådsdirektiv 2010/32 / EU, Den europeiske unions tidende, L134 / 69.
[27] Adams D, Elliott TSJ, Innvirkning av sikkerhetsnålenheter på yrkesmessig ervervede nålestikkskader: en fire år prospektiv studie. J Hosp Infect 2006; 64: 50-55.
[28] Tarantola A, Golliot F, Astagneau P, Fleury L, Brucker G, Bouvet E; CCLIN Paris-Nord Blood and Body Fluids (BBF) Exposure Surveillance Taskforce. Fire års overvåking fra Nord-Frankrike-nettverket, Am J Infect Control. 2003; 31: 357-63.
[29] Cullen BL, Genasi F, Symington I, Bagg J, McCreaddie M, Taylor A, Henry M, Hutchinson SJ, Goldberg D. Potensial for rapportert forebygging av nålestikskade blant helsepersonell i NHS Skottland gjennom bruk av sikkerhetsenheter og forbedring av retningslinjeoverholdelse: en ekspertpanelvurdering. J Hosp Infect 2006; 63: 445-451.
[30] Meryl H. Mendelson, Bao Ying Lin-Chen, Lori Finkelstein-Blond, Eileen Bailey, Gene Kogan. Evaluering av et sikkerhet IV-kateter (IVC) (Becton Dickinson, INSYTE ™ AUTOGUARD ™): Sluttrapport Elfte årlige vitenskapelige møteforening for helsevesenets epidemiologi i Amerika, 2001, SHEA, Toronto, Canada.
[31] Louis N, Vela G, Groupe Projet. Evaluering av l'efficacité d'une mesure de prévention des accidentes exposition au sang au cours du prèlévement de sang veineux. Bulletin Épidémiologique Hebdomadaire 2002; 51: 260-261.
[32] Jagger J et al. Virkningen av amerikansk politikk for å beskytte helsepersonell mot blodbårne patogener: Den kritiske rollen som sikkerhetsutviklede enheter, Journal of Infection and Public Health (2008) 1, 62—71.
[33] Costigliola V, Frid A, Letondeur C, Strauss K. Nåleskader i europeiske sykepleiere i diabetes. Diabetes Metab. 2012 Jan; 38 Suppl 1: S9-14.
[34] Armadans Gil L, Fernandez Cano MI, Albero Andres I, Angles Mellado ML, Sanchez Garcia JM, Campins Marti M, Vaque Rafart J. [Sikkerhetsutviklet utstyr for å forhindre perkutane skader: kostnadseffektivitetsanalyse for å forhindre høye- risikoeksponering] Gac Sanit 2006 Sep-Oct; 20 (5): 374-81.
http://www.ncbi.nlm.nih.gov/pubmed/17040646
[35] Anna H. Glenngard; Ulf Persson, kostnader forbundet med skarpe skader i svensk helsevesen og potensielle kostnadsbesparelser fra nålepinne-forebyggende enheter med nål og sprøyte Scandinavian Journal of Infectious Diseases, Volume 41, Utgave 4 2009, sider 296 - 302.
http://informahealthcare.com/doi/abs/10.1080/00365540902780232
[36] NHS Scotland, Needlestick Injuries; Skjerp din bevissthet, vedlegg 3, sikrere enheter Kostnadseffektvurdering.
SOURCE
NEDSTIKKESKADER: SKARP DIN EGENSKAP



