Medical Corner - Управління тахікардіальними аритміями під час вагітності
Порівняно з невагітним населенням серцеві аритмії зустрічаються рідко при вагітності, частота захворювань - близько 1.2 на 1000 вагітних. Однак вони можуть негативно впливати на здоров'я як матері, так і дитини, особливо якщо вони призводять до гіпоперфузії.
Таким чином, важливо негайно їх вирішити. Крім того, важливо розуміти, що лікування аритмій при вагітності може значно відрізнятися від невагітної пацієнтки через потенційний вплив антиаритмічних препаратів та електротерапії заспокійливим засобом. Таким чином, це короткий огляд оцінки та лікування вагітної пацієнтки, яка може представити у відділення невідкладної допомоги тахіаритмію. Патологічна брадикардія зустрічається дуже рідко під час вагітності і не буде висвітлена у цій нинішній статті.
Лікування тахікардіальної аритмії при вагітності: три випадки
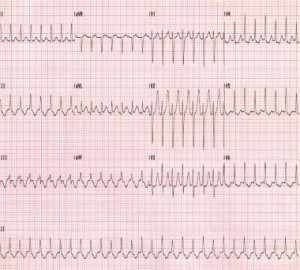
Справа 1: Жінка 37 років G1P0 приблизно у віці гестаційного віку 17 тижнів подається до відділення невідкладної допомоги (ЕД) із головною скаргою на серце, що біжить. Вона заперечує будь-яку минулу історію хвороби. Частота серцевих скорочень у неї становить 180 ударів на хвилину (уд. / Хв.), Але в іншому випадку її життєві показники в межах норми. Вона заперечує біль у грудях. Її електрокардіограма (ЕКГ) наведена нижче:
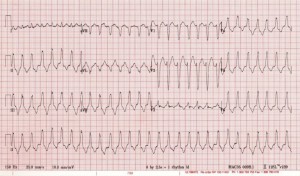
Справа 2: Хлопчатая жінка G21P1 у віці 0, що має приблизно 16 тижнів гестаційного віку, з головною скаргою на синкопе. Вона приїжджає до ЄД з скаргою про легковажність, але є настороженою, орієнтованою і здатною розмовляти. Вона скаржиться на деякі м'які болі в суглобі. Частота серцевих скорочень становить 160 за хвилину, а її артеріальний тиск дорівнює 85 / 60 мм рт. Ст. Її інші життєві ознаки знаходяться в межах норми.
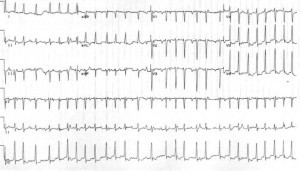
Справа 3: Хлопчатая жінка G40P4 у віці 3, що має приблизно 12 тижнів вагітності, проявляє серцебиття протягом останніх декількох днів. Вона заперечує біль у грудях, загаси або задишку. Вона заперечує будь-яку минулу історію хвороби і заперечує прийом будь-яких ліків. Її початковий частота серцевих скорочень становить 165 вд / хв (нерегулярні), а її артеріальний тиск 130 / 80 мм рт. Ст. Її ЕКГ показано наступним чином:
Загальна фізіологія: короткий огляд
Аритмія під час вагітності може бути обумовлена низкою причин, включаючи вроджені захворювання серця, каналелопатії та інші структурні захворювання серця. Приклади включають хворобу Білого Вольфа Паркінсона, легеневу гіпертензію, синдром Марфана з розширеним коренем аорти, аритмогенну дисплазію правого шлуночка і навіть ішемічну хворобу.
Вони також можуть бути зумовлені причинами, які часто спостерігаються у невагітних пацієнтів, таких як ідіопатична інфекція, інфекція / сепсис, порушення електролітів, ліки, токсини, легенева емболія та гіпертиреоз. Подібно до загальної популяції, ці причини також слід враховувати при оцінці основної причини аритмії.
Для деяких вагітних пацієнтів аритмія може повторюватися внаслідок раніше діагностованої серцевої хвороби або вперше представлених. Через безліч фізіологічних змін та стресів на серцево-судинну систему вагітність може спровокувати аритмію у деяких жінок з недіагностованими структурними захворюваннями серця.
Крім того, у жінок з відомими тахі-аритміями вагітність може спричинити підвищений ризик рецидиву або погіршення дисритмії. Окрім сімейної історії раптової чи нез'ясованої смерті, слід отримати ретельну сімейну та особисту історію структурних захворювань серця.
Палпітації - це, як правило, доброякісні та життєво-небезпечні аритмії рідко у вагітних, але оцінка для більш серйозних аритмій завжди необхідна з точки зору надзвичайної медицини. Як було зазначено раніше, важливо оцінити наявність таких оборотних причин, як інфекція, гіпертиреоз та токсини. Однак, якщо основна причина не може бути знайдена та / або якщо пацієнт нестійкий, то медичне та / або електричне управління є обґрунтованим.
Нестабільні ритми
У будь-якому нестабільному пацієнтці Американська асоціація серця (AHA) робить такі рекомендації (всі рекомендації рівня С - консенсусна думка експертів, тематичні дослідження або стандарт лікування):
(а) Помістіть пацієнта у повній позиції лівого бічного відблиску, щоб зняти аортокавальний стиснення.
(б) Адмініструвати 100% кисню за допомогою facemask для лікування та профілактики гіпоксемії.
(в) В ідеалі, внутрішньовенний (IV) доступ слід встановлювати над діафрагмою, щоб забезпечити відповідне розподіл ліків в кровообіг (не перешкоджає гнійній матці)
(d) Оцініть будь-які основні причини симптомів пацієнта.
Однак, як і у невагітних пацієнтів з нестабільною тахікардією, що спричиняє порушення гемодинаміки, показана кардіоверсія постійного струму постійного струму. В цілому, встановлено, що кардіоверсія постійного струму є безпечною у всіх триместрах вагітності, але вона несе невеликий ризик викликати аритмію плода. Тому настійно рекомендується проводити кардіоверсію за умови одночасного моніторингу плода та наявності екстреного кесаревого розтину (кесаревого розтину). У жінок на пізніх термінах вагітності таз повинен бути нахилений вліво, щоб полегшити стиснення порожнистої вени, проте процес, включаючи дозування електроенергії, інакше такий самий, як і у невагітних пацієнток. Більш високі дози енергії (до 360 Дж) у тугоплавких випадках все ще залишаються безпечними як для матері, так і для плода.
Препарати для седації (для кардіоверсії)
Ця стаття також не призначена для огляду безпечної седації під час вагітності. Проте деякі відмінні статті про седацію під час вагітності включають:
Neuman G, Koren G. MOTHERISK ROUNDS: Забезпечення процедурної седації під час вагітності. J Obsest Gynaecol Can 2013; 35 (2): 168-73.
Шергіль АК, Бен-Менахем Т, Чандрасехара В. та ін. Рекомендації для ендоскопії у вагітних та годуючих жінок. Гастроінтестичний ендоскоп. 2012; 76 (1): 18-24.
Стабільні тахіаритмії
Більшість аритмій під час вагітності стабільні і можуть управлятися консервативною терапією. Медикаментозну терапію слід враховувати у пацієнтів, які мають симптоматичні симптоми та / або мають тахіаритмії, які можуть призвести до негативних гемодинамічних або фізіологічних ускладнень. Звичайно, будь-який значний гострий гемодинамічний компроміс повинен призвести до того, що постачальник розглядає кардіоверсію, як згадувалося в вищезазначеному розділі.
Крім того, як було обговорено раніше, слід проводити ретельну історію та фізичну обробку, щоб виключити будь-які оборотні причини аритмії, такі як емболія легеневої артерії, гіпертиреоз, крововилив або інфекції. Історія попередніх епізодів та / або історія структурних захворювань серця також важлива для отримання. Після виключення оборотних причин та отримання ретельної історії можна враховувати первинну стабільну аритмію, що потребує медикаментозної терапії.
Перед його прийомом слід переглянути ризик будь-яких ліків для матері та плода. Більшість антиаритмічних препаратів не вивчалися систематично під час вагітності, і, таким чином, всі слід розглядати як потенційно шкідливі під час вагітності.
Більшість цих препаратів позначені як харчова та лікарська допомога (FDA) категорії С, за винятком аміодарону та атенололу, які позначаються як категорія D. Як огляд, категорія С означає, що ризик не можна виключати, і будь-які ліки категорії С повинні бути застосовується лише в тому випадку, якщо потенційна користь перевищує будь-які потенційні ризики для плода. Категорія D означає, що є докази ризику. Можливо, користь цього препарату є, але пацієнти повинні бути поінформовані про всі ризики дії препарату до його прийому.
Слід зазначити, що станом на червень 2015 року FDA ініціювала зміну маркування категорій вагітності та використання літер буде припинено. Замість листів буде надано описовий опис на основі ризику кожного ліки.
Будь-які ліки, подані до FDA після 30 червня 2015 року, негайно використовуватимуть новий формат, і будь-які ліки, що випускаються за рецептом, затверджені після червня 2001 року, матимуть нове маркування протягом 3-5 років. Тож, як і зараз, більшість цих антиаритмічних препаратів все ще знаходяться під маркуванням старої літери, але можуть змінитися в майбутньому.
Тератогенний ризик також є найвищим у перші вісім тижнів після запліднення, і тому особливо важливо враховувати жінки на ранніх термінах вагітності, які отримують лікарську терапію (18). Це не означає, що на інших етапах вагітності немає ризику, проте ризик для плоду значно зменшується через перші вісім тижнів.
Нарешті, слід пам'ятати, що багато фізіологічних змін вагітності впливатимуть на метаболізм препаратів. Деякі з цих змін включають збільшення обсягу плазми, зменшення білків плазми, зміни кліренсу нирок та зміна всмоктування шлунково-кишкового тракту. Прогестерон також збільшується, що може вплинути на метаболізм печінки. Таким чином, застосування цієї найнижчої ефективної дози ліків є розумним у цій популяції пацієнтів.
Висновки
Хоча існує кілька відмінностей, управління тахікардіальними аритміями під час вагітності дуже схожий на небережню пацієнта. Кардіоберсія DC завжди повинна проводитися у пацієнтів з гемодинамічною нестабільністю. Фармакологічна кардіоверсія надвентрикулярних та шлуночкових аритмій можлива в стабільній пацієнт Ніякі наркотики не є повністю безпечними під час вагітності, але більшість з них оцінюється категорією С під час вагітності та якщо користь перевищує ризик, то ліки можуть бути надані. Аміодарон та атенолол - це два препарати, які слід уникати у вагітної пацієнта, особливо в першому триместрі вагітності. Контроль швидкості з бета-блокаторами або блокаторами кальцієвих каналів є варіантом для пацієнтів із суправентрикулярними тахікардіями, які не є безпосередніми кандидатами на кардіоверсію. Ризик інсульту все ж слід враховувати і під ризиком пацієнтам слід антикоагулювати з LMWH або антагоністи вітаміну К (тільки в 2nd і 3rd триместри, а не в останній місяць вагітності). Нарешті, Тісне серцевий моніторинг як матері, так і плоду, а також наявність надзвичайної секції C має бути доступним, коли вказано ліки або кардіоверсії. Нарешті, але важливо акушерство та кардіологічна консультація є розсудливим, коли вагітна пацієнтка з патологічною тахікардіальною аритмією представляє ЕД.
Розгляд справи
Справа 1: Хворий у цьому випадку має новий початок AVNRT. Її електроліти в нормі, функція щитовидної залози нормальна, а обробка інфекцією негативна. Оскільки її життєві показники в іншому випадку стабільні, і вона заперечує біль у грудях, аденозин 6mg IV push вводиться Її ритм повертається до нормального синусового ритму, і вона звільняється додому з близькими кардіологічними та акушерськими спостереженнями.
Справа 2: У цього пацієнта нестабільна шлуночкова тахікардія. Вона відразу ж кардіострумовий з постійним струмом. У неї, в кінцевому рахунку, виявлено тахікардію траєкторії викидів правого шлуночка (РВ). З акушерством та кардіологією було проведено консультацію, а пацієнт приймався для моніторування материнського та плодового серця. Врешті-решт, вона була звільнена з бета-блокатора для подальшої профілактики та кардіології.
Справа 3: У останнього пацієнта фібриляція передсердь з швидкою шлуночкової реакцією. Її обробка для інфекції також негативна, і її функції щитовидної залози та електролітів є нормальними. Оскільки її симптоми були присутні протягом декількох днів, було обрано норму контролю. Метопролол було дано і вона досягла адекватного контролю за рівнем частоти. Її допущено до передозоровного відлучення до кардіоверсії, і в кінцевому підсумку вона була серйозно повернута до нормального синусового ритму.