Medical Corner - Tachycardia-arytmioiden hoito raskauden aikana
Verrattuna ei-raskaana olevaan väestöön sydämen rytmihäiriöt ovat raskauden aikana harvinaisia: esiintyvyys on noin 1.2 / 1000 raskaana olevaa naista. Ne voivat kuitenkin vaikuttaa negatiivisesti sekä äidin että lapsen terveyteen, varsinkin jos ne johtavat hypoperfuusioon.
Siksi heihin kiireellisesti puuttuminen on tärkeää. Lisäksi on tärkeätä ymmärtää, että rytmihäiriöiden hoito raskauden aikana voi vaihdella huomattavasti potilaista, jotka eivät ole raskaana, arytmihäiriölääkkeiden ja sedaatiota käyttävän sähköterapian mahdollisten vaikutusten vuoksi. Siksi tämä on lyhyt katsaus raskaana olevan potilaan arvioinnista ja hoidosta, joka voi esiintyä ensiapuosastolla taky-rytmihäiriön kanssa. Patologinen bradykardia on erittäin harvinainen raskauden aikana, eikä sitä käsitellä tässä nykyisessä artikkelissa.
Takykardiaalisten rytmihäiriöiden hallinta raskauden aikana: kolme tapausta
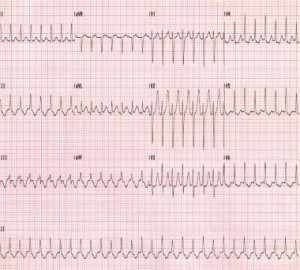
Case 1: Noin 37-viikkoisella raskaus iällä oleva 1-vuotias G0P17-nainen esittelee päivystyspoliklinikalle suurimman valituksen kilpa-sydämestä. Hän kiistää menneen sairaushistorian. Hänen sykkeensä on 180 lyöntiä minuutissa (lyöntiä minuutissa), mutta muuten hänen elintoiminnot ovat normaaleissa rajoissa. Hän kieltää rintakipu. Hänen elektrokardiogramminsa (EKG) on esitetty alla:
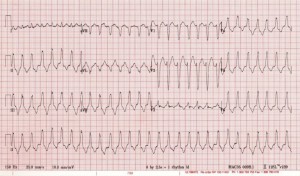
Case 2: 21 -vuotias G1P0-naaras noin 16 viikkoa raskausviikolla esittelee synkopeiden pääasiallisen valituksen. Hän saapuu ED: lle valkeudella, mutta on valppaana ja suuntautunut ja kykenevä keskustelemaan. Hän valittaa hieman lievästä rintakipuista. Hänen sykkeensä on 160 bpm ja hänen verenpaine on 85 / 60 mmHg. Hänen muut elintärkeät merkit ovat normaaleissa rajoissa.
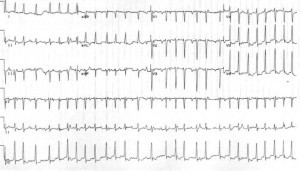
Case 3: 40-vuotias G4P3 naaras noin 12 viikkoa raskausviikolla näyttää palpitaation jälkeen viime päivien aikana. Hän kieltää rintakipua, synkopeita tai hengenahdistusta. Hän kieltää aiemmat lääketieteelliset tiedot ja kieltää lääkkeiden ottamisen. Hänen sykkeensä on 165 bpm (epäsäännöllinen) ja hänen verenpaine on 130 / 80 mmHg. Hänen EKGsa näkyy seuraavasti:
Yleinen fysiologia: lyhyt katsaus
Rintojen rytmihäiriöt voivat johtua useista syistä, mukaan lukien synnynnäinen sydänsairaus, kanavanopatiat ja muut rakenteelliset sydänsairaudet. Esimerkkejä ovat Wolff Parkinson White -tauti, keuhkoverenpaine, Marfanin oireyhtymä, jolla on laajentunut aortanjuuri, rytmihäiriöiden aiheuttava oikean kammion dysplasia ja jopa sepelvaltimoiden sairaus.
Ne voivat johtua myös syistä, jotka ilmenevät yleensä muilla kuin raskaana olevilla potilailla, kuten idiopaattisista, infektioista / sepsisistä, elektrolyyttien poikkeavuuksista, lääkkeistä, toksiineista, keuhkoembolista ja kilpirauhasen vajaatoiminnasta. Kuten koko väestö, myös nämä syyt on otettava huomioon arvioitaessa rytmihäiriön perimmäistä syytä.
Joillekin raskaana oleville potilaille rytmihäiriö voi toistua aiemmin diagnosoidusta sydänsairaudesta tai ensimmäisestä esiintymisestä. Sydän- ja verisuonijärjestelmään liittyvien lukuisten fysiologisten muutosten ja rasitusten vuoksi raskaus voi provosoida rytmihäiriöitä joillakin naisilla, joilla on diagnosoimattomat rakenteelliset sydänsairaudet.
Lisäksi naisilla, joilla tunnetaan taky-rytmihäiriöitä, raskaus voi lisätä lisääntynyttä riskiä rytmihäiriön uusiutumiseen tai pahenemiseen. Äkillisen tai selittämättömän kuoleman perheen historian lisäksi on saatava perusteellinen perheen ja henkilökohtainen rakenteellinen sydänsairaus.
Sydämentykytys on yleensä hyvänlaatuista ja hengenvaarallisia rytmihäiriöitä on harvinainen raskaana oleville potilaille, mutta vakavien rytmihäiriöiden arviointi on aina tarpeen hätätilanteen kannalta. Kuten aiemmin on mainittu, arvioitaessa taustalla olevia palautuvia syitä, kuten infektio, kilpirauhasen liikatoiminta ja toksiinit, on tärkeää. Kuitenkin, jos mitään perusteellista syytä ei löydy ja / tai jos potilas on epästabiili, lääketieteellinen ja / tai sähköinen hoito on perusteltua.
Epävakaat rytmit
Kaikissa epävakaissa potilailla American Heart Association (AHA) antaa seuraavat suositukset (kaikki C-tason suositukset: asiantuntijoiden yksimieliset lausunnot, tapaustutkimukset tai hoitotaso):
(a) Aseta potilas täysi vasen sivusuuntainen dekubitusasento aortocaval-puristuksen helpottamiseksi.
(b) Annos 100% happea hieromalla hypoksemian hoitamiseksi ja ehkäisemiseksi.
(c) Ihanteellisessa tapauksessa annos laskimoon (IV) olisi asetettava kalvon yläpuolelle sen varmistamiseksi, että lääkkeet voidaan jakaa riittävästi verenkiertoon (jota raskaana oleva kohdut ei estä)
d) Arvioi potilaan oireiden taustalla olevat syyt.
Kuitenkin, kuten ei-raskaana olevilla potilailla, joilla on epävakaa takykardia, joka aiheuttaa hemodynaamisen kompromissin, välitön tasavirta (DC) on osoitettu. DC-kardioversion on todettu olevan turvallista kaikilla raskauskolmanneksilla, mutta sillä on pieni riski sikiön rytmihäiriöiden aikaansaamisesta. Siksi on erittäin suositeltavaa, että kardioversio tulisi mahdollisuuksien mukaan suorittaa samanaikaisesti sikiön seurannan ja keisarileikkauksen (C-osan) kanssa. Raskauden myöhemmissä vaiheissa olevien naisten lantion on oltava kallistettuna vasemmalle, mikä helpottaa vena cavan puristumista, mutta prosessi, mukaan lukien sähkön annostelu, on muuten sama kuin muilla kuin raskaana olevilla potilailla. Suuremmat energiaannokset (jopa 360 J) tulenkestävissä tapauksissa ovat edelleen turvallisia sekä äidille että sikiölle.
Lääkitysmahdollisuudet sedaatioon (kardioversioon)
Tämän artikkelin tarkoituksena ei ole myöskään tarkistaa turvallista sedaatiota raskauden aikana. Eräitä erinomaisia artikkeleita raskauden sedaatiosta ovat kuitenkin seuraavat:
Neuman G, Koren G. MOTHERISK ROUNDS: Turvallisuuden hoito sedaation raskauden aikana. J Obstet Gynaecol Can 2013; 35 (2): 168-73.
Shergill AK, Ben-Menachem T, Chandrasekhara V et ai. Endoskopian ohjeet raskaana oleville ja imettäville naisille. Gastrointest Endosc. 2012; 76 (1): 18-24.
Vakavat takyarytmiat
Suurin osa rytmihäiriöistä raskauden aikana on vakaa ja sitä voidaan hallita konservatiivisilla hoidoilla. Lääkityshoitoa on harkittava potilailla, joilla on oireita ja / tai joilla on takyarytmiat, jotka voivat johtaa negatiivisiin hemodynaamisiin tai fysiologisiin komplikaatioihin. Tietenkin kaikki merkittävät akuutit hemodynaamiset kompromissit johtavat tarjoajaa harkitsemaan kardioversion, kuten edellä mainitussa jaksossa on mainittu.
Lisäksi, kuten aiemmin on käsitelty, on suoritettava perusteellinen historia ja fyysinen tilanne, jotta rytmihäiriöiden, kuten keuhkoembolian, hypertyreoosin, verenvuodon tai infektioiden, peruuttamattomat syyt voidaan sulkea pois. Myös aikaisempien jaksojen historia ja / tai historiallinen sydänsairaus ovat tärkeitä. Kun peruuttamattomat syyt suljetaan pois ja saadaan perusteellinen historia, voidaan harkita primaarista pysyvää rytmihäiriötä, joka vaatii lääkehoitoa.
Äidin ja sikiön lääkkeiden riski tulee tarkistaa ennen sen antamista. Useimpia rytmihäiriölääkkeitä ei ole tutkittu systemaattisesti raskauden aikana, ja siksi kaikkia tulisi pitää mahdollisesti haitallisina raskauden aikana.
Suurin osa näistä lääkkeistä on merkitty Food and Drug Administration (FDA) -luokkaan C lukuun ottamatta amiodaronia ja atenololia, jotka on merkitty luokkaan D. Tarkistuksena luokka C tarkoittaa, että riskiä ei voida sulkea pois ja minkä tahansa luokan C lääkityksen tulisi olla käytetään vain, jos mahdolliset hyödyt ovat suuremmat kuin mahdolliset sikiölle aiheutuvat vaarat. Luokka D tarkoittaa riskiä koskevia todisteita. Tästä lääkkeestä voi olla hyötyä, mutta potilaille tulisi tiedottaa kaikista lääkkeen riskeistä ennen sen antamista.
On huomattava, että FDA aloitti kesäkuusta 2015 muutoksen raskausluokkien merkintöihin ja että kirjeiden käyttö lakkautetaan asteittain. Kirjeiden sijasta toimitetaan kertomus, joka perustuu kunkin lääkityksen riskiin.
Kaikilla FDA: lle 30. kesäkuuta 2015 jälkeen toimitetuilla lääkkeillä käytetään uutta muotoa ja kaikilla kesäkuun 2001 jälkeen hyväksytyillä aikaisemmilla reseptilääkkeillä on uusi merkintä 3–5 vuoden kuluessa. Joten jo nyt, suurin osa näistä rytmihäiriölääkkeistä on edelleen vanhan kirjekategorian merkintöjä, mutta voi muuttua tulevaisuudessa.
Teratogeeninen riski on myös korkein kahdeksan ensimmäisen viikon kuluttua hedelmöityksen jälkeen, joten erityisesti raskauden alkuvaiheessa olevia naisia tulee harkita huolellisesti (18). Tämä ei tarkoita, että raskauden muissa vaiheissa ei ole riskiä, mutta sikiölle aiheutuva riski vähenee merkittävästi kahdeksan ensimmäisen viikon jälkeen.
Lopuksi on muistettava, että monet raskauden fysiologisista muutoksista vaikuttavat lääkeaineenvaihduntaan. Osa näistä muutoksista sisältää plasman lisääntymisen, plasman proteiinien vähenemisen, huumeiden munuaispuhdistuman muutokset ja muutetun ruoansulatuskanavan imeytymisen. Progesteronitasot lisääntyvät myös, mikä voi vaikuttaa maksan aineenvaihduntaan. Siten lääkkeen pienin tehollinen annos on varovainen tässä potilasryhmässä.
Päätelmät
Vaikka muutamia eroja onkin, raskauden takykardian rytmihäiriöiden hoito on melko samanlainen kuin ei-raskaana oleva potilas. DC-kardioversio tulisi aina suorittaa potilailla, joilla on hemodynaaminen epävakaus. Supraventrikulaaristen ja kammioiden rytmihäiriöiden farmakologinen kardioversio on mahdollista stabiilissa potilaalle. Huumeet eivät ole täysin turvallisia raskauden aikana, mutta eniten luokitellaan luokkaan C raskauden aikana ja jos etuus ylittää riskin, lääkitys voidaan antaa. Amiodaroni ja atenololi ovat kaksi lääkitystä, joita on vältettävä raskaana olevan potilaan, erityisesti ensimmäisen kolmanneksen aikana. Verenmääritys beetasalpaajilla tai kalsiumkanavan salpaajilla on vaihtoehto potilailla, joilla on supraventrikulaariset takykardit, jotka eivät ole välittömästi kardioversiota. Aivoverenkiertoa on silti syytä huomioida, ja riskialttiilla potilailla tulee käyttää antikoaguloita LMWH: n kanssa tai K-vitamiiniantagonistit (vain 2nd ja 3rd eikä raskauden viimeisenä kuukautena). Lopuksi sekä äidin että sikiön tarkka seuranta sekä hätä-C-osuuden saatavuus olisi oltava käytettävissä aina, kun lääkitys tai kardioversio on ilmoitettu. Lopuksi, mutta tärkeintä, synnytys- ja kardiologiakonsultointi on varovainen aina, kun raskaana oleva potilas, jolla on epänormaali takykardiaarinen rytmihäiriö, ilmenee ED: lle.
Tapaustarkkuus
Case 1: Potilas tässä tapauksessa on uusi alkava AVNRT. Hänen elektrolyytit ovat normaaleja, kilpirauhasen toiminta on normaalia ja infektio on negatiivinen. Koska hänen elintoiminnot ovat muuten vakaat ja hän kieltää rintakipu, adenosiini 6mg IV push annetaan. Hänen rytminsa palaa takaisin normaaliin sinusrytmiin ja hänet päästetään kotiin läheisen kardiologian ja synnytyksen jälkeen.
Case 2: Tämä potilas on epävakaa kammioiden takykardia. Hän on välittömästi kardioverted suoralla virta. Lopulta todettiin olevan oikean kammion (RV) ulosvirtausputken takykardia. Synnytystä ja kardiologiaa kuultiin ja potilas otettiin vastaan äidin ja sikiön sydämen seurannasta. Hän lopulta lopetti beetasalpaajan ennaltaehkäisyyn ja kardiologiseen seurantaan.
Case 3: Viimeinen potilas on eteisvärinä ja nopea kammiovaste. Hänen tartuntojensa käsittely on myös negatiivinen ja kilpirauhasen toimintaan liittyvät testit ja elektrolyytit ovat normaaleja. Koska hänen oireensa oli ollut useita päiviä, valittiin nopeudenhallinta. Metoprololi ja hän saavutti riittävän nopeuden valvonnan. Hänelle myönnettiin transesofageaalinen kaiku ennen kardioversioa ja lopulta hänet palautettiin normaaliin sinusrytmiin.