फैली हुई कार्डियोमायोपैथी: यह क्या है, इसका क्या कारण है और इसका इलाज कैसे किया जाता है
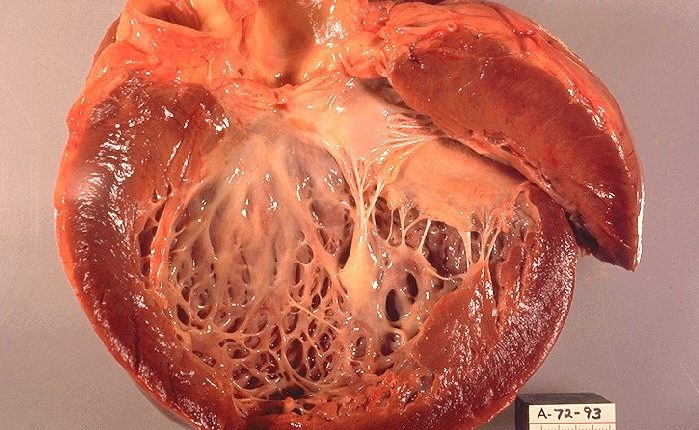
फैली हुई कार्डियोमायोपैथी एक ऐसी बीमारी है जो हृदय की मांसपेशियों को प्रभावित करती है और शरीर के बाकी हिस्सों में रक्त को कुशलतापूर्वक पंप करने की हृदय की क्षमता को कम कर देती है।
पतला कार्डियोमायोपैथी क्या है?
फैली हुई कार्डियोमायोपैथी एक ऐसी स्थिति है जो मुख्य रूप से बाएं वेंट्रिकल को प्रभावित करती है, हृदय का वह हिस्सा जो महाधमनी के माध्यम से शरीर के बाकी हिस्सों में रक्त भेजता है।
यह वेंट्रिकल का इज़ाफ़ा है, जो रक्त पंप करने की कम क्षमता ('सिस्टोलिक' या 'लो इजेक्शन फ़्रैक्शन' दिल की विफलता) से जुड़ा है।
हालांकि यह कुछ मामलों में स्पर्शोन्मुख हो सकता है, फैली हुई कार्डियोमायोपैथी एक ऐसी बीमारी है, जिसका इलाज नहीं किया जाता है, तो समय के साथ दिल की विफलता हो सकती है, फेफड़ों (फुफ्फुसीय भीड़), पेट, पैर और पैर, माइट्रल और में द्रव संचय द्वारा विशेषता एक सिंड्रोम। / या ट्राइकसपिड वाल्व अपर्याप्तता (यानी असंयम) वेंट्रिकुलर फैलाव, एम्बोलिज्म और अतालता के लिए माध्यमिक जो अचानक मृत्यु का कारण बन सकता है।
फैली हुई कार्डियोमायोपैथी के कारण क्या हैं?
कई मामलों में बढ़े हुए दिल के कारणों का पता लगाना संभव नहीं है और इसलिए फैली हुई कार्डियोमायोपैथी को इडियोपैथिक कहा जाता है।
हृदय के बढ़ने के कई कारण हो सकते हैं: आनुवंशिक उत्परिवर्तन, जन्मजात दोष, संक्रमण, शराब या नशीली दवाओं का दुरुपयोग, कुछ रसायन चिकित्सा, सीसा, पारा और कोबाल्ट जैसे विषाक्त पदार्थों के संपर्क में, और हृदय रोग जैसे इस्केमिक हृदय रोग और उच्च रक्त दबाव।
फैली हुई कार्डियोमायोपैथी के लक्षण क्या हैं?
आम तौर पर, फैली हुई कार्डियोमायोपैथी के लक्षण दिल की विफलता के होते हैं या अतालता के कारण होते हैं और इसमें त्वचा का पीलापन, कमजोरी, आसान थकान, मामूली परिश्रम के दौरान सांस की तकलीफ या लेटते समय, लगातार सूखी खांसी (विशेषकर लेटते समय) शामिल हो सकते हैं। , पेट, पैर, पैर और टखनों में सूजन, पानी के प्रतिधारण के कारण अचानक वजन बढ़ना, भूख न लगना, धड़कन, चक्कर आना या बेहोशी।
फैली हुई कार्डियोमायोपैथी को कैसे रोकें?
गुणवत्ता एड? आपातकालीन एक्सपो में ज़ोल बूथ पर जाएँ
डाइलेटेड कार्डियोमायोपैथी के विकास के जोखिम को धूम्रपान से परहेज करके, केवल कम मात्रा में शराब का सेवन करके, दवाओं का उपयोग न करके, स्वस्थ, संतुलित आहार बनाए रखने और किसी की स्थिति के लिए नियमित व्यायाम द्वारा कम किया जा सकता है।
निदान
संभावित फैली हुई कार्डियोमायोपैथी के लक्षणों की उपस्थिति में, डॉक्टर निम्नलिखित परीक्षण लिख सकते हैं:
- रक्त परीक्षण: बीएनपी (ब्रेन नैट्रियूरेटिक पेप्टाइड) को मापा जा सकता है, जो दिल की विफलता की उपस्थिति में ऊंचा हो जाता है; दिल की विफलता के कारण इन अंगों की पीड़ा को व्यक्त करते हुए, यकृत और गुर्दे के कार्य सूचकांकों में परिवर्तन मौजूद हो सकते हैं; हाइपोसोडोपेमिया और एनीमिया सबसे गंभीर मामलों में मौजूद हैं।
- छाती का एक्स-रे (छाती का एक्स-रे): दो महत्वपूर्ण जानकारी प्रदान करता है: पहला हृदय के आकार से संबंधित है और दूसरा फुफ्फुसीय जमाव की उपस्थिति और डिग्री से संबंधित है।
- ईसीजी: हृदय की विद्युत गतिविधि को रिकॉर्ड करता है। यह कई परिवर्तन दिखा सकता है, जिसमें पिछले रोधगलन के लक्षण या बाएं वेंट्रिकल या अतालता के अधिभार (ओवरवर्क थकान) के संकेत शामिल हैं।
- इकोकार्डियोग्राम: यह एक इमेजिंग टेस्ट है जो हृदय की संरचनाओं और उसके चलने वाले हिस्सों के कामकाज की कल्पना करता है। डिवाइस अपनी सतह पर आराम करने वाली जांच के माध्यम से छाती को अल्ट्रासाउंड का एक बीम भेजता है, और परावर्तित अल्ट्रासाउंड को पुन: संसाधित करता है जो हृदय संरचना (मायोकार्डियम, वाल्व, गुहा) के विभिन्न घटकों के साथ अलग-अलग तरीकों से बातचीत करने के बाद एक ही जांच में वापस आ जाता है। . यह महत्वपूर्ण परीक्षा है: यह हृदय कक्ष की दीवारों के आकार और मोटाई, सिकुड़ा हुआ कार्य ('इजेक्शन अंश' नामक एक पैरामीटर द्वारा मापा जाता है) और वाल्व फ़ंक्शन का आकलन करने में सक्षम बनाता है, और फुफ्फुसीय दबाव का अनुमान लगाया जा सकता है।
- ऑक्सीजन की खपत के साथ व्यायाम परीक्षण: परीक्षण में एक इलेक्ट्रोकार्डियोग्राम रिकॉर्ड करना शामिल है, जबकि रोगी शारीरिक व्यायाम करता है, आमतौर पर ट्रेडमिल पर चलना या व्यायाम बाइक पर पेडलिंग करना; साँस छोड़ने वाली गैस को मापने के लिए एक माउथपीस भी लगाया जाता है। परीक्षण पूर्वनिर्धारित प्रोटोकॉल के अनुसार आयोजित किया जाता है। यह जानकारी के कई टुकड़ों को हासिल करने की अनुमति देता है, जिनमें से सबसे महत्वपूर्ण व्यायाम के लिए विषय का प्रतिरोध और तनाव के तहत इस्किमिया के लक्षणों की उपस्थिति है।
- कोरोनरोग्राफी: यह वह परीक्षा है जो रेडियोपैक कंट्रास्ट माध्यम को इंजेक्ट करके कोरोनरी धमनियों की कल्पना करना संभव बनाती है। परीक्षा एक विशेष रेडियोलॉजी कक्ष में की जाती है, जिसमें सभी आवश्यक बाँझपन उपाय देखे जाते हैं। कोरोनरी धमनियों में कंट्रास्ट के इंजेक्शन में धमनी का चयनात्मक कैथीटेराइजेशन और खोजे गए जहाजों की उत्पत्ति के लिए एक कैथेटर की उन्नति शामिल है। यह महत्वपूर्ण कोरोनरी धमनी रोग की उपस्थिति को बाहर करने का कार्य करता है।
- कार्डिएक कैथीटेराइजेशन: रक्त वाहिका में एक छोटी ट्यूब (कैथेटर) की शुरूआत के आधार पर आक्रामक विधि; कैथेटर को तब हृदय तक धकेला जाता है और हृदय कक्षों और फुफ्फुसीय धमनियों और नसों के भीतर रक्त प्रवाह और ऑक्सीजन और दबाव पर महत्वपूर्ण जानकारी प्राप्त करने की अनुमति देता है। अक्सर प्रदर्शन किया; यह वेंट्रिकुलर फिलिंग प्रेशर को बढ़ाता है और, अधिक गंभीर रूपों में, कार्डियक आउटपुट (यानी हृदय द्वारा पंप किए गए रक्त की मात्रा) और फुफ्फुसीय उच्च रक्तचाप को कम करता है।
- एंडोमायोकार्डियल बायोप्सी: यह कार्डियक कैथीटेराइजेशन के दौरान एक बायोटोम नामक उपकरण का उपयोग करके किया जाता है। बायोप्सी आमतौर पर इंटरवेंट्रिकुलर सेप्टम के दाईं ओर ली जाती है। यह हाल ही में फैली हुई कार्डियोमायोपैथी और 'फुलमिनेंट' दिल की विफलता वाले रोगियों में मायोकार्डिटिस की उपस्थिति का पता लगाने और, यदि ऐसा है, तो भड़काऊ प्रक्रिया का समर्थन करने वाली कोशिकाओं के प्रकार की पहचान करने के लिए संकेत दिया गया है, क्योंकि इसका एक महत्वपूर्ण रोगसूचक मूल्य है।
- कार्डिएक मैग्नेटिक रेजोनेंस इमेजिंग (एमआरआई) कंट्रास्ट माध्यम के साथ: एक तीव्र चुंबकीय क्षेत्र के अधीन कोशिकाओं द्वारा उत्सर्जित सिग्नल को रिकॉर्ड करके हृदय और रक्त वाहिकाओं की संरचना की विस्तृत छवियां तैयार करता है। यह इकोकार्डियोग्राम के समान जानकारी प्रदान करता है, लेकिन सही वेंट्रिकल के बेहतर मूल्यांकन की अनुमति देता है, और इसके अलावा, मायोकार्डियम की 'संरचना' का आकलन करने के लिए, इस प्रकार भड़काऊ प्रक्रियाओं और फाइब्रोसिस (निशान) के क्षेत्रों की उपस्थिति की अनुमति देता है। पहचान की।
- कंट्रास्ट माध्यम के साथ सीटी हार्ट स्कैन: यह एक डायग्नोस्टिक इमेजिंग परीक्षा है जिसमें आयनकारी विकिरण के संपर्क में आना शामिल है। यह एमआरआई को भी इसी तरह की जानकारी देता है। करंट के साथ उपकरण, कंट्रास्ट माध्यम को अंतःशिरा में प्रशासित करके, कोरोनरी लुमेन का पुनर्निर्माण करना और किसी भी महत्वपूर्ण संकुचन के बारे में जानकारी प्राप्त करना संभव है।
- आनुवंशिक जांच: ये के डीएनए का विश्लेषण करके किए जाते हैं सफेद रक्त कोशिकाएं एक सामान्य शिरापरक नमूने से प्राप्त रक्त के नमूने में निहित है। पारिवारिक फैली हुई कार्डियोमायोपैथी के मामले में, पतला कार्डियोमायोपैथी के विकास से जुड़े आनुवंशिक उत्परिवर्तन की खोज करना संभव है; यदि डायलेटिड कार्डियोमायोपैथी के विकास से जुड़े उत्परिवर्तन की पहचान की जाती है, तो 'स्वस्थ' रिश्तेदारों का अध्ययन करना संभव होगा: जिन लोगों में उत्परिवर्तन की खोज नकारात्मक साबित होती है, उन्हें आश्वस्त किया जा सकता है कि वे रोग विकसित नहीं करेंगे।
उपचार
जब फैली हुई कार्डियोमायोपैथी का कारण ज्ञात हो, तो यदि संभव हो तो इसे हटा देना चाहिए या ठीक करना चाहिए। कारण चाहे जो भी हो, लक्षणों में सुधार और उत्तरजीविता बढ़ाने के लिए दिल की विफलता के लिए चिकित्सा शुरू की जानी चाहिए।
वर्तमान में, दिल की विफलता के लिए चिकित्सा में शामिल हैं:
- दवाएं: एसीई-अवरोधक / सार्टन, बीटा-ब्लॉकर्स, एंटी-एल्डोस्टेरोनिक्स, मूत्रवर्धक, डिगॉक्सिन।
- एक बाइवेंट्रिकुलर पेसमेकर (पीएम) और/या एक स्वचालित डीफ्रिब्रिलेटर (आईसीडी) का प्रत्यारोपण।
अधिक गंभीर मामलों में उपरोक्त उपचार के लिए अपवर्तक: बाएं वेंट्रिकुलर सहायक उपकरणों (एलवीएडी) और/या हृदय प्रत्यारोपण का प्रत्यारोपण।
इसके अलावा पढ़ें:
हृदय रोग: कार्डियोमायोपैथी क्या है?
दिल की सूजन: मायोकार्डिटिस, संक्रामक एंडोकार्डिटिस और पेरीकार्डिटिस
हार्ट बड़बड़ाहट: यह क्या है और कब चिंतित होना चाहिए
ब्रोकन हार्ट सिंड्रोम बढ़ रहा है: हम ताकोत्सुबो कार्डियोमायोपैथी जानते हैं
कार्डियोमायोपैथी: वे क्या हैं और उपचार क्या हैं?
शराबी और अतालताजनक दायां वेंट्रिकुलर कार्डियोमायोपैथी
सहज, विद्युत और औषधीय कार्डियोवर्जन के बीच अंतर
ताकोत्सुबो कार्डियोमायोपैथी (ब्रोकन हार्ट सिंड्रोम) क्या है?



